肾综合征出血热(hemorrhagic feverwithrenal syndrome, HFRS)也称流行性出血热(epidemic hemorrhagic fever),是由汉坦病毒科(Hantaviridae)正汉坦病毒属(Orthohantavirus)的各型病毒引起的,HFRS呈世界性分布,在亚洲和欧洲多个国家和地区流行的一种自然疫源性疾病,在我国主要以黑线姬鼠、褐家鼠等啮齿类动物为主要传染源[1-2]。陕西省西安市自1955年发现首例HFRS患者以来,一直是中国HFRS高发疫区[3],自20世纪90年代以来出血热双价灭活疫苗的问世,可以有效控制疫区HFRS的发病[1, 4],但HFRS发病仍呈季节性或暴发性出现。HFRS病情急、变化快,并发症多,病死率高,早期识别重症出血热,早期临床干预,可以降低病死率。已有专家共识对HFRS进行临床分期和分型[5],但实验室指标对病情的预警价值尚有一定局限性,仍需进一步整合及多样本、多中心研究,发现更有价值的指标对HFRS的预后进行早期预警。本研究对临床资料和实验室指标进行整合,筛选出HFRS重症患者的早期预警指标并建立模型,为HFRS的诊治提供新的理论依据。
1 资料与方法 1.1 研究对象本研究对2021年1月1日至2022年1月31日就诊空军军医大学唐都医院急诊科的HFRS患者进行回顾性分析。以2021年《肾综合征出血热防治专家共识》[1]中的临床诊断病例和确诊病例为标准。排除标准:排除符合《肾综合征出血热防治专家共识》中的疑似病例标准、年龄<14岁、合并其他肾脏疾病、肝脏疾病、血液系统疾病、自身免疫病、肿瘤疾病、使用抗凝药物者、以及临床资料不完整的病例,最终纳入164例HFRS患者。分组依据:参照2019年《肾综合征出血热诊疗陕西省专家共识》[5],将患者分为轻型、中型、重型和危重型,为进一步研究重症组患者的危险因素,将轻型与中型定义为轻症组,重型与危重型定义为重症组。本研究通过空军军医大学唐都医院伦理委员会审批批准(批号:TDLL-第202404-03号)。
1.2 研究方法收集HFRS患者的临床资料及实验室指标,患者临床资料包括年龄、性别等一般资料,实验室检查包括血常规、肝肾功电解质、凝血系列、降钙素原、C反应蛋白等实验室指标,均为急诊科入院时首次采集标本结果。采样结果均送往唐都医院急诊检验科,其中白细胞计数(WBC)、中性粒细胞百分比(NEU%)、C反应蛋白(CRP)采用日本希森美康全自动分析以及配套试剂,谷丙氨基酸转移酶(alanine aminoacid transferase, ALT)、天冬氨酸氨基酸转移酶(aspartate aminoacid transferase, AST)、白蛋白(ALB)、血肌酐(Cr)、尿素氮(BUN)采用美国奥森多干化学法检测,凝血酶原活动度(PTA)、D二聚体(DD)采用日本希森美康仪器及配套试剂检测,降钙素原(PCT)采用美国赛默飞时间分辨荧光免疫分析仪检测。采用胶体金免疫层析法检测HFRS患者IgM和IgG抗体。
1.3 统计学方法采用Excel进行数据录入,采用SPSS 25.0进行统计学分析。连续性资料呈正态分布的计量资料以(x±s)表示,两组间比较采用样本t检验;对不符合正态分布的计量资料用中位数(上下四分位数)[M(Q1, Q3)]表示,两组间比较采用秩和检验。计数资料以例数和百分数(%)表示,组间比较采用χ2检验,应用二分类多因素Logistic回归分析筛选实验室检查指标对重症HFRS的独立危险因素,构建早期预警参数模型。绘制受试者操作特征曲线(receiver operator characteristic curve, ROC曲线),分析各实验室检查指标对重症HERS的预测效能,计算曲线下面积(area under the curve, AUC)并得出最佳阈值。以P<0.05为差异有统计学意义。
2 结果 2.1 一般资料及实验室指标分析164例HFRS患者中轻型44例,中型70例,重型29例,危重型21例,其中死亡患者15例,均为危重型患者。重症比例为30.49%(50/164),病死率9.15%(15/164)。重症组血清WBC、AST、ALT、Cr、BUN、DD、PCT水平均高于轻症组,血清PLT、ALB、PTA水平均低于轻症组,差异均有统计学意义(P<0.05)。轻重症组间年龄、性别、NEU%、CRP水平差异均无统计学意义(P>0.05),见表 1。
| 项目 | 轻症组(n=118) | 重症组(n=46) | 统计值 | P值 |
| 男(例, %) | 91 (79.82%) | 44 (88.00%) | 1.596 | 0.206 |
| 年龄(岁) a | 46.00 (31.75, 61.00) | 47.50 (32.75, 58.25) | -0.046 | 0.963 |
| WBC (×109/L) a | 10.17 (6.94, 16.31) | 18.47 (12.16, 29.83) | -5.680 | <0.001 |
| NEU (%) a | 69.05 (53.08, 75.85) | 69.40 (63.85, 79.00) | -1.584 | 0.113 |
| PLT (×109/L) a | 57.50 (37.75, 86.00) | 23.50 (13.00, 38.50) | -6.964 | <0.001 |
| ALB (g/L) b | 35.12±7.09 | 29.71±5.63 | 4.768 | <0.001 |
| AST (U/L) a | 72.50 (51.50, 136.50) | 187.50 (105.25, 503.00) | -6.014 | <0.001 |
| ALT (U/L) a | 55.50 (37.75, 80.00) | 95.00 (54.00, 183.25) | -4.298 | <0.001 |
| Cr (μmol/L) a | 156.65 (87.65, 314.63) | 259.15 (176.25, 382.00) | -3.258 | <0.001 |
| BUN (mmol/L) a | 8.64 (5.80, 18.57) | 16.56 (11.52, 19.98) | -3.686 | <0.001 |
| PTA (%)b | 83.94±16.28 | 73.00±20.30 | 3.665 | <0.001 |
| DD (μg/mL) a | 3.78 (2.38, 6.49) | 5.11 (3.17, 10.72) | -2.061 | 0.039 |
| PCT (ng/mL) a | 1.39 (0.59, 3.32) | 8.12 (4.02, 25.33) | -7.376 | <0.001 |
| CRP (mg/L) a | 19.99 (11.46, 28.07) | 22.45 (14.41, 31.85) | -1.451 | 0.147 |
| 注:WBC为白细胞计数,NEU为中性粒细胞百分比(%),PLT为血小板计数,ALB为白蛋白,AST为天冬氨酸氨基酸转移酶,ALT为谷丙氨基酸转移酶,Ca2+为钙离子,Cr为肌酐,BUN为尿素氮,PTA为凝血酶原活动度,DD为D二聚体,PCT为降钙素原,CRP为C反应蛋白;a为M(Q1, Q3),b为x±s | ||||
以HFRS临床分型(轻/重症)为因变量,排除年龄和性别影响,以各项实验室检查指标为自变量,根据单因素分析结果进行二元多因素Logistic回归分析,筛查出WBC、PLT、PCT是患者进展为重症的独立危险因素(均P<0.05)。基于WBC、PLT、PCT构建重症HFRS的预测模型为:logit(P)=-0.321-0.045PLT(×109/L)+0.086PCT(ng/mL)+0.040WBC(×109/L)(P为预测患者进展为重症的概率值,logit(P)为预测指数)。见表 2。
| 指标 | B | SE | P值 | Wald值 | OR值 | 95%CI | |
| 下限 | 上限 | ||||||
| WBC | 0.050 | 0.025 | 0.043 | 4.101 | 1.051 | 1.002 | 1.104 |
| PLT | -0.042 | 0.013 | 0.001 | 10.188 | 0.959 | 0.935 | 0.984 |
| ALB | -0.044 | 0.047 | 0.350 | 0.873 | 0.957 | 0.872 | 1.050 |
| AST | 0.000 | 0.001 | 0.447 | 0.750 | 1.000 | 0.999 | 1.002 |
| ALT | -0.002 | 0.002 | 0.447 | 0.577 | 0.998 | 0.994 | 1.002 |
| Cr | -0.004 | 0.003 | 0.155 | 2.020 | 0.996 | 0.991 | 1.001 |
| BUN | 0.032 | 0.060 | 0.590 | 0.290 | 1.033 | 0.918 | 1.161 |
| PTA | -0.013 | 0.016 | 0.414 | 0.666 | 0.987 | 0.957 | 1.018 |
| DD | 0.000 | 0.012 | 0.990 | 0.000 | 1.000 | 0.977 | 1.024 |
| PCT | 0.101 | 0.030 | 0.001 | 11.491 | 1.106 | 1.043 | 1.172 |
| 常数 | 2.300 | 2.148 | 0.284 | 1.147 | 9.979 | — | — |
| 注:WBC为白细胞计数,PLT为血小板计数,ALB为白蛋白,AST为天冬氨酸氨基酸转移酶,ALT为谷丙氨基酸转移酶,Ca2+为钙离子,Cr为肌酐,BUN为尿素氮,PTA为凝血酶原活动度,DD为D二聚体,PCT为降钙素原。B为回归系数,SE为标准误,Wald值为瓦尔登指数,OR为优势比,95%CI为95%可信区间 | |||||||
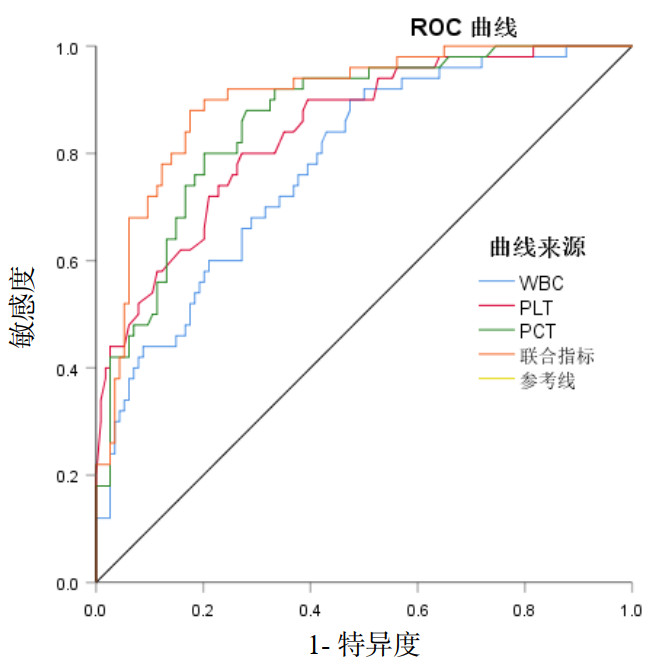
根据多因素回归分析结果构建WBC、PLT、PCT的预测模型,并绘制ROC曲线验证其效能。分别分析WBC、PLT、PCT及三个指标联合检测对重症HFRS的预警效能,得出其ROC曲线下面积AUC分别为0.779,0.842,0.862,最佳阈值分别为10.435×109/L、41.5×109/L、2.97 ng/mL,联合检测AUC为0.900,敏感度为88.0%,特异度为82.5%,特异度优于单个实验室检查指标的检测。见表 3、图 1。
| 实验室指标 | 最佳阈值 | AUC | P值 | 敏感度(%) | 特异度(%) | 95%CI | |
| 下限 | 上限 | ||||||
| WBC(×109/L) | 10.435 | 0.779 | <0.001 | 90.0 | 52.6 | 0.705 | 0.853 |
| PLT(×109/L) | 41.500 | 0.842 | <0.001 | 71.8 | 80.0 | 0.804 | 0.920 |
| PCT(ng/mL) | 2.970 | 0.862 | <0.001 | 88.0 | 71.9 | 0.778 | 0.906 |
| 联合检测 | 0.299 | 0.900 | <0.001 | 88.0 | 82.5 | 0.851 | 0.950 |
|
| 图 1 PLT、AST、PCT及联合检测在诊断重症HFRS的受试者操作特征曲线 Fig 1 Receiver operating characteristic curve of PLT, AST, PCT and combined detection in the diagnosis of severe HFRS |
|
|
HFRS是一种严重的全身炎症反应性疾病,血管内皮受损导致的血管通透性增加和出血是该病最基本的病理生理变化,炎症风暴致各脏器细胞结构和功能障碍,最终可能出现多脏器病理生理改变[1, 6-7],陕西是我国HFRS集中疫区之一,每年发病人数超1000以上,病死率居全国前五[8],发病年龄主要集中在15~60岁之间,以青壮年男性为主,男女比例3∶1,本研究轻重症HFRS发病年龄与其一致,轻症组性别比与其大致一致,重症组男女比5.5∶1,考虑可能与样本较少或就诊人群分布有关,但仍然显示男性发病高于女性。为HFRS更好的救治,已有专家共识根据HFRS发病早期临床特征及实验室指标进行临床分型,为早期预警及预后提供参考标准[1, 5],纳入体温、尿蛋白、血压、休克及多脏器功能衰竭进行分型,将HFRS分为轻、中、重、危重型,本研究依照此标准进行分型,由于危重及重症组患者病情预后差,数据较少,更好的早期发现重症患者并早期干预,故将轻中组定义为轻症组,重危重组定义为重症组,同时分析各项实验室指标在重症HFRS上的早期预警价值,筛选出WBC、PLT、PCT等预测效能最佳指标并建立预测模型。
本研究中重症组血清WBC、Cr、BUN、DD、PCT水平均高于轻症组,且与病情严重程度呈正相关,与既往研究结果[9-11]一致,但CRP与本研究不一致,考虑与感染因素有关,但仍需要更大样本证实。研究[9, 11]显示ALT在轻重症组间差异无统计学意义,本研究显示ALT、AST重症组升高,差异有统计学意义,但并非重症患者的独立危险因素,仍需更大样本及多中心研究进一步证实。本研究结果与最近西安市206例儿童HFRS研究结果也一致,AST、ALT随着分级升高[12]。PLT、ALB、PTA水平均低于轻症组,且与病情严重程度呈负相关,与既往研究[9, 13]一致,其中PTA研究中未提及,本研究中显示有统计学意义,仍需进一步研究及探讨其预警价值。本研究进行二元多因素logistic回归分析出指标WBC、PLT、PCT是重症HFRS的危险因素,并建立模型预测重症HFRS,同时分析WBC、PLT、PCT在重症HFRS上的最佳阈值。
HFRS是由汉坦病毒科汉坦病毒属的汉坦病毒引起的,以急性肾脏损伤、血管通透性增加和凝血功能异常为特征。研究机制显示由于血管通透性增加、PLT减少和不同器官内皮细胞感染导致的免疫反应增强的一系列反应,PLT减少和凝血改变是所有汉坦病毒感染的特征,已有研究显示PLT及凝血指标与HFRS病情严重程度有关[14-15],PLT水平越低,HFRS患者病情越严重,同时和出血倾向有关,本文PLT的阈值与刘大维[13]研究一致。炎症风暴过程中多种免疫细胞、炎症因子、补体均参与致病过程,已有研究发现WBC、PCT、CRP、IL-6/8/10/18、转化生长因子-β3(β-3)、胰岛素样生长因子结合蛋白7、血清可溶性尿激酶型纤溶酶原激活剂受体(SuPAR)和C-X-C基序趋化因子配体10(CXCL10)等因子均参与其中[15-16],PCT是不同细胞在炎症刺激下分泌的降钙素激素的前体,它的增加与HFRS患者的疾病严重程度、继发细菌感染和死亡率有关,PCT>0.26 ng/mL提示病情危重,PCT>0.36 ng/mL死亡风险增加[17],本研究结果PCT>2.97 ng/mL提示病情危重可能性大,应早期进行临床干预治疗。在没有内毒素的情况下,肿瘤坏死因子-α和白介素6可以诱导PCT的产生,已证实肾综合征出血热患者的肿瘤坏死因子-α和白介素6浓度升高[18]。本研究联合检测可以明显提高特异性,为早期临床干预争取更多时间,提高HFRS的预后。
本研究对急诊入院HFRS患者实验室指标进行简单分析,发现入院时WBC、PLT、PCT是重症HFRS的独立危险因素,联合检测明显提高特异性,为HFRS临床诊治提供一定参考。但本研究尚有局限性,一方面研究为回顾性研究,部分数据缺失可能导致一定偏倚,且未进行感染源分类,尚不明确不同汉坦病毒属感染之间是否有差异,另一方面本研究样本量来源单一,危重及死亡病例量为小样本,有一定偏倚,未对实验室指标进行动态监测分析,Pal等[19]、詹家燚等[20]对入院HFRS实验室指标进行序贯监测,但入院时急诊患者的入院指标对急诊分诊及进一步治疗起决定性作用,急诊早期指标的预警价值仍有一定意义。但仍需大样本多中心研究进一步验证,同时后期需要进一步随访患者预后得出更有价值的结论。另外本文纳入实验室指标仍具有局限性,仅筛选出部分有意义指标,需要进一步多中心、大样本、前瞻性研究筛查出更有意义指标对HFRS进行早期预警。
利益冲突 所有作者声明无利益冲突
作者贡献声明 段小霞、刘军芳、马志琴:研究设计、统计分析、论文撰写;段小霞、符浩雪、刘杰、杨琴琴、武波:数据收集及整理、统计分析;段小霞、刘杰:研究设计、论文修改;王琦:研究设计、论文指导
| [1] | 中华预防医学会感染性疾病防控分会, 中华医学会感染病学分会. 肾综合征出血热防治专家共识[J]. 中华传染病杂志, 2021, 39(5): 257-265. DOI:10.3760/cma.j.cn311365-20210224-00067 |
| [2] | Jiang H, Zheng XY, Wang LM, et al. Hantavirus infection: a global zoonotic challenge[J]. Virol Sin, 2017, 32(1): 32-43. DOI:10.1007/s12250-016-3899-x |
| [3] | 李雪, 刘昆, 谷旭, 等. 渭河流域2005—2015年肾综合征出血热流行特征及环境危险因素分析[J]. 中华流行病学杂志, 2018, 39(9): 1159-1164. DOI:10.3760/cma.j.issn.0254-6450.2018.09.004 |
| [4] | 邢远, 马超锋, 蔡正华, 等. 西安市疫区人口肾综合征出血热疫苗覆盖率及接种策略研究[J]. 中华地方病学杂志, 2016, 35(9): 677-680. DOI:10.3760/cma.j.issn.2095-4255.2016.09.013 |
| [5] | 陕西省卫生健康委员会, 空军军医大学唐都医院. 陕西省卫生健康委员会, 空军军医大学唐都医院. 肾综合征出血热诊疗陕西省专家共识[J]. 陕西医学杂志, 2019, 48(3): 275-288. DOI:10.3969/j.issn.1000-7377.2019.03.001 |
| [6] | Gavrilovskaya IN, Gorbunova EE, Mackow NA, et al. Hantaviruses direct endothelial cell permeability by sensitizing cells to the vascular permeability factor VEGF, while angiopoietin 1 and sphingosine 1-phosphate inhibit hantavirus-directed permeability[J]. J Virol, 2008, 82(12): 5797-5806. DOI:10.1128/JVI.02397-07 |
| [7] | Jiang H, Du H, Wang LM, et al. Hemorrhagic fever with renal syndrome: pathogenesis and clinical picture[J]. Front Cell Infect Microbiol, 2016, 6: 1. DOI:10.3389/fcimb.2016.00001 |
| [8] | 宇应涛, 郭争社, 董雯婷, 等. 2003—2019年西安市某三级甲等医院肾综合征出血热患者特征分析[J]. 中国卫生统计, 2021, 38(1): 100-103. DOI:10.3969/j.issn.1002-3674.2021.01.026 |
| [9] | Yang Z, Hu QM, Feng ZP, et al. Development and validation of a nomogram for predicting severity in patients with hemorrhagic fever with renal syndrome: a retrospective study[J]. Open Med, 2021, 16(1): 944-954. DOI:10.1515/med-2021-0307 |
| [10] | Fan XD, Liu ZT, Fu SQ, et al. Platelet distribution width at first day of hospital admission in patients with hemorrhagic fever with renal syndrome caused by hantaan virus may predict disease severity and critical patients' survival[J]. Dis Markers, 2018, 2018: 9701619. DOI:10.1155/2018/9701619 |
| [11] | 谢青, 李曾, 李金强, 等. 实验室检查指标在重症肾综合征出血热患者中的早期预警价值分析[J]. 中华传染病杂志, 2022, 40(5): 288-292. DOI:10.3760/cma.j.cn311365-20210809-00286 |
| [12] | Li RN, Sun JK, Chen YT, et al. Clinical and laboratory features and factors predicting disease severity in pediatric patients with hemorrhagic fever with renal syndrome caused by Hantaan virus[J]. J Med Virol, 2023, 95(1): e28339. DOI:10.1002/jmv.28339 |
| [13] | 刘大维. 肾综合征出血热患者急性期凝血功能的检测分析[J]. 中华卫生杀虫药械, 2021, 27(6): 540-543. DOI:10.19821/j.1671-2781.2021.06.016 |
| [14] | Laine OK, Koskela SM, Outinen TK, et al. Plasma pentraxin-3 and coagulation and fibrinolysis variables during acute Puumala hantavirus infection and associated thrombocytopenia[J]. Blood Coagul Fibrinolysis, 2014, 25(6): 612-617. DOI:10.1097/MBC.0000000000000117 |
| [15] | Noack D, Travar M, Mrdjen V, et al. Serum markers associated with disease severity in a Bosnian hemorrhagic fever with renal syndrome cohort[J]. Viruses, 2022, 14(7): 1377. DOI:10.3390/v14071377 |
| [16] | Lee GY, Kim WK, No JS, et al. Clinical and immunological predictors of hemorrhagic fever with renal syndrome outcome during the early phase[J]. Viruses, 2022, 14(3): 595. DOI:10.3390/v14030595 |
| [17] | Fan XD, Deng H, Sang J, et al. High serum procalcitonin concentrations in patients with hemorrhagic fever with renal syndrome caused by hantaan virus[J]. Front Cell Infect Microbiol, 2018, 8: 129. DOI:10.3389/fcimb.2018.00129 |
| [18] | Linderholm M, Ahlm C, Settergren B, et al. Elevated plasma levels of tumor necrosis factor (TNF)-alpha, soluble TNF receptors, interleukin (IL)-6, and IL-10 in patients with hemorrhagic fever with renal syndrome[J]. J Infect Dis, 1996, 173(1): 38-43. DOI:10.1093/infdis/173.1.38 |
| [19] | Pal E, Korva M, Resman Rus K, et al. Sequential assessment of clinical and laboratory parameters in patients with hemorrhagic fever with renal syndrome[J]. PLoS One, 2018, 13(5): e0197661. DOI:10.1371/journal.pone.0197661 |
| [20] | 詹家燚, 杜虹, 胡海峰, 等. 肾综合征出血热患者常规实验室指标的动态变化分析与预测价值评估[J]. 中华传染病杂志, 2023, 41(2): 128-136. DOI:10.3760/cma.j.cn311365-20220422-00142 |
 2024, Vol. 33
2024, Vol. 33