当前急诊科已发展成为集急诊、急救与重症监护为一体的医疗中心,不仅负责急诊患者的日常救治,更是各类突发公共卫生事件救援的“排头兵”,承担着重要的社会责任。在抗击新型冠状病毒感染疫情期间,急诊科首当其冲,许多医护人员被感染后仍坚持工作,经历了严峻的考验[1]。新冠感染疫情突显出急诊科在我国传染病救治体系中的重要性,但也暴露出急诊科传染病防护能力不足的问题。急诊科是许多传染病患者急性发病时的首诊场所,且急诊患者流动性大、人群密集、诊疗环节多,因此急诊医护人员普遍面临较高的暴露风险[2],在防护不充分的情况下,极易出现交叉感染,甚至是院内暴发和流行[3]。因此,如何在急危重症救治的同时做好传染病的防护工作是急诊科面临的新挑战,但目前针对急诊科的防护措施仍缺乏统一的执行标准,部分指导性文件、指南和共识存在争议或不够明确,可能导致急诊医护人员防护不足。此共识旨在提升急诊医护人员对传染病的防护能力,降低职业暴露风险和感染发生率,保障医疗安全。
1 方法本共识采用关键词(“Emergency”“Infectious disease” “Contagious disease”“Communicative disease”“Protection” “Precautions”“Consensus”“Guideline”;“急诊”“传染病”“防护”“防控”“专家共识”“指南”)对PubMed、万方数据库、CNKI数据库等进行检索(截至2024年1月20日),排除动物实验及与传染病防控不相关的研究,同时查阅相关政府文件及专家指导性文本,结合我国临床实践中急诊科所面临的共性问题,经相关领域专家线上和线下会议反复讨论、修改,最后采用德尔菲法进行投票表决,决定每条意见的推荐强度。根据专家组意见将推荐等级分为强推荐、弱推荐、弱反对和强反对,见表 1。
本共识从传染病防控制度、人员教育培训、预检分诊要求、隔离病房设置、防护措施规范、职业暴露处置等方面制定推荐意见,为我国急诊科医护人员日常传染病防护提供参考。
2.1 传染病防控制度我国目前法定报告传染病分为甲、乙、丙3类,共41种,此外还包括国家卫生健康委决定列入乙类、丙类传染病管理的其他传染病[4]。其中部分呼吸道传染病传播方式简单、传播速度快、控制难度大,需要重点防范。呼吸道传染病主要通过飞沫、空气、吸入带有病原体的气溶胶等途径传播,如新型冠状病毒、流感病毒、肺炎支原体、呼吸道合胞病毒等。常见的经飞沫及空气传播传染病见表 2[4-5]。
| 传播途径 | 传染病 |
| 飞沫 | 肺鼠疫、新型冠状病毒、百日咳、流行性脑脊髓膜炎、传染性非典型肺炎、人感染高致病性禽流感、猩红热、白喉、炭疽、脊髓灰质炎、手足口病、流行性腮腺炎、流感、风疹 |
| 空气 | 肺结核、流行性出血热 |
| 空气+飞沫 | 麻疹、水痘 |
新型冠状病毒感染疫情暴露出我国急诊疫情防控救治仍然存在不少能力短板和机制体制问题,2020年国家发展改革委、国家卫生健康委、国家中医药局制定了《公共卫生防控救治能力建设方案》[6],强调全面做好公共卫生特别是重大疫情防控救治的补短板、堵漏洞、强弱项工作,以保障人民群众生命安全、促进经济社会平稳发展。因此急诊科应积极响应国家政策号召,加快建立行之有效的急诊传染病防控体系。
急诊医护人员面临较高的职业暴露风险,急诊科应在多部门的指导和配合下,成立传染病防控小组,制定传染病防控相关的制度、措施和流程[7-8],包括传染病高风险患者的就诊、抢救、留观及住院流程,疑似或确诊病例的闭环管理、转运方案和应急预案[9],以及医护人员防护用品使用等制度[10-11],以确保急诊防疫工作规范化,维护国家公共卫生安全和人民生命健康安全。具体的制度管理和防控措施按照相关国家标准和技术规范执行[12-16]。
推荐意见1:急诊科应完善传染病防控制度和应急预案,加快健全急诊传染病防控体系。(推荐等级:强推荐)
2.2 人员培训教育临床实践表明,合理的防护措施能有效阻断疾病传播[17],保障医护人员安全地救治高风险患者[18-19]。急诊医护人员规范执行防护措施,提高传染病防护能力,是医疗安全的重要组成部分[20-21]。医疗结构应通过技能培训和知识教育,促进急诊医护人员提高防护意识、掌握防护技能[22],以应对随时可能出现的新发或突发疫情[23]。在新冠感染疫情流行初期,因为缺乏防护措施,短时间内即有大量医护人员发生职业暴露,被感染的医护人员约占全部病例的10%[24]。
因此,建议急诊科定期开展传染病防护技能培训(不少于每年一次),要求医护人员掌握相关防护用品的使用规范,在日常诊疗过程中做到有效防护。建议常规开展医疗知识教育,提高医护人员对常见传染病的识别、诊断及鉴别诊断能力和诊疗水平,做到早识别、早诊断、早治疗、早隔离,最大程度地避免因漏诊或误诊造成的院内传播。学习内容应当包括常见传染病防治的法律、法规、制度、流程和应急预案,传染病流行动态、传播方式、诊断、治疗、隔离预防措施、防护用品的正确选择及佩戴,以及呼吸道卫生、手卫生等。有条件的情况下,建议设立急诊检验室,开展常见呼吸道病原体抗原或核酸检测、常见血源性传播病原体血清标志物检测等项目,以减少标本转运、缩短报告时间,有利于急诊医务人员快速精准评估暴露风险,针对性地做好个人防护[25]。
推荐意见2:加强急诊医护人员的防护技能培训,掌握防护用品使用规范,提升传染病防护能力。(推荐等级:强推荐)
推荐意见3:定期开展常见传染病的医学知识教育,提升急诊医护人员对传染病的早期预警和鉴别诊断能力。(推荐等级:强推荐)
2.3 预检分诊要求预检分诊的结果关系到急诊患者的就诊流程和医护人员的防护要求,具有重要的指导意义。有研究表明,对预检人员的技能培训和知识教育可以有效提高急诊分诊的准确率[26-28],降低潜在风险人群漏查风险。医疗机构应规范设置急诊预检分诊点,严格执行《医疗机构传染病预检分诊管理办法》[29-30],对急诊患者进行初步筛查和分类。分诊点应标识明确、相对独立、通风良好,具有消毒条件和必要的防护用品[31]。
急诊预检人员需接受传染病相关的专业知识培训和考核,了解常见传染病的一般临床表现和高发季节,具备对潜在风险患者的初步筛查能力。预检人员应重点关注发热伴呼吸道症状的患者,在询问相关伴随症状的同时,也应询问流行病学史,如相关密切接触史、疫区旅行史或家庭聚集发病等。有条件的情况下,可使用POCT呼吸道病原体检测设备进行快速诊断,特别是带有荧光分析仪的检测设备,比不带荧光分析仪的设备和传统RT-PCR具有更高的敏感度[32]。
对传染病患者或者疑似患者,应当依法采取隔离或者控制传播措施,并按照规定对陪同人员和其他密切接触人员采取医学观察和必要的防护措施。若患者病情危急,则收治急诊隔离病房或单间进行诊疗[33];若患者病情稳定,则提前与发热门诊、肠道门诊或传染病专科联系,指引患者前往就诊,必要时由专人陪同并做好患者交接工作。医疗机构不具备传染病救治能力时,应当及时将患者转诊到具备救治能力的医疗机构。
推荐意见4:严格急诊预检分诊岗位要求,预检人员上岗前须接受传染病相关的专业知识培训和考核,加强急诊预检与发热门诊及肠道门诊的交接和联动。(推荐等级:强推荐)
2.4 隔离病房设置设立隔离病房用于安置疑似或确诊传染病患者,是国家政策所提倡的公共卫生防控救治能力建设内容,是疫情防控的硬性需求,也是对医护人员的有效保护[34]。参考2019年《中国县级医院急诊科建设规范专家共识》[35],急诊科应遵循《医院感染管理办法》及相关法律法规的要求,对特殊感染患者进行隔离。
但一般情况下,急诊科的日常防护条件达不到传染病的隔离要求,按照2020年《公共卫生防控救治能力建设方案》[6],可采用“平疫结合”思想,在急诊科重症监护室或抢救室设置独立的负压隔离病房,平时可作为常规急危重症监护床位,需要时可用于安置危重的传染病患者,实现疑似或确诊传染病患者的隔离[36]。无条件建立负压隔离病房的单位,以具备新风系统的房间代替,力求在24 h内迅速改造成隔离病房[37]。患者外出检查或转运时,需做好必备的防护措施,最大限度减少院内交叉感染的风险[38]。
具体的隔离措施和通风要求参照《医院空气净化管理规范》《重症监护病房医院感染预防与控制规范》《经空气传播疾病医院感染预防与控制规范》等相关国家规范执行[39-41]。
推荐意见5:急诊区域内宜设立一间负压隔离病房(或具备新风系统的房间,能24 h内迅速改造成隔离病房),用于单独安置疑似或确诊传染病的急危重症患者。(推荐等级:弱推荐)
2.5 暴露风险与防护措施急诊科人流量大、患者病情复杂、诊疗操作多,难以施行统一的防护标准,因此,建议急诊医护人员在标准预防和严格执行手卫生的基础上,根据实际情况灵活选择个人防护用品[42-45]。
预检分诊与诊室接诊人员最先接触各类诊断不明的初诊患者,存在较高的暴露风险,因此建议预检与接诊人员均按空气传播疾病进行全程防护,佩戴医用帽子和医用防护口罩[46]。其他医护人员根据诊疗需要穿戴合适的防护用品:对非呼吸道传染病患者的一般诊疗操作,可佩戴一次性医用外科口罩;进行产生气溶胶操作,或常规接触不明原因发热、不明原因肺炎及有呼吸道感染症状和体征患者,接触经空气传播传染病患者,近距离(≤1 m)接触飞沫传播的传染病患者,以及进入确诊或可疑传染病患者房间时,应戴医用帽子和医用防护口罩;接触患者体液(血液、组织液等)、分泌物、排泄物等,应戴一次性使用医用橡胶检查手套,操作完成后严格执行手卫生;在进行可能发生患者体液(血液、组织液等)、分泌物、排泄物等喷溅的诊疗和护理操作时,应加穿隔离衣,戴护目镜或防护面罩[47];为传染病患者进行气管插管、气管切开等近距离操作,可能发生患者体液(血液、组织液等)、分泌物等喷溅时,宜使用全面型防护面罩[31, 48-49];在接触传播途径不明的新发传染病患者,或为高致病性、高病死率的传染病患者进行诊疗护理操作时,应加穿一次性医用防护服[10]。
急诊不同岗位和诊疗操作的个人防护用品配置见表 3,具体的防护用品使用规范参考《医院隔离技术标准》[5]。相关分级防护措施已经在临床中普遍施行,能在不造成防护物资过度浪费的情况下,对医护人员形成有效保护[50-51]。
| 岗位或诊疗操作 | 所需防护用品 |
| 普通患者的一般诊疗和护理 | 外科口罩 |
| 预检分诊和诊室接诊人员 | 防护口罩、帽子 |
| 对普通患者进行产生气溶胶的操作 | 防护口罩、帽子 |
| 常规接触疑似或确诊传染病患者 | 防护口罩、帽子 |
| 接触患者及其体液、分泌物、排泄物 | 橡胶手套 |
| 可能发生液体喷溅时 | 隔离衣、护目镜或防护面罩 |
| 对传染病患者进行近距离侵入性操作 | 加用全面型防护面罩 |
| 接触不明或高致病性传染病患者 | 防护口罩、帽子、防护服、手套 |
推荐意见6:急诊医护人员应根据不同岗位和诊疗操作的暴露风险,以及疾病的传播途径和危害性,合理选择适宜的个人防护用品。(推荐等级:弱推荐)
推荐意见7:预检分诊人员与诊室接诊人员应在标准预防的基础上,按照空气传播疾病进行防护,全程佩戴医用帽子和医用防护口罩。(推荐等级:弱推荐)
推荐意见8:对非传染病患者的一般诊疗活动,需佩戴一次性外科口罩,接触潜在传染病患者时应戴医用帽子和医用防护口罩,并根据需要增加手套、隔离衣、护目镜、防护面罩、防护服等防护用品。(推荐等级:强推荐)
2.6 职业暴露应急处置诊疗过程中防护用品的使用出现异常时有发生,如防护服及手套破损、口罩松脱等。防护用品失去有效的防护作用,将增加医护人员职业暴露的危险[52],比如呼吸道、皮肤、黏膜暴露和锐器伤等[53-54]。发生职业暴露后首先进行暴露风险评估[42, 55],低风险暴露包括:(1)手套破损裸露皮肤,但未与肉眼可见的污物直接接触;(2)外层防护用品接触皮肤或头发,但防护用品上无肉眼可见的污物;(3)防护服破损,未发生肉眼可见的污物直接接触皮肤;(4)在确诊患者1 m以外或佩戴口罩的患者面前口罩脱落[56]。发生低风险暴露根据情况进行消毒和更换防护用品,无需隔离,需自我监测,有症状随时报告。
高风险暴露包括[31]:(1)皮肤暴露,被肉眼可见的患者体液、血液、分泌物或排泄物等污物直接污染皮肤;(2)黏膜暴露,被肉眼可见的患者体液、血液、分泌物或排泄物等污物直接污染黏膜(如眼睛、呼吸道);(3)锐器伤,被确诊患者体液、血液、分泌物或排泄物等污物污染的锐器刺伤[57];(4)呼吸道直接暴露:在未佩戴口罩的确诊患者1 m范围内口罩脱落,露出口或鼻[58]。
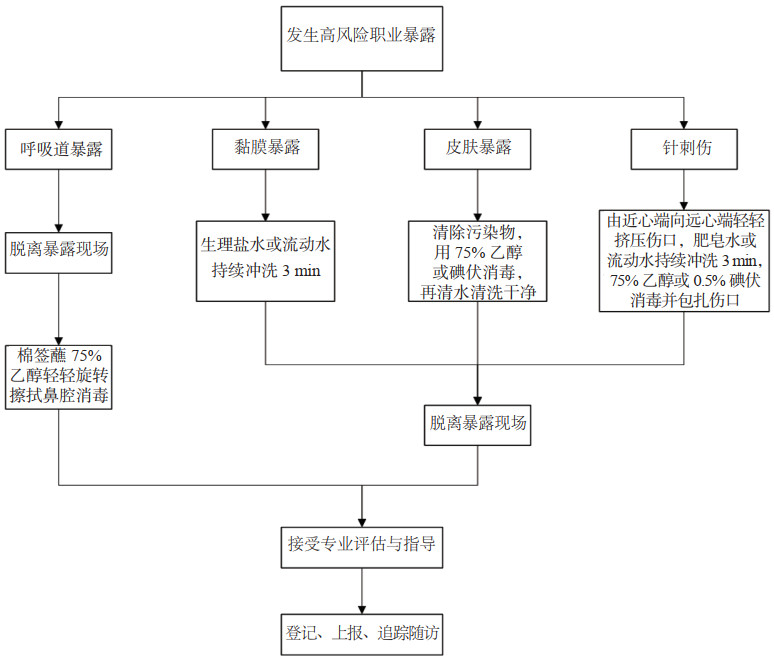
高风险暴露应急处置流程(图 1):(1)呼吸道暴露后应尽快脱离暴露现场,若为鼻腔暴露,可用棉签蘸取75%乙醇轻轻旋转擦拭鼻腔,反复消毒3遍以上,若为口腔或眼黏膜暴露,用流动水或生理盐水持续冲洗3 min[59-60];(2)发生血液、体液或其他物品污染皮肤时,即刻清除污染物,清水冲洗干净,用75%乙醇或碘伏消毒后,再清水清洗干净[61]。(3)发生针刺伤时,由近心端向远心端轻轻挤压伤口,再用肥皂水或流动水持续冲洗3 min,用75%乙醇或者0.5%碘伏消毒并包扎伤口[62]。
|
| 图 1 高风险职业暴露应急处置流程 |
|
|
高风险暴露均应报告院感科或保健科,并接受进一步专业评估与指导[63-64],呼吸道直接暴露需按密切接触者进行管理[65]。若为血源性病原体暴露,需进行相关检测[66-67],以艾滋病毒为例,在医务人员确定发生职业暴露后,应在暴露后当天、第6周及第4个月进行检测,最晚在暴露后第4个月可排除感染[68]。推荐使用第四代HIV检测试剂联合抗原抗体检测,可同时检测血液中HIV-p24抗原和HIV抗体,因为增加p24抗原的检测可以缩短检测窗口期,从而更早根据结果来指导是否继续使用阻断药物[68]。
医护人员面临较高职业压力时,焦虑、抑郁和创伤后应激障碍的风险将增加,可能会产生长期的心理影响,因此建议对职业暴露人员进行必要的心理健康评估、支持和干预[69]。
推荐意见9:急诊科医护人员发生职业暴露后,应立即进行风险评估,并采取应急处置措施,并上报院感科或保健科。(推荐等级:强推荐)
推荐意见10:关注职业暴露人员的心理和精神状态,及时给予人文关怀,提供心理健康支持或心理干预。(推荐等级:强推荐)
3 结语急诊科是许多传染病患者急性发病时的首诊场所,急诊医护人员也是疫情救治的中坚力量,因此急诊区域的传染病防护工作是保障医疗安全的关键举措,也是整体疫情防控的重要环节。为应对随时可能出现的新发突发传染病疫情,医疗机构急诊科应加快建立传染病防控体系,切实提高急诊医护人员的防护意识,增强急诊科传染病防控和救治能力。
执笔人:肖玮(浙江大学医学院附属邵逸夫医院)
共识专家组成员(以姓名拼音为序):蔡文伟(浙江省人民医院) 曹钰(四川大学华西医院) 柴艳芬(天津医科大学总医院) 程黎明(华中科技大学同济医学院附属同济医院) 崔丽艳(北京大学第三医院) 邓昆(重庆医科大学附属第三医院) 邓颖(哈尔滨医科大学附属第二医院) 封启明(上海市第六人民医院) 顾兵(广东省人民医院) 韩小彤(湖南省人民医院) 何小军(《中华急诊医学杂志》) 何新华(首都医科大学附属北京朝阳医院) 洪广亮(温州医科大学附属第一医院) 洪玉才(浙江大学医学院附属邵逸夫医院) 金静芬(浙江大学医学院附属第二医院) 兰超(郑州大学第一附属医院) 李千瑞(四川大学华西医院) 李子龙(余姚市人民医院) 刘笑然(海南医学院第一附属医院) 刘禹(哈尔滨医科大学附属第四医院) 陆群(浙江大学医学院附属第二医院) 卢志明(山东第一医科大学附属省立医院) 马可(复旦大学附属华山医院) 马青变(北京大学第三医院) 马岳峰(浙江大学医学院附属第二医院) 潘龙飞(西安交通大学第二附属医院) 裴红红(西安交通大学第二附属医院) 宋振举(复旦大学附属中山医院) 孙鹏(华中科技大学同济医学院附属协和医院) 孙鑫(四川大学华西医院) 王晓琴(西安交通大学第一附属医院) 夏志洁(复旦大学附属华山医院) 邢吉红(吉林大学第一医院) 徐军(北京协和医院) 徐平(自贡市第四人民院) 燕宪亮(徐州医科大学附属医院) 俞云松(浙江省人民医院) 张国强(中日友好医院) 张钧(浙江大学医学院附属邵逸夫医院) 张文武(深圳市宝安区人民医院) 章仲恒(浙江大学医学院附属邵逸夫医院) 郑磊(南方医科大学南方医院) 朱建军(苏州大学附属第二医院)
利益冲突 所有作者声明无利益冲突
| [1] | Hoernke K, Djellouli N, Andrews L, et al. Frontline healthcare workers' experiences with personal protective equipment during the COVID-19 pandemic in the UK: a rapid qualitative appraisal[J]. BMJ Open, 2021, 11(1): e046199. DOI:10.1136/bmjopen-2020-046199 |
| [2] | Zhang BZ, Wu XL, Li RP. A meta-analysis on evaluation of nosocomial infections amongst patients in a tertiary care hospital[J]. J Healthc Eng, 2021, 2021: 4386423. DOI:10.1155/2021/4386423 |
| [3] | 杜志成, 张王剑, 郝元涛. 中国主要呼吸道传染病分布模式及其社会经济影响因素[J]. 中华疾病控制杂志, 2016, 20(1): 5-8. DOI:10.16462/j.cnki.zhjbkz.2016.01.002 |
| [4] | 中国疾病控制中心. 传染病[EB/OL]. [2024-05-14]. https://www.chinacdc.cn/jkzt/crb/. |
| [5] | 中华人民共和国国家卫生健康委员会. WS/T 311-2023医院隔离技术标准[S]. 北京: 中国标准出版社, 2023. |
| [6] | 国家发展改革委, 国家卫生健康委, 国家中医药局. 公共卫生防控救治能力建设方案[EB/OL]. (2020-05-09)[2024-05-14]. https://www.gov.cn/zhengce/zhengceku/2020-05/21/content_5513538.htm. |
| [7] | 中华人民共和国国家卫生健康委员会. WS/T 591-2018医疗机构门急诊医院感染管理规范[S]. 北京: 中国标准出版社, 2018. |
| [8] | 邓乐乐, 李桂莲, 陈涛, 等. 我国医疗机构及公共场所呼吸道传染病主要感染控制措施分析[J]. 中国医学科学院学报, 2023, 45(2): 171-177. DOI:10.3881/j.issn.1000-503X.15111 |
| [9] | COVIDSurg Collaborative. Global guidance for surgical care during the COVID-19 pandemic[J]. Br J Surg, 2020, 107(9): 1097-1103. DOI:10.1002/bjs.11646 |
| [10] | 金静芬, 封秀琴, 周文华, 等. 呼吸道传染病预防控制急诊护理专家共识[J]. 中华急危重症护理杂志, 2020, 1(4): 371-375. |
| [11] | Min HS, Moon S, Jang Y, et al. The use of personal protective equipment among frontline nurses in a nationally designated COVID-19 hospital during the pandemic[J]. Infect Chemother, 2021, 53(4): 705-717. DOI:10.3947/ic.2021.0094 |
| [12] | 中华人民共和国国家卫生和计划生育委员会. WS/T 510-2016病区医院感染管理规范[S]. 北京: 中国标准出版社, 2016. |
| [13] | 中华人民共和国国家卫生和计划生育委员会. WS/T 512—2016医疗机构环境表面清洁与消毒管理规范[S]. 北京: 中国标准出版社, 2016. |
| [14] | 中华人民共和国国家卫生健康委员会. WS/T 591—2018医疗机构门急诊医院感染管理规范[S]. 北京: 中国标准出版社, 2018. |
| [15] | 中华人民共和国卫生部. WS/T 367—2012医疗机构消毒技术规范[S]. 北京: 中国标准出版社, 2012. |
| [16] | 中华人民共和国国家卫生和计划生育委员会. WS/T 524—2016医院感染暴发控制指南[S]. 北京: 中国标准出版社, 2016. |
| [17] | Paleckyte A, Dissanayake O, Mpagama S, et al. Reducing the risk of tuberculosis transmission for HCWs in high incidence settings[J]. Antimicrob Resist Infect Control, 2021, 10(1): 106. DOI:10.1186/s13756-021-00975-y |
| [18] | 中华医学会急诊医学分会, 中国医师协会急诊医师分会, 解放军急救医学专业委员会, 等. 新型冠状病毒肺炎疫情常态化防控形势下急危重症患者急诊预检分诊与救治专家共识[J]. 中华急诊医学杂志, 2022, 31(3): 297-302. DOI:10.3760/cma.j.issn.1671-0282.2022.03.006 |
| [19] | Brouqui P, Puro V, Fusco FM, et al. Infection control in the management of highly pathogenic infectious diseases: consensus of the European Network of Infectious Disease[J]. Lancet Infect Dis, 2009, 9(5): 301-311. DOI:10.1016/S1473-3099(09)70070-2 |
| [20] | Driscoll B, Evans D. Nursing infection control practice adherence, related barriers, and methods of intervention[J]. J Nurs Adm, 2022, 52(3): 132-137. DOI:10.1097/NNA.0000000000001120 |
| [21] | Lamhoot T, Ben Shoshan N, Eisenberg H, et al. Emergency department impaired adherence to personal protective equipment donning and doffing protocols during the COVID-19 pandemic[J]. Isr J Health Policy Res, 2021, 10(1): 41. DOI:10.1186/s13584-021-00477-7 |
| [22] | Piché-Renaud PP, Groves HE, Kitano T, et al. Healthcare worker perception of a global outbreak of novel coronavirus (COVID-19) and personal protective equipment: survey of a pediatric tertiary-care hospital[J]. Infect Control Hosp Epidemiol, 2021, 42(3): 261-267. DOI:10.1017/ice.2020.415 |
| [23] | 马莉, 李阳, 马雪倩, 等. 大型三甲医院急诊科应对呼吸道传染病的危机管理模式及经验分享[J]. 中国急救医学, 2023, 43(1): 14-18. DOI:10.3969/j.issn.1002-1949.2023.01.004 |
| [24] | Maltezou HC, Dedoukou X, Tseroni M, et al. SARS-CoV-2 infection in healthcare personnel with high-risk occupational exposure: evaluation of 7-day exclusion from work policy[J]. Clin Infect Dis, 2020, 71(12): 3182-3187. DOI:10.1093/cid/ciaa888 |
| [25] | 中华医学会检验医学分会, 中国医师协会急诊医师分会, 中国人民解放军急救医学专业委员会. 急诊检验能力建设与规范中国专家共识[J]. 中华急诊医学杂志, 2020, 29(1): 12-35. DOI:10.3760/cma.j.issn.1671-0282.2020.01.004 |
| [26] | Gómez-Angelats E, Miró Ò, Bragulat Baur E, et al. Triage level assignment and nurse characteristics and experience[J]. Emergencias, 2018, 30(3): 163-168. |
| [27] | Gerdtz MF, Collins M, Chu M, et al. Optimizing triage consistency in Australian emergency departments: the Emergency Triage Education Kit[J]. Emerg Med Australas, 2008, 20(3): 250-259. DOI:10.1111/j.1742-6723.2008.01089.x |
| [28] | Malak MZ, Mohammad Al-Faqeer N, Bashir Yehia D. Knowledge, skills, and practices of triage among emergency nurses in Jordan[J]. Int Emerg Nurs, 2022, 65: 101219. DOI:10.1016/j.ienj.2022.101219 |
| [29] | 陈辉, 李坚韧, 王勇, 等. 新冠肺炎防控期间院前急救工作中的传染病预检、分诊、转运和防护问题及法律建议[J]. 中国卫生法制, 2020, 28(5): 79-83. DOI:10.19752/j.cnki.1004-6607.2020.05.017 |
| [30] | 卫生部. 医疗机构传染病预检分诊管理办法[EB/OL]. (2005-02-28)[2024-05-14]. https://www.gov.cn/gongbao/content/2005/content_108214.htm. |
| [31] | 李春辉, 黄勋, 蔡虻, 等. 新冠肺炎疫情期间医疗机构不同区域工作岗位个人防护专家共识[J]. 中国感染控制杂志, 2020, 19(3): 199-213. DOI:10.12138/j.issn.1671-9638.20206155 |
| [32] | Centers for Disease Control and Prevention, National Center for Immunization and Respiratory Diseases. Rapid diagnostic testing for influenza: information for clinical laboratory directors[EB/OL]. (2019-02-04)[2024-05-14]. https://www.cdc.gov/flu/professionals/diagnosis/rapidLab.htm. |
| [33] | 中华医学会急诊医学分会感染学组, 中国医学协会急诊医师分会感染学组, 首都医科大学急诊医学学系. 可疑呼吸道传染性疾病急诊医学科应对方案[J]. 中华急诊医学杂志, 2020, 29(2): 158-160. DOI:10.3760/cma.j.issn.1671-0282.2020.02.006 |
| [34] | De Simone B, Chouillard E, Sartelli M, et al. The management of surgical patients in the emergency setting during COVID-19 pandemic: the WSES position paper[J]. World J Emerg Surg, 2021, 16(1): 14. DOI:10.1186/s13017-021-00349-0 |
| [35] | 中华医学会急诊医学分会, 中国医师协会急诊医师分会, 中国县级医院急诊联盟, 等. 中国县级医院急诊科建设规范专家共识[J]. 中华急诊医学杂志, 2019, 28(5): 553-559. DOI:10.3760/cma.j.issn.1671-0282.2019.05.003 |
| [36] | 贾会学, 彭雪儿, 姚希, 等. 《医院隔离技术规范WS/T311-2009》实施情况调查报告[J]. 中国感染控制杂志, 2019, 18(5): 422-429. DOI:10.12138/j.issn.1671-9638.20194331 |
| [37] | 中国县级医院急诊联盟, 《中华急诊医学杂志》编辑委员会. 中国县级医院急诊科医院感染预防与控制专家共识[J]. 中华急诊医学杂志, 2020, 29(4): 461-465. DOI:10.3760/cma.j.issn.1671-0282.2020022.002 |
| [38] | Skulstad H, Cosyns B, Popescu BA, et al. COVID-19 pandemic and cardiac imaging: EACVI recommendations on precautions, indications, prioritization, and protection for patients and healthcare personnel[J]. Eur Heart J Cardiovasc Imaging, 2020, 21(6): 592-598. DOI:10.1093/ehjci/jeaa072 |
| [39] | 中华人民共和国国家卫生和计划生育委员会. WS/T 511-2016经空气传播疾病医院感染预防与控制规范[S]. 北京: 中国标准出版社, 2016. |
| [40] | 中华人民共和国卫生部. WS/T 368-2012医院空气净化管理规范[S]. 北京: 中国标准出版社, 2012. |
| [41] | 中华人民共和国国家卫生和计划生育委员会. WS/T 509-2016重症监护病房医院感染预防与控制规范[S]. 北京: 中国标准出版社, 2016. |
| [42] | 中华医学会急诊医学分会, 武汉医学会急诊医学分会. 呼吸道急性传染性疾病常态防控下急诊医学科流程优化专家共识[J]. 中华急诊医学杂志, 2021, 30(2): 152-160. DOI:10.3760/cma.j.issn.1671-0282.2021.02.004 |
| [43] | Islam MS, Rahman KM, Sun YN, et al. Current knowledge of COVID-19 and infection prevention and control strategies in healthcare settings: a global analysis[J]. Infect Control Hosp Epidemiol, 2020, 41(10): 1196-1206. DOI:10.1017/ice.2020.237 |
| [44] | Sava A, Costea CF, Turliuc Ş, et al. Protection measures against SARS-CoV-2 infection for cytopathology and histopathology laboratories personnel: practical recommendations[J]. Rev Roum De Morphol Embryol, 2020, 61(4): 1067-1076. DOI:10.47162/RJME.61.4.09 |
| [45] | Tarakji B, Nassani MZ, Alali FM, et al. COVID-19 guidelines to protect healthcare workers at hospitals and dental professionals at dental office[J]. Ethiop J Health Sci, 2020, 30(6): 1037-1042. DOI:10.4314/ejhs.v30i6.23 |
| [46] | Gegúndez-Fernández JA, Llovet-Osuna F, Fernández-Vigo JI, et al. Recommendations for ophthalmologic practice during the easing of COVID-19 control measures[J]. Acta Ophthalmol, 2021, 99(7): e973-e983. DOI:10.1111/aos.14752 |
| [47] | Tan L, Kovoor JG, Williamson P, et al. Personal protective equipment and evidence-based advice for surgical departments during COVID-19[J]. ANZ J Surg, 2020, 90(9): 1566-1572. DOI:10.1111/ans.16194 |
| [48] | Rajagopalan S, Brauer M, Bhatnagar A, et al. Personal-level protective actions against particulate matter air pollution exposure: a scientific statement from the American heart association[J]. Circulation, 2020, 142(23): e411-e431. DOI:10.1161/CIR.0000000000000931 |
| [49] | 华中科技大学同济医学院附属同济医院护理部, 中国医学科学院北京协和医院护理部, 中华护理学会外科护理专业委员会. 呼吸道传染病产生气溶胶高风险护理操作防护专家共识[J]. 中华护理杂志, 2020, 55(12): 1784. DOI:10.3761/j.issn.0254-1769.2020.12.004 |
| [50] | Nasa P, Azoulay E, Chakrabarti A, et al. Infection control in the intensive care unit: expert consensus statements for SARS-CoV-2 using a Delphi method[J]. Lancet Infect Dis, 2022, 22(3): e74-e87. DOI:10.1016/S1473-3099(21)00626-5 |
| [51] | Leddin D, Armstrong D, Raja Ali RA, et al. Personal protective equipment for endoscopy in low-resource settings during the COVID-19 pandemic: guidance from the world gastroenterology organisation[J]. J Clin Gastroenterol, 2020, 54(10): 833-840. DOI:10.1097/MCG.0000000000001411 |
| [52] | Haagsma JA, Tariq L, Heederik DJ, et al. Infectious disease risks associated with occupational exposure: a systematic review of the literature[J]. Occup Environ Med, 2012, 69(2): 140-146. DOI:10.1136/oemed-2011-100068 |
| [53] | Azadi A, Anoosheh M, Delpisheh A. Frequency and barriers of underreported needLestick injuries amongst Iranian nurses, a questionnaire survey[J]. J Clin Nurs, 2011, 20(3/4): 488-493. DOI:10.1111/j.1365-2702.2010.03252.x |
| [54] | 中华人民共和国卫生部. GBZ/T 213-2008血源性病原体职业接触防护导则[S]. 北京: 人民卫生出版社, 2009. |
| [55] | Weber DJ, Rutala WA. Occupational health update: focus on preventing the acquisition of infections with pre-exposure prophylaxis and postexposure prophylaxis[J]. Infect Dis Clin North Am, 2016, 30(3): 729-757. DOI:10.1016/j.idc.2016.04.008 |
| [56] | 甘秀妮. 急诊呼吸道病原体职业暴露的危害识别与风险评估[J]. 中华护理杂志, 2017, 52(S1): 20-21. DOI:10.3761/j.issn.0254-1769.2017.z1.014 |
| [57] | Koh A. Management of needLestick injuries for healthcare workers in hospitals[J]. Masui, 2010, 59(1): 31-35. |
| [58] | 李清华. 急诊呼吸道病原体职业暴露的应急预案[J]. 中华护理杂志, 2017, 52(S1): 29-31. DOI:10.3761/j.issn.0254-1769.2017.z1.021 |
| [59] | Public Health Service US. Updated U.S. public health service guidelines for the management of occupational exposures to HBV, HCV, and HIV and recommendations for postexposure prophylaxis[J]. MMWR Recomm Rep, 2001, 50(RR-11): 1-52. |
| [60] | 谭彩霞, 伍玉琪. 美国CDC 2020版医务人员潜在性暴露于HCV的检测与临床管理指南[J]. 中国感染控制杂志, 2020, 19(9): 848-850. DOI:10.12138/j.issn.1671-9638.20206158 |
| [61] | Nori S, Greene MA, Schrager HM, et al. Infectious occupational exposures in dermatology: a review of risks and prevention measures. I. For all dermatologists[J]. J Am Acad Dermatol, 2005, 53(6): 1010-1019. DOI:10.1016/j.jaad.2005.08.015 |
| [62] | Lin H, Wang XY, Luo XH, et al. A management program for preventing occupational blood-borne infectious exposure among operating room nurses: an application of the PRECEDE-PROCEED model[J]. J Int Med Res, 2020, 48(1): 300060519895670. DOI:10.1177/0300060519895670 |
| [63] | Moorman AC, de Perio MA, Goldschmidt R, et al. Testing and clinical management of health care personnel potentially exposed to hepatitis C virus - CDC guidance, United States, 2020[J]. MMWR Recomm Rep, 2020, 69(6): 1-8. DOI:10.15585/mmwr.rr6906a1 |
| [64] | Bekele T, Gebremariam A, Kaso M, et al. Attitude, reporting behavour and management practice of occupational needLe stick and sharps injuries among hospital healthcare workers in Bale zone, Southeast Ethiopia: a cross-sectional study[J]. J Occup Med Toxicol, 2015, 10: 42. DOI:10.1186/s12995-015-0085-2 |
| [65] | FitzSimons D, François G, de Carli G, et al. Hepatitis B virus, hepatitis C virus and other blood-borne infections in healthcare workers: guidelines for prevention and management in industrialised countries[J]. Occup Environ Med, 2008, 65(7): 446-451. DOI:10.1136/oem.2006.032334 |
| [66] | 张文丽. 医务人员血源性病原体职业暴露监测分析及预防措施[J]. 中国临床研究, 2013, 26(8) 877, 883. |
| [67] | 周文华. 急诊血源性病原体职业暴露后的评估、处理和随访[J]. 中华护理杂志, 2017, 52(S1): 17-19. DOI:10.3761/j.issn.0254-1769.2017.z1.012 |
| [68] | Panlilio AL, Cardo DM, Grohskopf LA, et al. Updated U.S. Public Health Service guidelines for the management of occupational exposures to HIV and recommendations for postexposure prophylaxis[J]. MMWR Recomm Rep, 2005, 54(RR-9): 1-17. |
| [69] | El-Hage W, Hingray C, Lemogne C, et al. Health professionals facing the coronavirus disease 2019 (COVID-19) pandemic: what are the mental health risks?[J]. L' Encephale, 2020, 46(3S): S73-S80. DOI:10.1016/j.encep.2020.04.008 |
 2024, Vol. 33
2024, Vol. 33