2. 福建医科大学附属第一医院滨海院区国家区域医疗中心急诊医学中心,福州 350212
2. Department of Emergency, National Regional Medical Center, Binhai Campus of the First Affiliated Hospital, Fujian Medical University, Fuzhou 350212, China
心脏骤停(cardiac arrest, CA)致残致死率高,已成为全球重大公共卫生问题之一。虽然我国急救医疗体系已经取得了十足的进步,CA患者的复苏成功率较前提高,但复苏后存活率及达到良好神经功能预后比例未见明显改善[1]。《中国心脏骤停与心肺复苏报告(2022年版)概要》指出,中国七大地理区域成人院内心脏骤停(in-hospital cardiac arrest, IHCA)发病率为8.4%,存活出院率为9.4%,神经功能预后良好率为6.7%[2]。因此高质量的心肺复苏(cardiopulmonary resuscitation, CPR)对患者的生存至关重要[3],而气道管理作为CPR过程中的重要组成部分,选择合适的通气方式可显著影响患者预后。心肺复苏早期主要的通气方式包括口对口,口-面罩,球囊-面罩,口咽通气管,声门上气道(supraglottic airway, SGA),包括喉罩、喉管,气管插管(endotracheal intubation, ETI)等。其中口-面罩,球囊-面罩,口咽通气管等统称为基础气道,声门上气道(喉罩、喉管)及气管插管等统称为高级气道。目前IHCA患者CPR过程中的最佳通气方式及其管理的时机仍然存在争议。
目前对IHCA患者气道管理的经验大多是由院外心脏骤停(out-hospital cardiac arrest, OHCA)患者气道管理的研究结论中推断而来[4-6]。然而,IHCA患者骤停的特征和处理方式与OHCA患者并不完全相同[7],目前尚不清楚这些在OHCA患者中的研究结果是否可以应用于IHCA期间的气道管理,因此有必要进一步探究IHCA患者最佳的通气方式及管理时机。本研究试图探索初始复苏时,非高级气道与高级气道两种不同的通气方式对IHCA患者短期预后的影响。
1 资料与方法 1.1 研究对象连续入选福建医科大学附属第一医院2019年9月至2021年12月期间所有住院及入住急诊抢救室、观察室的IHCA事件共635例。纳入标准:①在医院内发生的CA,无论有无办理入院手续的患者;②患者年龄≥18岁;③心肺复苏期间都接受了气道管理;④恢复自主循环持续20 min以上的患者;⑤多次发生院内CA的同一患者的第一次CA数据。排除标准:①CA前已接受高级气道管理的患者;②自主循环恢复后才进行气道管理的患者;③院前CA入院治疗的患者或在其他医疗机构发生CA复苏后转入本中心的患者;④CA前,家属放弃胸外按压、电除颤等抢救措施并明确签署拒绝抢救文书的患者;⑤数据记录不完整者;⑥孕妇;⑦严重创伤导致的CA。本研究经福建医科大学附属第一医院医学伦理委员会医学研究与临床技术应用分会审批通过(批件号:[2019] 148号)。
1.2 研究方法根据CPR过程中接受的不同通气策略将患者分为两组:①非高级气道组:CPR过程中仅接受基础气道管理,包括球囊面罩、口咽通气管等。②高级气道组:CPR过程中接受高级气道管理或先接受基础气道管理后又接受高级气道管理,包括气管插管、气管切开,声门上气道等(本研究中绝大部分为气管插管)。
结局指标:⑴主要结局:ROSC≥20 min。⑵次要结局:出院存活、出院存活神经功能良好。⑶神经功能分类:由5个等级组成。①脑功能正常,生活正常;②残疾,但生活可自理;③严重残疾,认知能力有限,生活不可自理;④昏迷;⑤脑死亡;其中脑功能表现分级(cerebral performance category, CPC)1~2级为神经功能良好,3~5级为神经功能不良[8]。⑷存活出院:指ROSC后经医院治疗维持自主心搏伴或不伴神经功能损害存活出院[9]。
1.3 统计学方法所有数据通过SPSS 26.0软件进行统计分析。符合正态分布的计量资料以均数±标准差(x±s)表示,两组间比较采用独立样本t检验;不符合正态分布的计量资料以中位数和四分位数[M(Q1, Q3)]表示,两组间比较采用非参数检验;计数资料以构成比或率表示,两组间比较采用卡方检验或精确Fisher检验。按结局分层的组间比较中有统计学意义的变量,即P<0.05的变量纳入二元Logistic回归模型进行分析,评估初始复苏时不同通气策略对患者预后的影响。效应大小和变异性的估计值报告为比值比(odds ratio, OR)和95%置信区间(CI)。并使用AUC评估模型的辨别力。以P<0.05为差异有统计学意义。
2 结果 2.1 IHCA患者的基线特征本研究纳入2019年9月至2021年12月于本院所有发生IHCA的成人患者共635例。排除106例无复苏指令、13例年龄<18岁、226例在骤停前已有高级气道及5例ROSC后再行气管插管的患者后,总共285例成人IHCA患者纳入研究,基线资料如表 1所示。患者年龄中位数为71(58,79)岁,男性182例(63.9%),92例CA发生在抢救室/观察室及ICU(32.3%),193例发生在普通病房及院内其他区域(67.7%)。初始心律为可除颤心律33例(11.6%),不可除颤心律252例(88.4%)。CA病因中,心源性157例(55.1%),非心源性128例(44.9%)。肾上腺素使用剂量≤3 mg的127例(44.6%),> 3 mg的158例(55.4%)。
| 变量 | 所有患者(n=285) | 非高级气道(n=75) | 高级气道(n=210) | Z值 | P值 |
| 年龄(岁)a | 71 (58, 79) | 71 (59, 81) | 70 (58, 79) | -0.470 | 0.638 |
| 性别(男)(n, %) | 182 (63.9) | 48 (64.0) | 134 (63.8) | -0.029 | 0.977 |
| 高血压(n, %) | 166 (58.2) | 38 (50.7) | 128 (61.0) | -1.548 | 0.122 |
| 糖尿病(n, %) | 80 (28.1) | 17 (22.7) | 63 (30.0) | -1.211 | 0.226 |
| 冠心病(n, %) | 77 (27.0) | 20 (26.7) | 57 (27.1) | -0.080 | 0.937 |
| 房颤(n, %) | 77 (27.0) | 25 (33.3) | 52 (24.8) | -1.432 | 0.152 |
| 心功能不全(n, %) | 95 (33.3) | 24 (32.0) | 71 (33.8) | -0.285 | 0.776 |
| 肾功能不全(n, %) | 90 (31.6) | 22 (29.3) | 68 (32.4) | -0.487 | 0.627 |
| 肝功能不全(n, %) | 45 (15.8) | 15 (20.0) | 30 (14.3) | -1.163 | 0.245 |
| 肺部感染(n, %) | 137 (48.1) | 34 (45.3) | 103 (49.0) | -0.552 | 0.581 |
| 恶性肿瘤(n, %) | 76 (26.7) | 24 (32.0) | 52 (24.8) | -1.215 | 0.225 |
| 脑血管病(n, %) | 71 (24.9) | 22 (29.3) | 49 (23.3) | -1.029 | 0.303 |
| 初始心律 | -2.651 | 0.008 | |||
| 可除颤(n, %) | 33 (11.6) | 15 (20.0) | 18 (8.6) | ||
| 不可除颤(n, %) | 252 (88.4) | 60 (80.0) | 192 (91.4) | ||
| 骤停病因 | -0.455 | 0.649 | |||
| 心源性(n, %) | 157 (55.1) | 43 (57.3) | 114 (54.3) | ||
| 非心源性(n, %) | 128 (44.9) | 32 (42.7) | 96 (45.7) | ||
| 肾上腺素使用剂量 | -4.209 | < 0.001 | |||
| ≤3 mg(n, %) | 127 (44.6) | 49 (65.3) | 78 (37.1) | ||
| > 3 mg(n, %) | 158 (55.4) | 26 (34.7) | 132 (62.9) | ||
| 骤停前血氧(%)a | 95 (84, 98) | 95 (84, 97) | 95 (83, 98) | -0.621 | 0.535 |
| 骤停后血氧(%)a | 60 (0, 78) | 62 (0, 82) | 56 (0, 76) | -0.999 | 0.318 |
| 骤停地点 | -1.209 | 0.227 | |||
| 抢救室/观察室+ICU (n, %) | 92 (32.3) | 20 (26.7) | 72 (34.3) | ||
| 普通病房+院内其他地点(n, %) | 193 (67.7) | 55 (73.3) | 138 (65.7) | ||
| ROSC (n, %) | 127 (44.6) | 26 (34.7) | 101 (48.1) | -2.005 | 0.045 |
| 出院存活(n, %) | 51 (17.9) | 20 (26.7) | 31 (14.8) | -2.305 | 0.021 |
| 出院良好神经功能(n, %) | 35 (12.3) | 19 (25.3) | 16 (7.6) | -4.005 | < 0.001 |
| 注:a为M(Q1, Q3);ROSC为自主循环恢复 | |||||
285例IHCA患者,接受非高级气道管理75例(26.3%),接受高级气道管理210例(73.7%)。非高级气道组初始心律为可除颤心律15例(20%),高级气道组初始心律为可除颤心律18例(8.6%),两组差异有统计学意义(P=0.008)。非高级气道组复苏时肾上腺素使用剂量≤3 mg的患者49例(65.3%),高级气道组复苏时肾上腺素使用剂量≤3 mg的患者78例(37.1%),两组差异有统计学意义(P<0.001)。两组患者在年龄、性别、合并其他基础疾病、CA的病因、骤停前后的血氧以及骤停地点等方面差异均无统计学意义(均P > 0.05)。与非高级气道组相比,高级气道组ROSC率更高(P=0.045),然而其出院存活率(P=0.021)及出院良好神经功能率更差(P<0.001)。
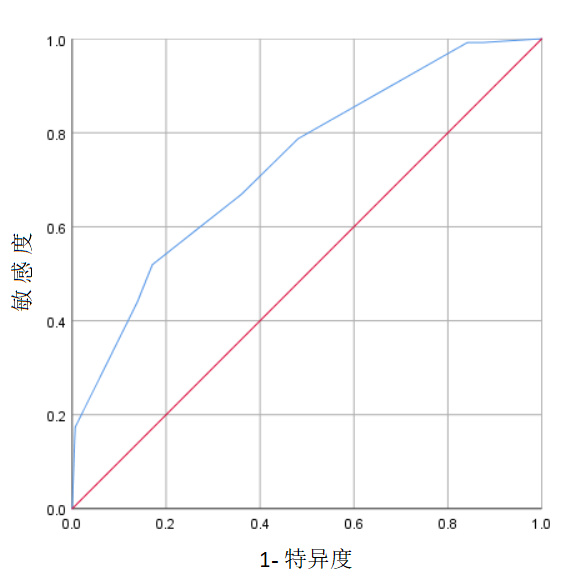
2.2 初始不同通气方式对IHCA患者短期预后的影响以是否ROSC≥20 min为因变量,单因素分析中差异有统计学差异的变量:合并恶性肿瘤、初始心律、骤停病因、通气方式、肾上腺素使用剂量、骤停地点为自变量进行二元Logistic回归分析,结果显示通气方式、肾上腺素使用剂量和骤停地点是影响IHCA患者ROSC的独立危险因素。与非高级气道相比,高级气道与更高的ROSC率相关(OR=3.698,95%CI: 1.844~7.419,P<0.001),见表 2。以是否ROSC为因变量,将通气方式、肾上腺素使用剂量,骤停地点作为自变量进行多因素Logistic回归分析,构建IHCA患者ROSC预测模型,模型AUC值为0.735(95%CI: 0.678~0.793),敏感度0.520,特异度0.829,截断值0.525。如图 1所示。
| 项目 | B | SE | wald | P | OR | OR的95%置信区间 | |
| 下限 | 上限 | ||||||
| 恶性肿瘤 | -0.567 | 0.335 | 2.865 | 0.091 | 0.567 | 0.294 | 1.094 |
| 初始心律 | 0.498 | 0.428 | 1.350 | 0.245 | 1.645 | 0.710 | 3.809 |
| 病因 | 0.408 | 0.295 | 1.909 | 0.167 | 1.503 | 0.843 | 2.680 |
| 通气方式 | 1.308 | 0.355 | 13.560 | < 0.001 | 3.698 | 1.844 | 7.419 |
| 肾上腺素剂量 | -1.922 | 0.305 | 39.831 | < 0.001 | 0.146 | 0.081 | 0.266 |
| 骤停地点 | -0.722 | 0.292 | 6.126 | 0.013 | 0.486 | 0.274 | 0.860 |
| 常量 | 0.178 | 0.434 | 0.168 | 0.682 | 1.194 | ||
|
| 图 1 以通气方式、肾上腺素的使用剂量,骤停地点构建的ROSC预测模型 Fig 1 Prediction model of ROSC based on Ventilation modality, epinephrine dose, and arrest location |
|
|
以是否出院存活及出院存活神经功能良好为因变量,单因素分析中差异有统计学意义的变量:年龄、合并肾功能不全、合并肺部感染、初始心律、通气方式、肾上腺素使用剂量、骤停后血氧为自变量代入二元Logistic回归模型,结果显示不同通气方式对IHCA患者出院存活(OR=1.097,95%CI: 0.506~2.376,P=0.815)、出院存活神经功能良好的影响均差异无统计学意义(OR=0.548,95%CI: 0.224~1.339,P=0.187)。
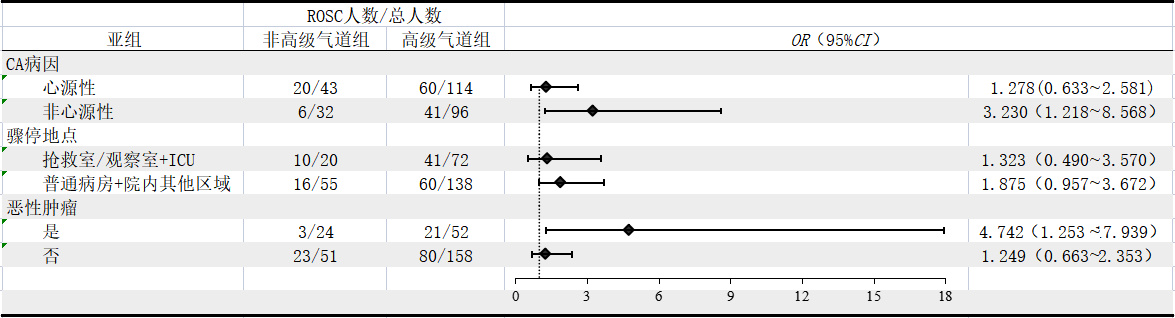
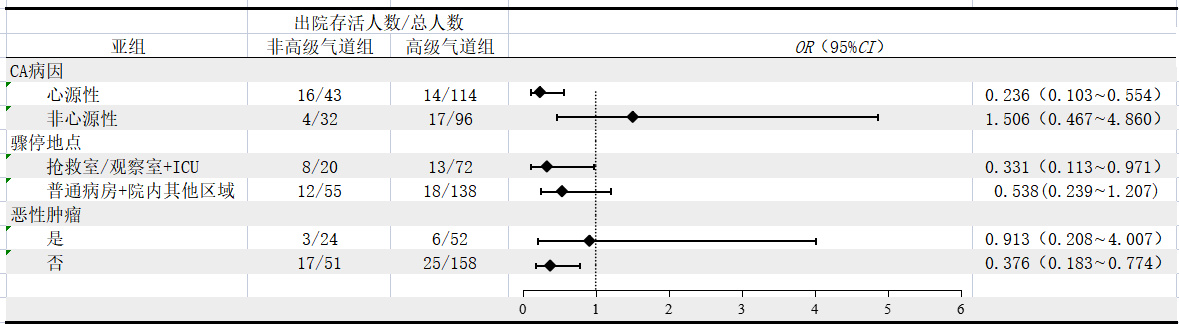
2.3 亚组分析对不同CA病因,不同的骤停地点以及骤停前是否患有恶性肿瘤进行了亚组分析。结果发现骤停病因为非心源性的患者,CPR期间高级气道管理可增加ROSC率(OR=3.230,95%CI: 1.218~8.568)、但对出院存活(OR=1.506,95%CI: 0.467~4.860)及出院存活良好神经功能(OR=0.551,95%CI: 0.150~2.020)无显著影响;对于CA地点为抢救室/观察室及ICU的患者,CPR期间高级气道管理并不能提高患者的ROSC率(OR=1.323,95%CI: 0.490~3.570),且患者的出院存活率(OR=0.331,95%CI: 0.113~0.971)及出院存活良好神经功能更差(OR=0.169,95%CI: 0.049~0.585);既往患恶性肿瘤的患者,CPR期间高级气道管理改善了患者的ROSC率(OR=4.742,95%CI: 1.253~17.939),但不能改善患者的出院存活(OR=0.913,95%CI: 0.208~4.007)及出院存活良好神经功能(OR=0.583,95%CI: 0.120~2.839),见图 2~4。
|
| 图 2 不同通气方式对IHCA患者ROSC的亚组分析 Fig 2 Subgroup analysis of different ventilation modalities on ROSC in IHCA patients |
|
|
|
| 图 3 不同通气方式对IHCA患者出院存活的亚组分析 Fig 3 Subgroup analysis of different ventilation modalities on survival to discharge in IHCA patients |
|
|
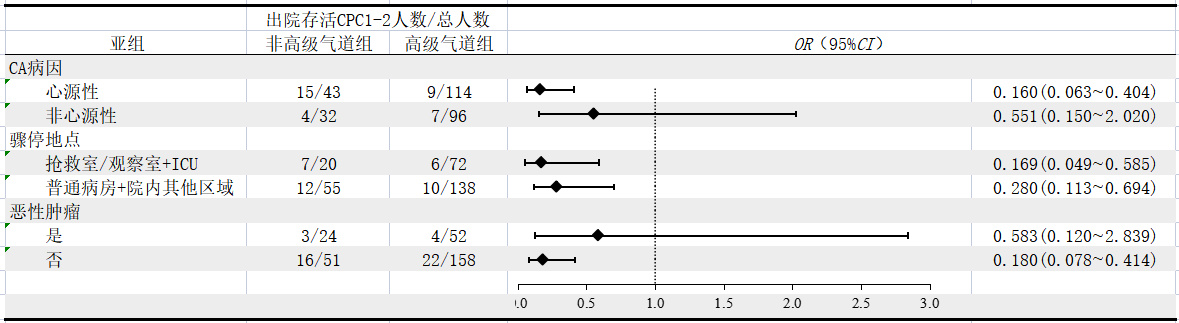
|
| 图 4 不同通气方式对IHCA患者出院存活神经功能良好的亚组分析 Fig 4 Subgroup analysis of different ventilation modalities on favorable neurological outcomes in IHCA patients |
|
|
CA已逐渐成为一个全球重要的公共卫生问题,每年每100 000人中有50~100人因CA而死亡[10]。尽管近年来心肺复苏的流程不断优化,但IHCA患者的出院存活率仍然很低,且发病率也在逐年增多[11-13]。作为最主要的救治手段,高质量的CPR对患者的预后有着至关重要的作用。而气道管理作为CPR过程中的重要组成部分,合适的通气方式对患者的预后尤其重要。CPR的目标是尽早恢复心脏血液灌注并维持一定的氧气输送。在CA初期,患者体内氧储备尚可维持在一定的水平,因此在骤停早期,尽快恢复心脏的血液灌注才是提高氧输送的关键。然而随着复苏时间的延长,体内的氧储备逐渐下降,此时如果仅靠单纯的心脏按压是不能提高患者的氧输送[4, 14]。尤其是当CA的患者伴有气道阻塞或呼吸衰竭时,早期气道管理以恢复重要脏器的氧供应就和胸外按压同样重要[15]。
然而目前关于CPR期间最佳通气方式的选择仍然存在争议。2020年AHA心肺复苏指南中关于高级生命支持的更新强调,在成人CA心肺复苏时,使用面罩通气或高级的呼吸道策略,取决于骤停的地点以及操作者的技术熟练程度[4]。而有关IHCA患者初始复苏时气道管理的研究证据相当有限,更多是由OHCA患者气道管理的研究结论推断而来。
在这项回顾性队列研究中,对初始复苏时不同通气方式对IHCA患者预后的影响进行分析。发现与非高级气道相比,IHCA患者CPR期间使用高级气道可以提高患者ROSC率,但并未改善患者的出院存活率及出院存活良好的神经功能。一项OHCA多中心随机临床试验结果表明,气管插管组的ROSC率要高于球囊面罩组,然而在28 d良好的神经功能预后、入院存活率及28 d存活率之间两组均差异无统计学意义[16],这与本研究结果相一致。而最近的一项时间依赖的倾向性匹配研究表明,IHCA患者骤停后15 min内行气管插管,患者也表现出更低的出院存活率[17]。因此IHCA患者CPR期间早期高级气道管理可以提高ROSC率,但对患者的短期及长期预后并没有益处。
在CA发生4 min后,脑组织可因缺氧而发生不可逆的损伤,及时高级气道的支持能够提供充足的氧供,保证心、脑等重要脏器的组织代谢,可能有助于提高ROSC率[18]。然而虽然气管插管组ROSC率更高,但在出院存活及出院存活良好的神经功能方面与球囊面罩组却差异无统计学意义。可能的原因在于气管插管组的患者病情相对较重,气管插管可能导致除颤及肾上腺素使用延迟[19-20]、CPR时胸部按压的中断[21]。此外一些通气过程中的并发症如过度通气,氧浓度过高等都可能对远期预后造成影响[22]。
CA前的病理生理状态对CA的预防以及患者的预后同样有着重要影响。亚组分析结果显示,非心源性CA患者,早期高级气道能提高患者的ROSC率,而心源性CA患者ROSC率两组差异无统计学意义,但出院存活率及出院存活良好神经功能,高级气道管理对心源性CA患者的有害影响似乎更加明显。非心源性CA的患者,常见病因为严重呼吸衰竭,电解质及酸碱平衡紊乱等。对于合并呼吸功能不全的患者,早期高级气道的干预能改善患者的预后[17, 23]。而对于心源性CA患者,由于其常伴有明确的心血管疾病,如急性心肌梗死等,骤停后早期高级气道管理可能不利于及时的电除颤及血管再通治疗等重要措施。其次本研究也发现,对于院内不同的骤停地点,是否合并恶性肿瘤,早期高级气道管理均不能改善患者的预后,包括出院存活及出院存活良好神经功能。因此,对IHCA患者而言,骤停后早期基础气道管理或基础气道、高级气道序贯管理可能是更好的选择。
本研究的局限性:⑴这是一项回顾性队列研究,只能在自变量和因变量之间建立联系,并不能说明二者之间的因果关系;⑵研究样本量较小,随访时间短,可能导致数据偏倚影响结果的可靠性;⑶研究为回顾性单中心研究,无法对影响复苏质量所有潜在混杂因素进行校正,本研究未对两组患者接受CPR的质量进行监测,如按压分数,按压深度等,不同地点的复苏团队能力可能存在差异,复苏治疗标准也可能存在些许差异,因此无法比较两种通气方式对CPR质量的影响。此外,本研究未收集通气过程中的不良反应,如过度通气,反流,误吸等,这些因素均会对患者的预后产生影响。因此,后期需要设计大样本、前瞻性、多中心的研究加以验证。
虽然存在以上不足,但本研究发现在成人IHCA患者早期气道管理中,与非高级气道相比,高级气道管理可提高患者ROSC率,特别是非心源性CA患者,但并不能改善患者出院存活及出院存活良好神经功能。同时复苏时的通气方式、肾上腺素的使用剂量,骤停地点是成人IHCA患者ROSC的独立影响因素。
综上所述,目前并没有足够的证据表明IHCA患者复苏早期哪种气道管理效果更好。在CPR过程中,临床医生应根据实际情况及每个患者的病情进行个体化治疗,选择熟练的气道管理技术,尽可能改善患者氧合,为患者带来最佳治疗效果。
利益冲突 所有作者声明无利益冲突
作者贡献声明 陈植炜:研究设计、论文撰写及修改;官运杰:数据收集;张舒娇:统计学分析及文献支持;吕慧洪:数据整理;林志鸿:研究设计、论文审阅、指导及修改
| [1] | 兰超, 张强, 雷如意, 等. 心脏骤停救治现状及2023年研究热点[J]. 中华急诊医学杂志, 2024, 33(1): 6-10. DOI:10.3760/cma.j.issn.1671-0282.2024.01.002 |
| [2] | 中国心脏骤停与心肺复苏报告编写组, 徐峰, 陈玉国. 中国心脏骤停与心肺复苏报告(2022年版)概要[J]. 中国循环杂志, 2023, 38(10): 1005-1017. DOI:10.3969/j.issn.1000-3614.2023.10.002 |
| [3] | Wik L. Rediscovering the importance of chest compressions to improve the outcome from cardiac arrest[J]. Resuscitation, 2003, 58(3): 267-269. DOI:10.1016/s0300-9572(03)00267-3 |
| [4] | Merchant RM, Topjian AA, Panchal AR, et al. Part 1: executive summary: 2020 American heart association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care[J]. circulation, 2020, 142(16_suppl_2): S366-S468. DOI:10.1161/cir.0000000000000918 |
| [5] | Nolan JP, Sandroni C, Böttiger BW, et al. European resuscitation council and European society of intensive care medicine guidelines 2021: post-resuscitation care[J]. Intensive Care Med, 2021, 47(4): 369-421. DOI:10.1007/s00134-021-06368-4 |
| [6] | Soar J, Böttiger BW, Carli P, et al. European resuscitation council guidelines 2021: adult advanced life support[J]. Resuscitation, 2021, 161: 115-151. DOI:10.1016/j.resuscitation.2021.02.010 |
| [7] | Andersson A, Arctaedius I, Cronberg T, et al. In-hospital versus out-of-hospital cardiac arrest: characteristics and outcomes in patients admitted to intensive care after return of spontaneous circulation[J]. Resuscitation, 2022, 176: 1-8. DOI:10.1016/j.resuscitation.2022.04.023 |
| [8] | Jennett B, Bond M. Assessment of outcome after severe brain damage[J]. Lancet, 1975, 1(7905): 480-484. DOI:10.1016/s0140-6736(75)92830-5 |
| [9] | Perkins GD, Travers AH, Berg RA, et al. Part 3: adult basic life support and automated external defibrillation: 2015 international consensus on cardiopulmonary resuscitation and emergency cardiovascular care science with treatment recommendations[J]. Resuscitation, 2015, 95: e43-69. DOI:10.1016/j.resuscitation.2015.07.041 |
| [10] | Berdowski J, Berg RA, Tijssen JGP, et al. Global incidences of out-of-hospital cardiac arrest and survival rates: Systematic review of 67 prospective studies[J]. Resuscitation, 2010, 81(11): 1479-1487. DOI:10.1016/j.resuscitation.2010.08.006 |
| [11] | Virani SS, Alonso A, Aparicio HJ, et al. Heart disease and stroke statistics-2021 update: a report from the American heart association[J]. circulation, 2021, 143(8): e254-e743. DOI:10.1161/ciR.0000000000000950 |
| [12] | Thompson LE, Chan PS, Tang FM, et al. Long-term survival trends of medicare patients after in-hospital cardiac arrest: insights from get with the guidelines-resuscitation®[J]. Resuscitation, 2018, 123: 58-64. DOI:10.1016/j.resuscitation.2017.10.023 |
| [13] | Kumar G, Nanchal R. Trends in survival after in-hospital cardiac arrest[J]. N Engl J Med, 2013, 368(7): 680. DOI:10.1056/NEJMc1215155 |
| [14] | Kleinman ME, Brennan EE, Goldberger ZD, et al. Part 5: adult basic life support and cardiopulmonary resuscitation quality: 2015 American heart association guidelines update for cardiopulmonary resuscitation and emergency cardiovascular care[J]. circulation, 2015, 132(18 Suppl 2): S414-S435. DOI:10.1161/ciR.0000000000000259 |
| [15] | 宏欣, 裴红红. 心脏骤停的多途径防治[J]. 中华急诊医学杂志, 2025, 34(1): 12-16. DOI:10.3760/cma.j.issn.1671-0282.2025.01.003 |
| [16] | Jabre P, Penaloza A, Pinero D, et al. Effect of bag-mask ventilation vs endotracheal intubation during cardiopulmonary resuscitation on neurological outcome after out-of-hospital cardiorespiratory arrest: a randomized clinical trial[J]. JAMA, 2018, 319(8): 779-787. DOI:10.1001/jama.2018.0156 |
| [17] | Andersen LW, Granfeldt A, Callaway CW, et al. Association between tracheal intubation during adult in-hospital cardiac arrest and survival[J]. JAMA, 2017, 317(5): 494-506. DOI:10.1001/jama.2016.20165 |
| [18] | Weisfeldt ML, Becker LB. Resuscitation after cardiac arrest: a 3-phase time-sensitive model[J]. JAMA, 2002, 288(23): 3035-3038. DOI:10.1001/jama.288.23.3035 |
| [19] | Chan PS, Krumholz HM, Nichol G, et al. Delayed time to defibrillation after in-hospital cardiac arrest[J]. N Engl J Med, 2008, 358(1): 9-17. DOI:10.1056/nejmoa0706467 |
| [20] | Donnino MW, Salciccioli JD, Howell MD, et al. Time to administration of epinephrine and outcome after in-hospital cardiac arrest with non-shockable rhythms: retrospective analysis of large in-hospital data registry[J]. BMJ, 2014, 348: g3028. DOI:10.1136/bmj.g3028 |
| [21] | Souchtchenko SS, Benner JP, Allen JL, et al. A review of chest compression interruptions during out-of-hospital cardiac arrest and strategies for the future[J]. J Emerg Med, 2013, 45(3): 458-466. DOI:10.1016/j.jemermed.2013.01.023 |
| [22] | Hope Kilgannon J, Jones AE, Shapiro NI, et al. Association between arterial hyperoxia following resuscitation from cardiac arrest and in-hospital mortality[J]. JAMA, 2010, 303(21): 2165-2171. DOI:10.1001/jama.2010.707 |
| [23] | Bradley SM, Zhou YS, Ramachandran SK, et al. Retrospective cohort study of hospital variation in airway management during in-hospital cardiac arrest and the association with patient survival: insights from Get With The Guidelines-Resuscitation[J]. Crit Care, 2019, 23(1): 158. DOI:10.1186/s13054-019-2426-5 |
 2025, Vol. 34
2025, Vol. 34