2. 浙江大学医学院附属第四医院重症医学科,义乌 322000;
3. 嘉兴市第一医院重症医学科,嘉兴 314000
2. Intensive Care Medicine Department of the Fourth Affiliated Hospital of Zhejiang University School of Medicine, Yiwu 322000, China;
3. Department of Intensive Care Medicine, Jiaxing First Hospital, Jiaxing 314000, China
在急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS)患者的治疗中,俯卧位通气是少数被证实能够改变患者结局的有效措施[1]。因此,俯卧位通气被普遍用于中重度ARDS的治疗。然而,对于那些接受静脉-静脉体外膜肺氧合(venous-venous extracorporeal membrane oxygenation, VV-ECMO)支持的ARDS患者,俯卧位通气的有效性仍然存在着一定的争议,有研究认为早期的俯卧位通气能够降低患者病死率并且缩短ECMO支持的时间[2-5],而有的研究结果则表明俯卧位通气不仅不能降低患者的病死率,对于增加ECMO的撤机成功率,缩短ECMO支持时间也是无效的[6-8]。早期的研究表明,俯卧位通气不能改善患者病死率是由于俯卧位通气的时间不足导致的。新冠病毒感染大流行期间,俯卧位通气被广泛的应用,许多中心将单次俯卧位通气的时间延长至24 h以上[9-10],相关研究也表明对于新冠病毒导致的ARDS,单次俯卧位通气时间大于24 h与更低的病死率相关[11]。那么对于那些接受VV-ECMO支持的ARDS患者,俯卧位通气的无效是否是俯卧位时间不足造成的,延长单次俯卧位通气时间是否能取得更好的效果,目前是不得而知的。因此,本研究拟对近年来接受VV-ECMO支持期间实施过俯卧位通气的ARDS病例进行回顾,评估单次俯卧位通气时间对患者的影响。
1 资料与方法 1.1 研究对象采用回顾性研究方法,纳入2014年9月至2024年5月收住金华市中心医院、浙江大学医学院附属第四医院和嘉兴市第一医院接受接受体外膜肺氧合支持期间实施过俯卧位通气的ARDS患者。纳入标准:(1)因严重ARDS接受VV-ECMO支持的患者;(2)明确记录俯卧位通气时间和次数。排除标准:(1)患者数据不完整,缺失数据大于20%;(2)交替使用长时间俯卧位通气和短时间俯卧位通气的患者;(3)结局指标缺失的患者。本研究获金华市中心医院伦理委员会批准[2024-52],研究为回顾性设计,已获得豁免知情同意。
1.2 研究方法通过回顾电子病历以及护理记录,收集患者的临床资料进行回顾性分析,包括:性别、年龄、既往病史、ARDS的原因,基础生命体征,ECMO前的呼吸机参数,俯卧位前的呼吸机及ECMO参数、血气分析结果,APACHEⅡ评分,俯卧位后的呼吸机及ECMO参数、血气分析结果,并发症情况,结局情况包括ECMO支持时间、呼吸机支持时间、住院时间、住ICU时间以及30 d存活率和住院存活率等。一般情况下,临床医生会在俯卧位实施后每4 h评估患者的呼吸力学,然后根据评估的结果确定是否需要调整相关的ECMO以及呼吸机参数。将患者根据单次俯卧位时间的是否大于24 h分为延长俯卧位通气组和俯卧位通气组,分析比较两组患者呼吸系统改善情况和结局之间的差异。通过Logistic回归分析探索单次俯卧位通气时间与患者结局之间的相关性,评价俯卧位通气时长对患者的影响。
1.3 统计学方法数据统计采用SPSS 29.0和R(版本3.6.3)统计软件处理,符合正态分布的计量资料以均数±标准差(x±s)表示,不符合正态分布的计量资料采用中位数和上下四分位数[M(Q1, Q3)]表示。符合正态分布的资料组间比较采用两独立样本t检验,不符合正态分布的资料两组间比较Mann-Whitney U检验。符合正态分布的配对资料组间比较采用两独立样本的配对t检验,不符合正态分布的配对资料组间比较采用Wilcoxon检验。计数资料以频数(百分比)表示,组间比较采用χ2检验,当理论频数小于5时,采用Fisher's确切概率法。采用Logistic回归分析平均俯卧位通气时长与患者结局之间的相关性,以P<0.05为差异有统计学意义。
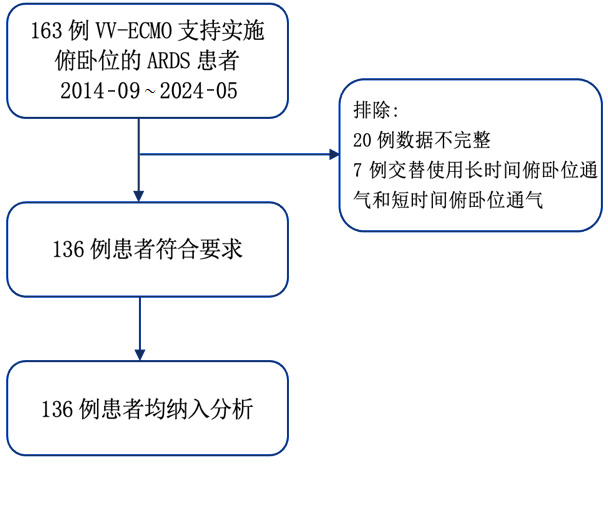
2 结果 2.1 患者的一般情况本研究共纳入ECMO支持期间实施俯卧位通气的ARDS的患者163例,排除数据不完整的20例,交替使用长时间俯卧位通气和短时间俯卧位通气的7例,最终136例患者纳入分析(图 1)。纳入分析的患者中男性66例,女性70例,延长俯卧位通气组年龄53(45, 60)岁,俯卧位通气组年龄59(47, 60)岁,两组患者一般资料的比较见表 1。
|
| 图 1 患者入组流程图 Fig 1 Flowchart of selection of the patients |
|
|
| 指标 | 延长俯卧位通气组(n=64) | 俯卧位通气组(n=72) | 统计值 | P值 |
| 性别a | ||||
| 男性 | 30(46.9) | 36(50.0) | 0.132 | 0.716 |
| 女性 | 34(53.1) | 36(50.0) | ||
| 年龄(岁)b | 53(45, 60) | 59(47, 60) | -0.049 | 0.470 |
| 既往病史a | ||||
| 高血压 | 13(20.3) | 13(18.1) | 0.112 | 0.738 |
| 糖尿病 | 12(18.8) | 11(15.3) | 0.291 | 0.590 |
| COPDa | 7(10.9) | 6(8.3) | 0.266 | 0.816 |
| 慢性心衰a | 12(18.8) | 14(19.4) | 0.011 | 0.918 |
| 慢性肾脏病a | 4(6.3) | 5(6.9) | 0.026 | 0.871 |
| ARDS的原因a | ||||
| 细菌性肺炎 | 20(31.3) | 17(23.6) | 0.998 | 0.318 |
| 病毒性肺炎 | 24(37.5) | 10(13.9) | 10.074 | 0.002 |
| 新冠病毒感染 | 13(20.3) | 35(48.6) | 11.881 | < 0.001 |
| 其他 | 7(10.9) | 10(13.9) | 0.270 | 0.603 |
| APACHE Ⅱ评分b | 21(19, 23) | 21(18, 24) | -0.700 | 0.063 |
| 体温(℃)b | 38.3(37.6, 39.0) | 38.3(37.6, 39.0) | -1.815 | 0.070 |
| 呼吸(次/min)b | 19(16, 22) | 19(17, 22) | -5.275 | < 0.001 |
| 心率(次/min)b | 95(81, 105) | 98(76, 110) | -1.509 | 0.131 |
| 收缩压(mmHg)b | 124(114, 135) | 123(107, 141) | -0.366 | 0.714 |
| 舒张压(mmHg)b | 77(68, 82) | 75(71, 80) | -2.600 | 0.696 |
| ECMO前俯卧位通气a | 9(14.1) | 11(15.3) | 0.040 | 0.842 |
| 注:a为例(%),b为M(Q1, Q3);COPD为慢性阻塞性肺病,ARDS为急性呼吸窘迫综合征,APACHE Ⅱ评分为急性生理慢性健康评分;1 mmHg=0.133 kPa | ||||
两组患者在ECMO上机前的吸气压、呼气末正压、吸入氧浓度、氧合指数、潮气量、肺顺应性、平台压、驱动压、ECMO前的机械通气天数方面均差异无统计学意义(P>0.05),两组患者ECMO前的呼吸机参数比较见表 2。
| 指标 | 延长俯卧位通气组 | 俯卧位通气组 | 统计值 | P值 |
| 吸气压(cmH2O) | 20(19,22) | 20(18,22) | -1.515 | 0.162 |
| 呼气末正压(cmH2O) | 12(10,13) | 12(10,13) | -0.137 | 0.729 |
| 吸入氧浓度(%) | 80(75,85) | 80(75,85) | -1.352 | 0.354 |
| 氧合指数(mmHg) | 101(94,108) | 101(88,118) | -0.261 | 0.781 |
| 潮气量(mL) | 262(243,285) | 256(242,87) | -0.412 | 0.575 |
| 肺顺应性(mL/cmH2O) | 15.0(12.9,16.7) | 15.1(13.0,17.2) | -0.930 | 0.221 |
| 平台压(cmH2O) | 29(27,32) | 29(28,30) | -1.053 | 0.101 |
| 驱动压(cmH2O) | 18(16,19) | 17(16,19) | -0.891 | 0.097 |
| ECMO前的机械通气时间(d) | 3(2,4) | 3(2,4) | -0.644 | 0.634 |
| 注:ECMO为体外膜肺氧合;1 cmH2O=0.098 kPa | ||||
延长俯卧位通气组,在俯卧位通气后吸气压、呼吸机氧浓度、平台压、驱动压、二氧化碳分压、ECMO的气流量、ECMO的氧浓度和血流量明显下降,氧合指数、潮气量、肺顺应性、氧分压、氧饱和度较前明显改善,俯卧位前后比较差异有统计学意义(均P>0.05),延长俯卧位通气组俯卧位前后呼吸机及ECMO参数的比较见表 3。俯卧位通气组,在俯卧位通气后气压、呼吸机氧浓度、平台压、驱动压、二氧化碳分压、ECMO的氧浓度明显下降,氧合指数、潮气量、肺顺应性、氧分压、氧饱和度较前明显改善,俯卧位前后比较差异有统计学意义(均P>0.05),俯卧位通气组俯卧位前后呼吸机及ECMO参数的比较见表 4。
| 变量 | 俯卧位前 | 俯卧位后 | 统计值 | P值 |
| 吸气压(cmH2O) | 18(17, 19) | 16(15, 18) | -7.202 | < 0.001 |
| 呼气末正压(cmH2O) | 11(10, 12) | 11(10, 12) | -0.142 | 0.792 |
| 呼吸机吸入氧浓度(%) | 60(55, 60) | 50(50, 60) | -5.438 | < 0.001 |
| 氧合指数(mmHg) | 109(96, 130) | 164(149, 184) | -8.172 | < 0.001 |
| 潮气量(mL/) | 278(265, 295) | 346(312, 365) | -8.498 | < 0.001 |
| 肺顺应性(mL/cmH2O) | 17.1(15.6, 18.8) | 25.7(22.7, 29.0) | -8.441 | < 0.001 |
| 平台压(cmH2O) | 27(25, 29) | 24(23, 26) | -7.154 | < 0.001 |
| 驱动压(cmH2O) | 16(15, 17) | 12(13, 14) | -7.847 | < 0.001 |
| 呼吸频率(次/min) | 19(17, 22) | 19(18, 22) | -0.010 | 0.516 |
| 氧分压(mmHg) | 65.3(57.2, 75.6) | 87.6(79.1, 96.4) | -8.420 | < 0.001 |
| 二氧化碳分压(mmHg) | 50.9(42.8, 57.2) | 42.6(39.0, 46.7) | -5.650 | < 0.001 |
| pH | 7.32(7.26, 7.38) | 7.31(7.28, 7.34) | -0.160 | 0.635 |
| 乳酸(mmol/L) | 2.16(1.67, 2.61) | 2.15(1.59, 2.66) | -0.380 | 0.355 |
| 氧饱和度(%) | 95(93, 97) | 97(95, 98) | -5.672 | < 0.001 |
| 气流量(L/min) | 8(8, 9) | 8(7, 9) | -0.558 | 0.015 |
| ECMO氧浓度(%) | 85(80, 90) | 70(65, 75) | -8.230 | < 0.001 |
| 血流量(L/min) | 3.8(3.6, 4.2) | 3.9(3.7, 4.1) | -0.249 | 0.029 |
| 注:pH为酸碱度,ECMO为体外膜肺氧合 | ||||
| 指标 | 俯卧位前 | 俯卧位后 | 统计值 | P值 |
| 吸气压(cmH2O) | 18(16, 20) | 16(15, 18) | -11.215 | < 0.001 |
| 呼气末正压(cmH2O) | 12(10, 12) | 12(10, 12) | -0.283 | 0.316 |
| 呼吸机吸入氧浓度(%) | 65(60, 75) | 65(60, 70) | -8.072 | < 0.001 |
| 氧合指数(mmHg) | 102(88, 121) | 127(107, 148) | -13.072 | < 0.001 |
| 潮气量(mL) | 273(239, 303) | 306(282, 335) | -11.604 | < 0.001 |
| 肺顺应性(mL/cmH2O) | 18.3(15.4, 21.1) | 22.9(19.3, 27.1) | -13.169 | < 0.001 |
| 平台压(cmH2O) | 26(24, 28) | 25(23, 26) | -10.376 | < 0.001 |
| 驱动压(cmH2O) | 15(13, 17) | 13(12, 15) | -10.812 | < 0.001 |
| 呼吸频率(次/min) | 20(17, 23) | 20(17, 23) | -0.035 | 0.244 |
| 氧分压(mmHg) | 68.7(61.9, 76.6) | 79.6(72.4, 88.9) | -11.747 | < 0.001 |
| 二氧化碳分压(mmHg) | 48.5(43.9, 52.7) | 44.6(41.8, 49.1) | -7.569 | < 0.001 |
| pH | 7.33(7.29, 7.38) | 7.33(7.28, 7.38) | -0.420 | 0.136 |
| 乳酸(mmol/L) | 2.04(1.20, 2.83) | 2.00(1.47, 2.79) | -0.540 | 0.061 |
| 氧饱和度(%) | 95(94, 96) | 97(96, 98) | -11.467 | < 0.001 |
| 气流量(L/min) | 8(7, 8) | 8(7, 8) | -0.023 | 0.089 |
| ECMO氧浓度(%) | 90(80, 95) | 80(75, 90) | -11.904 | < 0.001 |
| 血流量(L/min) | 3.8(3.5, 4.1) | 3.8(3.6, 4.1) | -0.174 | 0.727 |
| 注:PH为酸碱度,ECMO为体外膜肺氧合;1 cmH2O=0.098 kPa | ||||
两组患者中共有81例患者成功撤除ECMO,其中延长俯卧位通气组37例,俯卧位通气组44例,两组患者在ECMO撤除比例方面差异无统计学意义(P>0.05)。在存活情况方面,共计73例患者30 d存活,其中延长俯卧位组35例,俯卧位组38例,两组间比较差异无统计学意义(P>0.05)。共计68例患者住院存活,其中延长俯卧位组33例,俯卧位组35例,两组间比较差异无统计学意义(P>0.05)。延长俯卧位通气组中位ECMO支持时间为12 d,机械通气时间为16 d,住ICU时间为26 d,住院时间为32 d;俯卧位通气组中位ECMO支持时间为11 d,机械通气时间为16 d,住ICU时间为26 d,住院时间为34 d,两组间比较均差异无统计学意义(均P>0.05)。根据ARDS的病因进行分层分析发现,两组患者在ECMO撤除比例以及存活情况方面差异无统计学意义(P>0.05)。并发症方面,俯卧位通气期间两组患者均出现了ECMO流量下降、压疮、血压下降等并发症,其中压疮为发生最多的并发症,两组患者在并发症发生率方面均差异无统计学意义(P>0.05)。两组患者结局及并发症相关情况比较,见表 5。不同ARDS病因的分层分析,见表 6。
| 指标 | 延长俯卧位通气组(n=64) | 俯卧位通气组(n=72) | 统计值 | P值 |
| ECMO支持时间(d)a | 12(10, 15) | 11(10, 13) | -1.869 | 0.062 |
| 机械通气时间(d)a | 16(13, 18) | 16(12, 18) | -0.177 | 0.859 |
| 住ICU时间(d)a | 26(15, 32) | 26(19, 29) | -2.134 | 0.171 |
| 住院时间(d)a | 32(15, 42) | 34(28, 35) | -2.199 | 0.314 |
| 成功撤除ECMOb | 37(57.8) | 44(61.1) | 0.153 | 0.696 |
| 存活b | ||||
| 30 d | 35(54.7) | 38(52.8) | 0.050 | 0.824 |
| 住院 | 33(51.6) | 35(48.6) | 0.118 | 0.731 |
| 俯卧位时长(h)a | 36(29, 65) | 66(53, 91) | -4.532 | < 0.001 |
| 俯卧位次数a | 1(1, 2) | 4(3, 6) | -8.522 | < 0.001 |
| 并发症b | ||||
| ECMO流量下降 | 4(6.3) | 4(5.6) | 0.030 | 1.000 |
| 压疮 | 7(10.9) | 9(12.5) | 0.080 | 0.778 |
| 血压下降 | 4(6.3) | 6(8.3) | 0.216 | 0.749 |
| 出血 | 4(6.3) | 3(4.2) | 0.301 | 0.706 |
| 导管弯折 | 1(1.6) | 2(2.8) | 0.232 | 1.000 |
| 中心静脉滑脱 | 1(1.6) | 1(1.4) | 0.007 | 1.000 |
| 注:ECMO为体外膜肺氧合,ICU为重症监护室;a为M(Q1, Q3),b为例(%) | ||||
| 变量 | 延长俯卧位通气组(n=64) | 俯卧位通气组(n=72) | 统计值 | P值 |
| 细菌性肺炎 | ||||
| 成功撤除ECMO | 10(15.6) | 10(13.9) | 0.288 | 0.591 |
| 存活 | ||||
| 30 d | 9(14.1) | 9(12.5) | 0.232 | 0.630 |
| 住院 | 8(12.5) | 9(12.5) | 0.187 | 0.666 |
| 病毒性肺炎 | ||||
| 成功撤除ECMO | 14(21.9) | 6(8.3) | 0.008 | 0.928 |
| 存活 | ||||
| 30 d | 13(20.3) | 5(6.9) | 0.049 | 0.824 |
| 住院 | 13(20.3) | 4(5.6) | 0.567 | 0.452 |
| 新冠病毒 | ||||
| 成功撤除ECMO | 8(12.5) | 23(31.9) | 0.072 | 0.788 |
| 存活 | ||||
| 30 d | 8(12.5) | 19(26.4) | 0.203 | 0.653 |
| 住院 | 7(10.9) | 17(23.6) | 0.105 | 0.754 |
| 其他 | ||||
| 成功撤除ECMO | 5(7.8) | 5(6.9) | 0.781 | 0.377 |
| 存活 | ||||
| 30 d | 5(7.8) | 5(6.9) | 0.781 | 0.377 |
| 住院 | 5(7.8) | 5(6.9) | 0.781 | 0.377 |
| 注:ARDS为急性呼吸窘迫综合征,ECMO为体外膜肺氧合 | ||||
患者单次俯卧位通气时间与患者ECMO是否撤机成功、30 d是否存活和住院是否存活之间无明显关联(均P>0.05)。在校正了病情严重程度、年龄、肺炎种类后,仍未发现相关(P>0.05)。每次俯卧位时间与结局指标之间的Logistic回归分析,见表 7。
| 变量 | 未校正 | 校正 | ||||
| OR | 95% CI | P值 | OR | 95% CI | P值 | |
| 撤机成功率 | 0.979 | 0.952~1.006 | 0.125 | 1.006 | 0.963~1.051 | 0.787 |
| 30 d存活率 | 1.015 | 0.975~1.056 | 0.480 | 1.019 | 0.975~1.065 | 0.403 |
| 住院存活率 | 1.014 | 0.974~1.055 | 0.493 | 1.016 | 0.972~1.061 | 0.482 |
通过本项研究,笔者发现对于VV-ECMO支持的ARDS患者,延长单次俯卧位通气时间大于24 h并没有增加患者的30 d存活率和住院存活率也不能增加ECMO撤机成功的概率和减少ECMO支持的时间,另一方面,延长俯卧位通气也没有缩短这些患者的机械通气时间、住ICU时间和住院时间。虽然延长单次俯卧位通气时间也没有增加VV-ECMO支持的ARDS患者并发症的发生率,笔者认为对于这类患者而言,延长俯卧通气时间可能是没有必要的。
俯卧位通气通过改善肺膨胀程度的均衡性,改善通气血流比进而改善患者的氧合,另一方面,俯卧位通气通过减少非重力依赖肺区的过度扩张和减少依赖肺区的周期性开闭进而减少机械通气相关性肺损伤,达到降低ARDS患者病死率的目的[5, 12]。因此,对于中重度ARDS患者而言,俯卧位通气是目前比较重要的治疗手段。对于ARDS患者而言,在传统的机械通气方案无法提供充足的气体交换的情况下,ECMO是最后的选择。然而,在ECMO支持的情况下,使用俯卧位通气能否进一步改善这类患者的预后,目前尚不十分清楚。目前发表的一些研究表明,早期应用俯卧位通气能够进一步提高这类患者的存活率[2-5, 13-14]。然而,这些研究之间存在的异质性较大,首先,引起ARDS的原因不尽相同,其次俯卧位开始的时间以及俯卧位的时长没有统一的标准和规范。
目前很少有关于延长俯卧位通气在这类患者的研究。对于那些没有ECMO支持的ARDS患者,延长俯卧位通气似乎是可行的[15-17]。理论上而言,延长俯卧位通气提供了更好的通气血流分布,更重要的是延长俯卧位通气在ARDS的早期缩短了患者转回平卧位的时间,因为转回平卧位之后患者腹侧的肺泡又会重新面临过度扩张的问题。另一方面,延长俯卧位通气时间可能与系统性炎症反应的下降有关。相关研究发现将单次俯卧位时间延长至72 h,能够降低ARDS患者的白介素6水平[18]。另外,Okin等[11]的研究比较了单次俯卧位时间大于24 h与常规16 h对气管插管的COVID-19患者结局的影响,结果发现延长俯卧位通气组的患者30 d和90 d病死率都是更低的,并且延长俯卧位通气也没有增加俯卧位相关的并发症发生率。因此,延长俯卧位通气似乎是更合适的方案。然而,对于那些已经接受ECMO辅助的患者,ECMO运行期间联合16 h/ d的俯卧位通气可能是比较合适的方案,延长俯卧位通气能否进一步改善这类患者的病死率并不得而知。Kimmoun等[19]的研究将俯卧位通气时间设定为每次24 h,研究发现俯卧位通气之后VV-ECMO支持的ARDS患者氧合指数和肺顺应性明显改善,而且实施过程中患者没有发生严重的不良事件。这与本研究结果是一致的,在本研究中,延长俯卧位通气组俯卧位后患者的呼吸机参数和ECMO参数都有一定程度的下降,患者驱动压有一定程度的下降,肺顺应性得到一定程度的改善,说明俯卧位通气对这类患者是有效果的。但延长俯卧位通气对于患者的结局并没有带来更好的效果,延长俯卧位通气并没有增加患者的30 d存活率和住院存活率,也没有增加ECMO撤机成功率和缩短ECMO支持时间。表明对于这类患者而言,当俯卧位通气达到一定时间以后,患者肺部均衡性的改善、肺泡重新复张的数量以及对患者血流动力学的影响可能会达到一个恒定的水平,因此,仅仅通过延长俯卧位通气的时间可能是不够的,也许需要通过进一步调整呼吸机以及ECMO的参数,使更多的萎陷的肺泡张开,进一步的改善通气血流比以及患者的氧输送,才能更好的改善预后。此外,延长俯卧位通气有许多种方案,有的研究中心将单次俯卧位通气时间设定为大于39 h/次[15],有的是建议固定在48 h[12],甚至有的研究中心将时间延长至72 h[18],而在本研究中,延长俯卧位组的患者通气时间为25~38 h/次,这也许也是患者结局并没有改善的原因。
除了可能对患者结局带来好处,延长俯卧位通气的另一个好处在于其减少了俯卧位的次数,减少了医务人员的工作量,对于大部分患者而言,常规的俯卧位通气可能需要5~6次俯卧位才能达到满意的效果,而延长俯卧位通气大大缩短了俯卧位的频率。同时对于ECMO支持的患者,身上的高危导管比较多,许多患者血流动力学不稳定,缩短俯卧位的频率有助于降低导管滑脱、弯折以及血流动力学干扰的风险,而这些都是对患者不利的。相关的研究表明,许多ICU有一半以上的从俯卧位转成平卧位是在晚上进行的,这种时候医务人员的人数较少,会大大增加非计划拔管的概率[20]。然而,延长俯卧位通气也有可能会带来不利的影响,最常见的并发症就是压疮[21-22],因此,理论上而言延长俯卧位通气时间会增加压疮的发生率。但相关研究[9, 23]结果表明,延长俯卧位通气并没有使压疮的发生率大幅增加。在本研究中,延长俯卧位组和俯卧位通气组并发症的发生率也是相近的。事实上,压疮的发生可能与累计俯卧位的时间相关,而不是单次俯卧位的时间[9, 24]。
本研究也存在一定的局限性,首先,本研究为回顾性研究,病例的跨度较长,病例之间的异质性会降低结果的可靠性。其次,由于本研究涉及病例的跨度较长,ECMO的技术和设备在这些年之间发生了一定的变化,这对患者的结局也有一定的影响。随着时间的推移,ECMO的技术和俯卧位的技术也有了一定的经验积累和进步,另外,ARDS的治疗也有了一定的进步,可能这些因素对于患者结局的影响比单次俯卧位通气的时间更为显著。
综上所述,延长单次俯卧位通气时间大于24 h并没有增加VV-ECMO支持的ARDS患者的30 d存活率、住院存活率以及ECMO的撤机成功率也没有缩短ECMO的支持时间。虽然,延长俯卧位通气是安全可行的,也没有增加患者并发症的发生率,但对于这类患者延长俯卧位通气可能是没有必要的。
利益冲突 所有作者均声明无利益冲突
作者贡献说明 童洪杰:数据统计分析、论文撰写;张晓玲,赵云鹏、潘飞艳:数据收集和整理;贾圣伟、王倩倩:数据收集、研究设计
| [1] | 尚伟锋, 陈德昌. 急性呼吸窘迫综合征俯卧位通气治疗: 临床疗效的已知与未知[J]. 中华医学杂志, 2024, 104(15): 1236-1241. DOI:10.3760/cma.j.cn112137-20231012-00720 |
| [2] | Petit M, Fetita C, Gaudemer A, et al. Prone-positioning for severe acute respiratory distress syndrome requiring extracorporeal membrane oxygenation[J]. Crit Care Med, 2022, 50(2): 264-274. DOI:10.1097/CCM.0000000000005145 |
| [3] | Giani M, Martucci G, Madotto F, et al. Prone positioning during venovenous extracorporeal membrane oxygenation in acute respiratory distress syndrome. A multicenter cohort study and propensity-matched analysis[J]. Ann Am Thorac Soc, 2021, 18(3): 495-501. DOI:10.1513/AnnalsATS.202006-625OC |
| [4] | Giani M, Rezoagli E, Guervilly C, et al. Timing of prone positioning during venovenous extracorporeal membrane oxygenation for acute respiratory distress syndrome[J]. Crit Care Med, 2023, 51(1): 25-35. DOI:10.1097/CCM.0000000000005705 |
| [5] | Papazian L, Schmidt M, Hajage D, et al. Effect of prone positioning on survival in adult paatients receiving venovenous extracorporeal membrane oxygenation for acute respiratory distress syndrome: a systematic review and meta-analysis[J]. Intensive Care Med, 2022, 48(3): 270-280. DOI:10.1007/s00134-021-06604-x |
| [6] | Schmidt M, Hajage D, Lebreton G, et al. Prone positioning during extracorporeal membrane oxygenation in patients with severe ARDS: the PRONECMO randomized clinical trial[J]. JAMA, 2023, 330(24): 2343-2353. DOI:10.1001/jama.2023.24491 |
| [7] | Rilinger J, Zotzmann V, Bemtgen X, et al. Prone positioning in severe ARDS requiring extracorporeal membrane oxygenation[J]. Crit Care, 2020, 24(1): 397. DOI:10.1186/s13054-020-03110-2 |
| [8] | Giani M, Rezoagli E, Guervilly C, et al. Prone positioning during venovenous extracorporeal membrane oxygenation for acute respiratory distress syndrome: a pooled individual patient data analysis[J]. Crit Care, 2022, 26(1): 8. DOI:10.1186/s13054-021-03879-w |
| [9] | Walter T, Zucman N, Mullaert J, et al. Extended prone positioning duration for COVID-19-related ARDS: benefits and detriments[J]. Crit Care, 2022, 26(1): 208. DOI:10.1186/s13054-022-04081-2 |
| [10] | Douglas IS, Rosenthal CA, Swanson DD, et al. Safety and outcomes of prolonged usual care prone position mechanical ventilation to treat acute coronavirus disease 2019 hypoxemic respiratory failure[J]. Crit Care Med, 2021, 49(3): 490-502. DOI:10.1097/CCM.0000000000004818 |
| [11] | Okin D, Huang CY, Alba GA, et al. Prolonged prone position ventilation is associated with reduced mortality in intubated COVID-19 patients[J]. Chest, 2023, 163(3): 533-542. DOI:10.1016/j.chest.2022.10.034 |
| [12] | Walter T, Ricard JD. Extended prone positioning for intubated ARDS: a review[J]. Crit Care, 2023, 27(1): 264. DOI:10.1186/s13054-023-04526-2 |
| [13] | Tong HJ, Pan FY, Zhang XL, et al. Effect of prone positioning on survival in adult patients receiving venovenous extracorporeal membrane oxygenation for acute respiratory distress syndrome: a prospective multicenter randomized controlled study[J]. J Thorac Dis, 2024, 16(2): 1368-1377. DOI:10.21037/jtd-23-1808 |
| [14] | 陈庆丽, 唐路平, 曹夏婧, 等. ECMO联合俯卧位通气成功救治重度烧伤合并严重吸入性损伤1例报告[J]. 中华急诊医学杂志, 2022, 31(10): 1421-1423. DOI:10.3760/cma.j.issn.1671-0282.2022.10.023 |
| [15] | Parker EM, Bittner EA, Berra L, et al. Efficiency of prolonged prone positioning for mechanically ventilated patients infected with COVID-19[J]. J Clin Med, 2021, 10(13): 2969. DOI:10.3390/jcm10132969 |
| [16] | Cornejo RA, Montoya J, Gajardo AIJ, et al. Continuous prolonged prone positioning in COVID-19-related ARDS: a multicenter cohort study from Chile[J]. Ann Intensive Care, 2022, 12(1): 109. DOI:10.1186/s13613-022-01082-w |
| [17] | Garg SK, Garg P. Safety of prolonged prone ventilation in critically ill COVID-19 patients: a short report[J]. J Infect Public Health, 2022, 15(4): 397-399. DOI:10.1016/j.jiph.2022.03.005 |
| [18] | Chan MC, Hsu JY, Liu HH, et al. Effects of prone position on inflammatory markers in patients with ARDS due to community-acquired pneumonia[J]. J Formos Med Assoc, 2007, 106(9): 708-716. DOI:10.1016/S0929-6646(08)60032-7 |
| [19] | Kimmoun A, Roche S, Bridey C, et al. Prolonged prone positioning under VV-ECMO is safe and improves oxygenation and respiratory compliance[J]. Ann Intensive Care, 2015, 5(1): 35. DOI:10.1186/s13613-015-0078-4 |
| [20] | de Groot RI, Dekkers OM, Herold IH, et al. Risk factors and outcomes after unplanned extubations on the ICU: a case-control study[J]. Crit Care, 2011, 15(1): R19. DOI:10.1186/cc9964 |
| [21] | Guérin C, Reignier J, Richard JC, et al. Prone positioning in severe acute respiratory distress syndrome[J]. N Engl J Med, 2013, 368(23): 2159-2168. DOI:10.1056/NEJMoa1214103 |
| [22] | Girard R, Baboi L, Ayzac L, et al. The impact of patient positioning on pressure ulcers in patients with severe ARDS: results from a multicentre randomised controlled trial on prone positioning[J]. Intensive Care Med, 2014, 40(3): 397-403. DOI:10.1007/s00134-013-3188-1 |
| [23] | Miyamoto K, Kawazoe Y, Yasuda M, et al. Oxygenation improves during the first 8 h of extended-duration prone positioning in patients with respiratory failure: a retrospective study[J]. J Intensive Care, 2014, 2(1): 52. DOI:10.1186/s40560-014-0052-5 |
| [24] | L'Her E, Renault A, Oger E, et al. A prospective survey of early 12-h prone positioning effects in patients with the acute respiratory distress syndrome[J]. Intensive Care Med, 2002, 28(5): 570-575. DOI:10.1007/s00134-002-1258-x |
 2025, Vol. 34
2025, Vol. 34