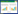患者,女性,21岁,因“自服150 mL敌草快(diquation, DQ)3 h”于2024年5月9日02:37入院。既往抑郁症病史。入院3 h前患者自服DQ 150 mL后出现胸痛、腹痛伴恶心、呕吐,无意识障碍、抽搐,无发热、呼吸困难、腹泻等,就诊于当地医院,给予洗胃处理后转至本院。入院查体:体温36 ℃,心率120次/min,呼吸43次/min,血压166/98 mmHg(1 mmHg=0.133 kPa),血氧饱和度98%,神志清楚,痛苦面容,口腔黏膜未见异常,听诊双肺呼吸音清,无干、湿啰音。心律齐,各瓣膜听诊区未闻及病理性杂音。腹部平坦,肠鸣音3次/min,软,上腹部压痛,无反跳痛。双下肢无浮肿。辅助检查:动脉血气分析:pH 7.48,氧分压88 mmHg,二氧化碳分压22 mmHg,乳酸4.2 mmol/L; 血常规:白细胞计数17.1×109/L,中性粒细胞百分比83.1%,血红蛋白、血小板计数正常; 肝肾功能、电解质、凝血功能、心肌损伤标志物、B型钠尿肽、降钙素原正常。次日03:00时毒物分析示血液DQ浓度16 500 ng/mL,尿液DQ浓度:1 947 000 ng/mL。头、胸部CT未见明显异常。腹部CT:小肠管多发液平面,未见肠管扩张(如图 1A)。入科后给予20%甘露醇250 mL导泄,蒙脱石散30 g吸附,并行血液灌流1次,同时给予维生素C、谷胱甘肽抗氧化治疗。08:45时复查毒物分析示血液DQ浓度6 870 ng/mL。但患者病情未见好转,随后出现烦躁不安、血压下降、无尿以及严重代谢性酸中毒,在与家属沟通后,给予患者气管插管接呼吸机辅助呼吸,给予镇痛镇静、去甲肾上腺素升压治疗,并行持续床旁血液透析滤过联合血液灌流治疗。20:33时发现患者腹部膨隆,听诊肠鸣音消失,复查腹部CT:肝脏门静脉(如图 1B)、肠壁内多发积气,腹盆腔多发肠道扩张伴液平,考虑肠梗阻(如图 1C); 胃壁水肿并胃周积液; 盆腔少量积液。测腹内压23 cmH2O(1 cmH2O=0.098 kPa),诊断为麻痹性肠梗阻,肝门静脉积气(hepatic portal venous gas, HPVG),腹腔间隔室综合征,请胃肠外科会诊,考虑患者目前状态不适宜手术,给予胃肠减压,肛管排气治疗,给予亚胺培南西司他丁钠1 g间隔6 h静脉滴注,但患者病情继续恶化,次日复查血生化:丙氨酸氨基转移酶901 U/L,天门冬氨酸氨基转移酶521 U/L,肌酐109 µmol/L,血常规:白细胞计数7.14×109/L,超敏C反应蛋白72.9 mg/L,降钙素原:85.48 ng/mL,血培养阴性。最终于5月10日14:30抢救无效死亡。
|
| 注:A为小肠管多发液平面,未见肠管扩张; B为肝脏门静脉积气; C为肠壁内多发积气,腹盆腔多发肠道扩张伴液平 图 1 患者入院及18 h时腹部CT变化 |
|
|
DQ是一种非选择性速效灭生性除草剂,属联吡啶类化合物。它经消化道摄入并吸收入血后可快速分布至全身,造成肝肾、神经系统、呼吸系统、血液系统等多系统损害,同时,DQ还可直接腐蚀消化道,造成消化道黏膜水肿、溃疡、出血等等。摄入量是影响DQ中毒预后的主要因素,当摄入超过12 g敌草快阳离子,即20%商品112.2 mL时,患者多在24~48 h内死亡[1]。
本例患者口服了150 mL DQ后迅速出现了肝肾、呼吸、循环等多器官、多系统功能衰竭,并且导致了严重的麻痹性肠梗阻,以及临床罕见的HPVG。HPVG不是一个独立的疾病,而是指由各种原因引起的门静脉及肝内门静脉分支中气体异常积聚的影像学征象,其起病急,病情变化快,预后差,病死率极高,又被称为“死神之征”[2]。目前关于HPVG的原因有三种假设[3],①感染:产气荚膜梭菌、大肠杆菌、肺炎克雷伯菌等产气细菌侵入肠壁或门静脉繁殖产生气体; ②肠黏膜损伤、肠腔压力升高; 肠内气体在肠黏膜损伤的情况下,可在肠腔压力升高的作用下通过受损的黏膜进入门静脉系统; ③混合型:感染与黏膜损伤相互作用的结果。结合该例患者,分析其发生HPVG的原因可能是混合型因素。一方面,DQ直接腐蚀肠黏膜,造成肠黏膜屏障受损,同时,DQ引起了麻痹性肠梗阻,肠道压力明显升高,气体通过受损黏膜进入门静脉系统。另一方面,患者复查降钙素原显著升高,CT见肠壁内多发积气,考虑不除外肠道细菌移位,产气菌侵入肠壁或门静脉繁殖产生气体。
最后,本例患者入院时即进行了腹部CT检查,虽当时就见小肠管多发液平面,但未见肠管扩张,因此未考虑肠梗阻,考虑其不除外与洗胃有关。因此根据2020年急性敌草快中毒诊断与治疗专家共识[1],给予了蒙脱石30 g吸附治疗,但随后患者出现了严重麻痹性肠梗阻及HPVG。虽然其主要原因仍考虑与DQ中毒有关,但是大剂量蒙脱石是否导致了肠梗阻加重,出现HPVG,以及如何在临床中避免这一问题发生还需进一步探讨。
利益冲突 所有作者均声明无利益冲突
| [1] | 急性敌草快中毒诊断与治疗专家共识组. 急性敌草快中毒诊断与治疗专家共识[J]. 中华急诊医学杂志, 2020, 29(10): 1282-1289. DOI:10.3760/cma.j.issn.1671-0282.2020.10.002 |
| [2] | Liu A, Shen J, Long L, et al. Hepatic portal venous gas initially manifesting as severe shock: a case series[J]. J Int Med Res, 2024, 52(4): 645666899. DOI:10.1177/03000605241239469 |
| [3] | Chen H, Wu Q, Fang H, et al. Intestinal necrosis cannot be neglected in a patient with hepatic portal vein gas combined with appendicitis: a rare case report and literature review[J]. BMC Surgery, 2019, 19(1). DOI:10.1186/s12893-019-0478-8 |
 2025, Vol. 34
2025, Vol. 34