在我国医疗水平不断进步以及医疗需求持续增长的形势下,体外膜肺氧合(extracorporeal membrane oxygenation, ECMO)技术作为危重症患者生命支持的关键手段,其应用愈发广泛[1]。然而,医疗资源分布的不均衡以及患者对更高层次医疗服务的需求,使得ECMO患者的院际转运,尤其是长距离转运成为临床实践中的常见场景[2]。在这一背景下,航空转运凭借其快速高效的特性,在ECMO患者转运领域占据着重要地位[3-4]。
航空转运在紧急医疗救援中能够极大地缩短转运时长,为患者争取宝贵的救治时机,尤其在面临自然灾害、重大事故、突发公共卫生事件等紧急状况时,其重要性不言而喻[5-8]。航空转运是一个涉及多学科知识领域,涉及多部门、多单位共同协作的,流程复杂的医疗专业行为。特别是ECMO航空转运,对整体流程的专业性、严谨性与连续性要求极其缜密与苛刻。不但要求专家团队医疗专业技能卓越,而且更要求团队对非医学领域的知识达到一定程度的认知与掌控能力。这些知识概略包括民航总局急救飞行的有关法律与规定;民航机场安检的主要规定与流程;常用的民用急救航空器的主要类型、结构特点、机下作业安全常识及与急救相关的机载医疗电子设备、氧气与电力供应的特点等。此外,专家团队更要对整体流程中所有环节突发紧急情况的应对有合理的应急措施与策略;同时要对飞行途中,飞行器舱内压力变化、震动率变化以及飞行姿态变化产生的加速、减速与角速度,对患者的病理生理学与医疗电子设备产生的影响,以及起降阶段干扰机组注意力的危险性等有牢固的知识储备。以上因素对操作流程的专业性和规范性提出了极高要求[9-11]。
目前,虽然一些医疗机构在ECMO航空转运方面已有一定实践探索并积累了部分经验[12-14],但在操作规范、团队协作、设备管理等方面仍缺乏统一的标准体系,这制约了ECMO航空转运的高效开展和患者安全转运。本共识的多学科专家团队按照中国民航总局法律法规、航空公司运营要求以及民航机场的安全规定,参考国内外行业现状,并结合我国国情及现有临床实践,经多次讨论与修订,制定本ECMO航空转运专家共识。本共识旨在为危重患者提供更高品质的航空危重症转运服务,切实保障患者生命健康与转运安全。
1 方法学 1.1 专家团队组建本共识由心胸血管麻醉、急诊医学、重症医学、航空医学、护理学、康复学、医疗设备管理等多领域的资深专家组成共识制定小组,确保从多学科视角全面涵盖ECMO航空转运相关内容。
1.2 确定共识关键问题通过对已有ECMO转运案例的分析以及临床实际需求调研,明确在转运适应证、团队构建、设备技参数与性能、飞行器舱内配置、操作流程、质量管理、伦理法律等方面存在的关键问题,确保共识内容紧密围绕实际需求。
1.3 文献检索与证据收集系统检索国内外权威数据库,如PubMed、EMBASE、中国知网、万方数据等,收集与ECMO航空转运相关的研究文献,包括但不限于临床研究、技术报告、指南共识等,同时注重纳入最新研究成果,以保证证据的时效性。
1.4 证据评价与分级依据循证医学原则,对收集到的文献进行严格质量评价,采用GRADE系统对证据质量进行分级。按照专家推荐的程度划分为强烈推荐、中等强度推荐、弱推荐三个维度(表 1)。
| 证据等级 | 描述 |
| 证据分级 | |
| 高水平证据 | 基于多个随机对照实验的Meta分析或系统评价。这类研究通过综合多项高质量随机对照试验的结果,能够提供最为可靠和有力的证据支持 |
| 中等水平证据 | 基于设计良好的非随机性病例对照研究、队列研究、观察性研究和横断面研究。这些研究虽然不如随机对照试验严格,但在特定条件下仍能提供有价值的证据,用于支持临床决策或科研结论 |
| 低水平证据 | 基于非随机性回顾性研究、病例报告和专家共识。这类证据通常来源于回顾性数据收集、个别患者的治疗经验或专家意见,其可靠性和适用性相对较低,但在某些情况下仍可作为参考 |
| 推荐分级 | |
| 强推荐 | 高水平证据,或较多中水平证据;或专家讨论后一致认为有非常重要的临床指导意义 |
| 中度推荐 | 中水平证据,或专家讨论后一致认为有重要的临床指导意义 |
| 弱推荐 | 低水平证据,或者相关临床研究较少 |
组织多次线下和线上共识会议,专家们基于文献证据,结合自身丰富临床经验,对每个关键问题进行深入讨论,充分发表意见,确保推荐意见的科学性和实用性。
1.6 推荐意见形成与确定根据讨论结果,初步形成推荐意见,并通过专家表决方式确定最终推荐意见,表决过程遵循严格的规则,确保意见的一致性和代表性,使共识能够准确反映专家共识和临床实践需求。
2 ECMO航空转运的适应证与禁忌证ECMO转运的交通工具包括救护车、高铁、轮船、医疗直升机或固定翼飞机等。选择方式需根据转运距离、持续时间、转运风险、天气条件、转运成本和病情紧急情况等综合考虑[15-16]。经医疗团队判定陆地转运困难且病情紧急的,可以考虑航空转运。
2.1 转运目的ECMO航空转运通过空中医疗运输体系,突破了陆地转运的时空限制,可快速响应跨区域危重症患者的转诊需求,是ECMO陆地转运的延伸与提升。航空转运可为患者的救治赢得最佳时间,确保患者能够从ECMO院际转运及后续治疗中获益最大化,为原发疾病诊治或器官移植创造条件[17-19]。
2.2 适应证ECMO航空转运适用条件如下:(1)当地不具备ECMO医疗技术能力或医疗条件,且技术水平不成熟,患者需要寻求更高级的治疗方法;(2)建立ECMO后,当地医疗条件或技术水平不足以明确或治疗原发病、合并症、并发症等;(3)患者或家属因其他原因需转运,且有明确与坚定的转运意愿;(4)根据重大自然灾害或者群死群伤等突发性事件所做的策略性医疗分流。
2.3 禁忌证尽管ECMO航空转运无绝对禁忌,但涉及众多方面,除特殊情况外,需严格评估患者能否从中获益[20]。相对禁忌证包括:(1)危重ECMO患者即使转运至高级医疗中心,预后仍然较差,难以获得显著临床益处;(2)存在严重活动性出血倾向的患者,不建议进行ECMO航空转运;(3)某些终末期疾病患者,如癌症终末期患者等,因难以从转运中获益,不建议进行转运;(4)未能获得民航总局和(或)航空公司批准的传染性疾病患者的航空转运;(5)患者存在未能有效处理或控制的气胸、颅内积气或腹腔严重积气等情况;(6)飞行器的客观条件无法满足医疗团队的基本要求(如电力供应、氧气供应等);(7)出发地、航路或目的地的气象条件不理想,可能导致起飞严重延误或目的地高概率备降可能的情况。
3 ECMO航空转运的团队构成与要求 3.1 团队组成ECMO航空转运的成功实施及患者安全保障高度依赖于专业化的多学科团队协作。转运团队主要由医护团队、技术支持团队及飞行团队构成[21-22],各团队需紧密配合,确保转运过程的高效性与安全性。
医护团队是ECMO航空转运的核心,其成员需具备严格的资质要求,包括ECMO实际操作经验及相关专业培训认证[23]。团队成员应至少包括1~2名精通ECMO技术的医护人员,并配备1名航空医疗主任以协调空中医疗活动。航空医疗主任其主要职责包括统筹规划整个转运流程,制定详细且切实可行的转运计划,精确协调地面与空中各小组的工作衔接,及时处理转运过程中出现的各种问题,确保转运工作顺利、高效进行。在不同的团队中航空医疗主任的称呼不同,但需要这样一个角色。团队成员在转运过程中需承担以下职责:
(1)持续监测患者生命体征,精准管理ECMO设备运行;(2)根据患者病情变化及时实施紧急医疗干预,如调整药物剂量、处理心律失常等;(3)操作各类电子医疗设备,包括设备的开关机及参数调整;并时刻注意监视医疗电子设备供电情况;(4)熟悉机组作业程序及民航机场安检规定与流程;(5)掌握救护车担架及车床的操作;(6)精确计算氧气需求量;(7)评估与管理医疗电器额定功率与峰值功率。
技术支持团队包括转运协调员、医疗设备维护人员及安全保障人员,其职责如下:(1)医疗设备维护人员需具备扎实的专业技能,熟悉ECMO设备的工作原理及性能参数,能够完成日常维护、故障排查及紧急维修,确保设备在转运全程稳定运行;(2)安全保障人员需接受专业应急处理培训,具备应对火灾、电气设备故障等突发事件的能力,保障患者、医护人员及设备的安全[24-25];(3)转运协调员负责协调各方资源,确保转运流程顺畅实施[26]。
飞行团队由飞行员、空乘人员及飞行医疗协调员组成,其职责如下:
(1)飞行员需具备丰富的飞行经验,具有仪表飞行能力优选,身心健康者优选。特别是在医疗转运任务中,应始终遵循“安全第一”的原则,切实保障全体乘机人员的飞行安全。有能力预防与合理处理空中飞行突发紧急情况。
(2)空乘人员除履行常规航空服务职责外,还需接受医疗辅助操作培训,协助医护人员完成患者搬运及简单医疗设备(如氧气供应设备)的操作。由于航空公司乘务人员流动性较大,需加强相关培训的普及性。
(3)飞行医疗协调员在超重症患者或群体伤员转运中发挥关键作用,负责协调医院、家属、航司及机场等关键节点,确保医疗需求与飞行操作之间的平衡。转运流程图,见图 1。
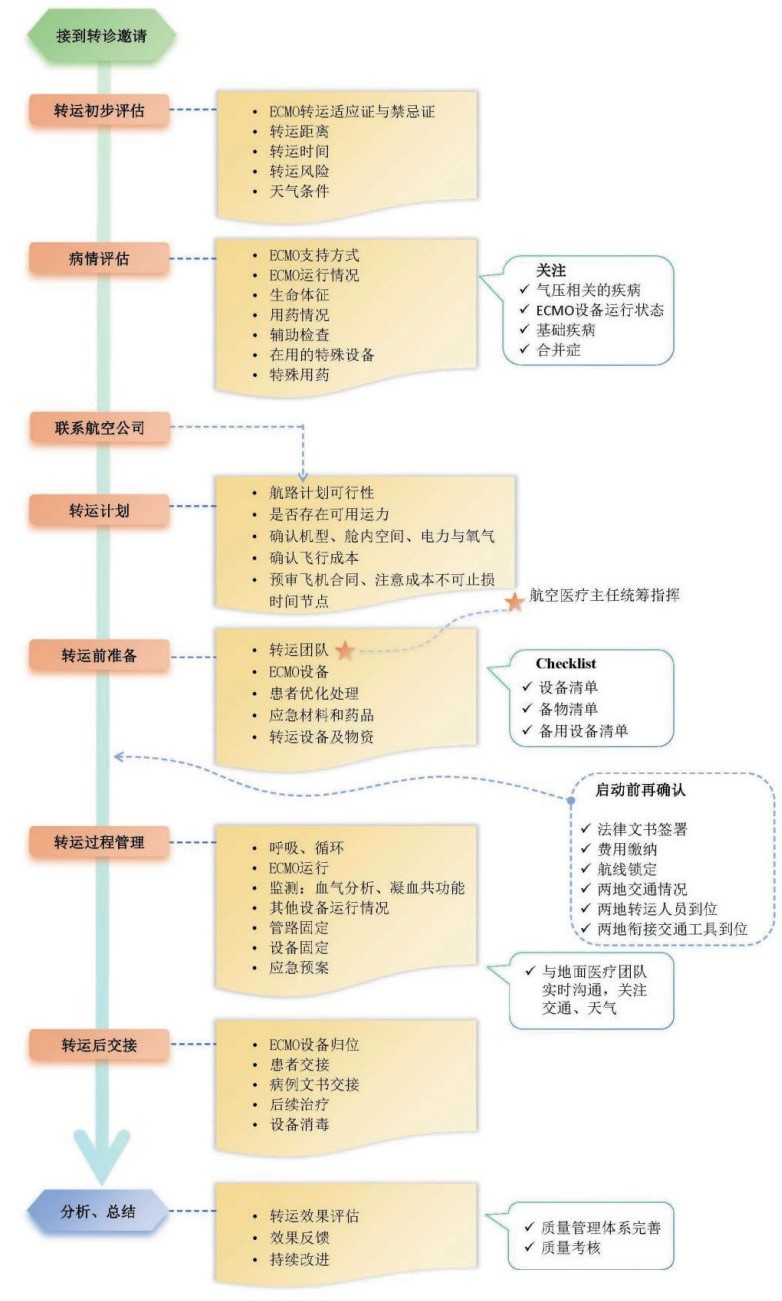
|
| 图 1 ECMO航空转运流程图 |
|
|
确保ECMO患者在高空环境下的安全与稳定是转运团队的核心使命,因此团队成员须接受全面且系统的培训[27]。医护人员应熟练掌握ECMO设备的操作技能,包括设备启动、监控及故障排除等[28]。此外,医疗团队成员需具备航空医学基础知识,了解航空转运机舱内环境对患者生理状态的影响,如低氧、颠簸、加速度与减速度、减压效应及飞行姿态变化引起的超重与失重等现象,这些因素对ECMO患者的病情管理至关重要。
团队成员还应熟悉航空转运的潜在风险,并能够在紧急情况下迅速有效地响应[29]。紧急医疗处理培训同样不可或缺,团队成员必须能够在飞行过程中监测和调整患者的生命体征,执行各种穿刺置管操作,建立输液通道,并熟练使用紧急药物、心肺复苏术和紧急气道管理等急救技术。此外,团队成员应熟练操作除颤器、呼吸机和氧气设备等急救设备。
团队协作训练是培训的重要组成部分,通过定期的模拟演练,可增强团队成员间的配合默契度、协作能力及应急反应能力[30]。
推荐建议1:ECMO航空转运团队应至少包括1~2名精通ECMO技术的医护人员,并接受过航空医疗救护相关的飞行和航空医学基础知识培训、不同机型机舱内电力供应与氧气供应的培训及登机与离机程序的培训,掌握紧急处置技术。每年至少进行一次模拟演练,以提高ECMO航空转运团队的协作和应急反应能力。(证据等级:中等水平证据,强烈推荐)
4 ECMO航空转运的医疗设备及物资 4.1 ECMO设备在ECMO航空转运中,须使用符合适航资质的ECMO设备及耗材[31]。鉴于航空转运的空间限制,所选ECMO设备应便于携带和操作[32-33],同时具备高效的氧合和泵血功能,以减少设备故障和氧合性能不佳的风险。设备应支持宽压交流电及直流电(双制式供电,交流电支持115V 400Hz/220V 50Hz),并具备强大的电池续航能力[32]。此外,设备应满足航空环境的抗干扰要求,并能在不同海拔(满足海拔5 000 m及以下的陆地使用)高度、气压和温度条件下稳定工作[34]。在航空器空间和载重允许的情况下,配备符合上述标准的备用设备。所有设备应定期检测,确保随时可用。
4.2 监护设备在ECMO航空转运过程中,实时监测患者生命体征对于保障患者安全至关重要[35]。监护设备至少应包括心电监护、血压监测(无创及有创)和血氧饱和度监测、双路体温检测、呼末二氧化碳(end-tidal carbon dioxide, ETCO2)、除颤保护等功能。此外,应准备便携式呼吸机、注射泵、输液泵、血气分析仪、活化凝血时间(activated clotting time, ACT)凝血分析仪和便携式超声设备等。所有监护设备必须满足航空救援医疗装备的要求[36],具备高精度、易操作、抗干扰、稳定性好和电池续航能力强等特点,以确保飞行过程中数据的准确性。根据机型和转运时长,合理选择携带的设备和物资,并确保所有设备及其配套物品按需配备齐全,定期进行检查和数量核对。设备清单见表 2。
| 类别 | 设备 | 备注 |
| ECMO相关 | ECMO主机 备用泵或手摇泵 档位刻度式可调节氧气流量调节表 水箱(高耗电,依客观酌情使用) ACT凝血分析仪(POCT) 血气分析仪(POCT) |
备用其他保温措施,如保温毯 |
| 呼吸支持 | 便携式呼吸机 氧气筒(氧气减压阀及瓶内压力指示表) 双氧气源(ECMO/患者) 复苏呼吸球囊 可视喉镜与插管相应耗材 电动吸痰机与相应耗材 |
|
| 其他 | 心电监护仪(除颤功能/有创血压监测) 微量注射泵(至少3注+1输通道) 头灯 大功率便携电源(可选,适航优先) 便携超声仪(可选) 胸外按压机(可选) |
|
| 注:ECMO为体外膜肺氧合,POCT为即时检测 | ||
转运担架须能够承载患者及ECMO、监护、便携呼吸机和急救设备,并具备自动升降功能,以便于实现从医院到救护车再到机舱的无缝转运。药品配备应包括肾上腺素等常用急救药物以及镇痛镇静药品等,并根据转运里程和时间进行适当配置,以应对心脏骤停、过敏反应和感染等紧急情况。监护仪应备监护、除颤、经皮起搏一体化功能。在条件允许的情况下,应配备自动胸部按压装置(automated chest compression device, ACCD)[37]。呼吸机和氧气设备对于维持患者呼吸功能至关重要,推荐使用具有转运功能的便携式呼吸机,且应支持多种通气模式并易于调节参数。须使用经过适航认证的氧气装置,并确保在整个飞行过程中持续供应足够的氧气(至少能维持预计运输时间的两倍),并符合航空安全标准。此外,应配备便携式手术照明设备,其持续照明能力至少应维持1 h以上。常规配备的无菌外科操作包应包含常用的手术器械、缝线和消毒物品。还需配备护理、穿刺、输液等常用物品,且静脉注射泵须定期校准,电池按要求进行保养。急救设备及配套耗材在每次飞行前后均需进行检查和确认。
推荐建议2:使用符合适航资质的ECMO设备及耗材,并配置适宜的转运担架,以实现从医院到救护车再到机舱的一体化转运。转运所需的监护和急救设备应满足航空救援医疗装备的要求,并且根据机型和转运时间合理选择耗材及急救药品。(证据等级:中等水平证据,中度推荐)
4.4 ECMO航空转运的飞行装置配置及特殊考虑 4.4.1 转运距离与机型选择在ECMO航空转运中,机型的选择对患者的生命安全和转运效率至关重要。应根据转运距离与时效比、紧急程度、航线申请、机舱内空间等因素确定具体机型。目前,航空转运飞机主要分为固定翼飞机和直升机两类[38]。
喷气式固定翼飞机:适用于长距离转运,因其具备舱内加压能力、更快的飞行速度(通常超过800 km/h)以及更长的航程。例如,湾流G550(医疗专改)因其长航程、高速度和舒适的机舱环境,成为长途转运的首选[4]。固定翼飞机的稳定性能减少患者因航空飞行而产生的病情变化,宽敞的机舱空间可容纳更多医疗设备和人员,确保医疗支持。然而,固定翼飞机对起降条件要求较高,依赖机场设施,限制了其应用范围。
直升机:适用于中短距离转运,其优势在于灵活性和快速响应能力,能够在复杂地形和紧急情况下迅速到达患者所在地,对地面交通和机场设施要求较固定翼低[3, 39]。例如,H135双发轻型医用救护直升机。然而,直升机的飞行速度通常较固定翼飞机慢,且无机舱加压能力,飞行高度受限,医疗舱空间狭小,供电能力有限,飞行震动较大等,需根据患者病情和转运需求谨慎评估。
4.4.2 起降条件与载荷限制飞行任务的整体安全性,永远是机组第一考虑的重要因素,而医院-医院直达的飞行方式,是医疗团队最希望的方式,因为可减少1~3次救护车接驳环节带来的风险因素。但是不同机型直升机的共有特点都是净载荷能力有限,受起降点起降条件与空域理想性决定的,因此当双边医院空域理想、起降点安全理想、机型与载荷适合、航线距离适合时,可以完全可以实现医院-医院直达的ECMO直升机转运。这种方式也是时效性与安全性最佳的选择。
当经航空公司考核医院-医院的起降方式存在一定程度风险概率,航空转运任务须服从航空公司的建议。仍需依赖陆地救护车进行接驳辅助,需配备可容纳多人、医疗操作区域大、氧源充足、电源系统稳定且转运团队熟悉设施与电力调配管理的救护车。
4.4.3 病情评估与转运决策航空转运需综合考虑患者的病情稳定性、转运的距离与时效比、飞行环境(如气压变化、振动等)对患者的影响,以及医疗团队的应急处理能力。对于病情极其危重的患者,需谨慎评估航空转运的可行性。具体评估包括以下内容。
病情稳定性:需要充分评估患者在飞行过程中可能导致患者出现病情加重的全部潜在内外部因素,并制定出全面的应急预案,高概率风险因素急救措施可以前置随时备用。当患者的病情转危时,医疗团队要有足够的经验与应急措施,去解决包含了医学与非医学全范围的危险因素,以保障患者的血流动力学和呼吸功能的稳定性。
飞行环境的影响:飞行中的气压变化、振动、加速度等物理因素可能对患者的病理生理状态产生不利影响,需提前评估并采取相应措施。
医疗团队的应急能力:医疗团队是否具备在飞行过程中处理突发情况的能力,包括设备故障、患者病情恶化、紧急备降导致的能源危机时的快速精准决策能力等。
4.4.4 机型选择与团队准备适合的机型是确保转运成功的关键。鉴于国内目前使用的具有医疗构型的直升机医疗舱内固定方式均为硬固定,不同品牌的医疗构型的布局不同,因此,应提前了解机型的舱内空间布局、有效载荷能力、照明、通信方式、医疗设备、气源、电源接口及规格等。值得高度关注是,目前国内多数具备医疗构型的直升机,并未进行增加医疗舱供电能力的改造,因此在机型选择时需特别评估其供电能力是否满足转运需求。
开展ECMO航空转运的医院应与航空公司建立快速反应机制,以便航空公司熟悉ECMO转运的相关特点:医疗团队人员常规数量偏多,常用医疗设备数量多且常有重量偏重设备,对电力供应需求大等等。航空公司可以为ECMO转运任务推荐合理机型,制定合理飞行计划与及时申请航线。对于医疗团队需熟练掌握每种机型的空间特点、登机与离机难点、供电与供氧能力、电力与氧气连接方式等关键因素,对机载医疗电子设备进行熟练操作。针对无医疗构型的飞行器,需制定专项培训计划,确保团队能够应对复杂情况[31]。
推荐意见3:建议在长距离转运、陆地转运困难或情况特殊紧急时,采用航空转运。长途转运优先选择固定翼飞机。短途和紧急转运中可考虑直升机为首选。(证据等级:中等水平证据,中度推荐)
推荐意见4:与航空公司建立快速反应机制,依据作业半径和患者病情选适配机型,掌握机型关键因素。针对无医疗构型的飞行器,需制定专项培训计划,确保团队能够应对复杂情况。(证据等级:中等水平证据,中度推荐)
5 ECMO航空转运的操作流程 5.1 ECMO航空转运前的评估与准备对于潜在转运患者,评估内容应涵盖以下几个方面,并针对性地提前做好准备措施。
5.1.1 病史与病情评估医护团队应充分了解患者病史、身高、体重、生命体征、ECMO支持模式、置管方式、置管朝向(由登机及离机程序决定)、基础疾病等信息以制定转运策略[40]。优先排除或解决与气压相关的疾病(如张力性气胸、气颅及急性期内的减压病等)[41],减少航空转运气压变化对患者及设备的影响。重新评估尿量及容量状态,检查是否存在容量不足,必要时进行补液处理。获取患者最新的内环境情况,包括血气分析、酸碱平衡、电解质情况,及时纠正内环境紊乱。对于肥胖患者(超过110 kg),应进行额外的体型评价及准备特殊转运担架[42]。所有留置管路,如胸腔引流管,必须评估引流量和是否存在漏气;如果胸腔引流收集装置已满或接近满,应在出发前更换。鼻胃和(或)口胃管和导尿管也必须妥善固定。
5.1.2 气管插管与呼吸支持评估检查患者氧合情况,在离开医院之前,应调整好呼吸机设置[43]。转运过程中,宜采用肺保护通气策略(潮气量 < 6 mL/kg,采用合理的低频低潮策略)[44]。在转运前建议完善检查胸部影像学检查,以确定气管插管位置和是否存在气胸[31]。气管插管气囊的气体会随着机舱内压力下降而出现明显膨胀甚至爆裂,并增加气道损伤风险[38-40]。推荐在飞行前、飞行期间及下降时及时测量和调整气管插管气囊压力,减少气道损伤风险[45-47]。气管插管的气囊可改为充注盐水,以减少与机舱减压相关的气囊压力变化,但同样应在严密的压力监测下实施[45, 48]。另外,肺动脉导管球囊也应完全放气[15]。
5.1.3 血流动力学目标根据不同的病种及ECMO支持类型,制定患者的血流动力学管理目标。通过调节ECMO流量、血管加压药和正性肌力药物的使用,维持合适的平均动脉压。了解当前正在使用的血管活性药物剂量、近期的ECMO流量水平,制定一个血流动力学目标,估计需要携带的药物剂量。对于病情不稳定或波动的患者,应及时调整血管加压药或正性肌力药物的剂量,优化流量设置,以确保患者的血流动力学在转运前得到改善,增加转运的安全性。如果最初接受静脉-静脉ECMO出现明显血流动力学恶化,经调节无明显改善,建议转运前改用静脉-动脉模式[49]。
5.1.4 神经系统功能评估转运前尽可能进行神经系统评估,建议了解患者最近的一次的神经功能评估情况包括影像学资料,为转运过程及后期管理提供参考[50]。明确是否合并近期的神经系统事件,如脑梗/脑出血等。合并颅内高压者,应根据病情,优化血流动力学,改善氧合,降低颅内压等措施,预防继发性脑损伤[51]。
5.1.5 出血风险评估明确ECMO导管的置管位置,分清引流管与回输管。观察置管部位的固定及出血情况。了解患者其他部位的出血情况,如消化道、呼吸道、鼻腔、胸腔等,评估总体的出血风险。同时了解患者最新的血液检查结果,特别是血红蛋白、血小板、凝血功能和抗凝状态,有利于决策及转运前做出调整[24]。对存在出血风险的患者,应提前计划并准备所需的血液制品,以应对可能的出血事件[31]。
5.1.6 镇静镇痛管理应对患者进行充分的镇静镇痛,以减轻痛苦并避免意外。保证各种插管、导管在可视范围,并连续关注各种重要插管、导管是否移位。关注ECMO管路颜色变化、辅助判断ECMO氧合变化。
5.1.7 药物使用与支持评估转运前需要充分准备携带的药物,根据患者情况重点携带血管活性药、镇静镇痛药、抗凝药、抗生素及患者特殊用药。确认血管活性药物的使用剂量,维持合适的流动力学目标;了解镇静镇痛情况,携带充足的镇静镇痛药物,并做好肢体约束。了解患者是否使用特殊药物(如吸入性一氧化氮)及所需的额外设备,对患者转运安全至关重要[40]。
5.1.8 前置性应急措施准备针对超危重症患者,依患者病情综合性前瞻性评估与前置性应急措施储备。若经过专家团队评估,途中出现心搏骤停概率较高,可预先准备肾上腺素通道、利多卡因、胺碘酮、阿托品等药品,并置入输液泵中且串联入中心静脉汇流排随时备用(其延长管两端标识要醒目),在紧急情况下,即刻可用。同时亦可预先留置临时体外起搏与除颤电极片等措施。安全合理管理好中心静脉汇流排是重要核心。
推荐意见5:在进行ECMO航空转运前,医护团队应全面评估患者病情、转运风险,减少空中转运气压变化对患者及设备的影响。转运前调整好患者状态,做好前瞻性评估与前置性应急措施准备。(证据等级:中等水平证据,强烈推荐)
5.2 ECMO设备转运准备 5.2.1 交通载体的气源、电源准备氧气资源评估:(1)救护车必须具备可靠的供氧能力,提供高压低压两种供氧模式,提供2个以上的可以同时提供两种模式供氧的终端。救护车应配备至少两个便携式过床氧气瓶(铝合金3~4 L容积),以供ECMO机与呼吸机分别使用。
(2)机载医疗舱内氧气供应能力因机型而异,基于空间与载荷能力考量,民航航班>小型固定翼喷气式急救包机>直升机。对于需要大量氧气支持的重症患者,建议选择小型固定翼喷气式急救包机或民航航班。机载氧气准备应至少满足患者飞行时间的两倍,可防范不可预测事件(如患者病危或飞行器机械故障紧急备降等情况)。备氧量简易计算公式为:所有患者的耗氧医疗设备每分钟需氧量(L)×转运时间(h)×2倍,(10 L满装氧气钢瓶约1 300~1 500 L储氧量)[52]。
电力资源评估:普通救护车通常能满足ECMO重症转运的电力需求,但是需要注意是单逆变器供电还是双逆变器供电情况。定制版ECMO救护车能可提供更高级别的电力保障,如双系统及双供电线路布局系统。固定翼医疗急救飞机需增加或改进发电机系统后,方能满足医疗舱理想电力需求;国内多数医疗直升机医疗舱内的供电系统电力有限,故在转运ECMO重症患者前,须精确了解医疗舱可用电力情况,可在航空公司授权后,携带应急备用电源。
5.2.2 ECMO设备检测所有ECMO设备在转运前必须经过全面检查和测试,包括泵、膜氧合器、流量计、压力传感器、医用气体罐等是否正常。转运团队应确保设备电池充满,并在转运延误时可获得备用电力支持。ECMO及其他设备应合理安排位置,便于运行观察及管理[31]。手摇泵或备用泵应放置在易于拿取的位置,确保紧急情况下的可用性。转运前,检查设备与携带设备的兼容性(摆放位置、电源参数、气源接口),保证设备可用性[53]。转运前再次确认ECMO设置、机械通气设置和血流动力学情况。核查转运前检查清单是确保安全的必需步骤[49, 53]。转运前核查表见图 2。

|
| 注:ECMO为体外膜肺氧合,VV为静脉静脉模式,VA静脉动脉模式,IABP为主动脉内球囊反搏泵,VAD为心室辅助装置,ACT为凝血分析仪,APTT为部分凝血活酶时间,PT为凝血酶原时间,RR为呼吸次数,PEEP为呼吸末正压,PIP为气道峰压 图 2 转运前核查表 |
|
|
对于ECMO患者,团队还需重点确认是否存在其他机械循环支持装置,如主动脉内球囊反搏泵(intra-aortic balloon pump, IABP)、Impella、经皮心室辅助装置(ventricular assist device, VAD)等[4, 54-55]。这些设备在转运中需特别关注,如供电的制式与额定功率等,及确保功能正常。同时,确保运输工具及飞行器有足够固定设施固定设备。
推荐意见6:ECMO设备在转运前必须经过全面检查,放置在便于操作的位置,做好严格固定,确保有足够的电源支持和适航的备用电源计划。建议转运前使用核查表,防止遗漏检查项目。(证据等级:中等水平证据,强烈推荐)
5.3 转运过程中的管理 5.3.1 患者监护在转运过程中,维持患者转运前的稳定状态,并加强监测。呼吸循环的稳定是转运的核心任务。监测项目应包括心率、有创动脉血压、血氧饱和度、中心静脉压、ETCO2、电解质、血气分析、血乳酸和凝血功能等,且需详细记录数据。飞行中,因加速度、飞行高度和气压变化等因素,患者生命体征可能显著波动,医师应严密监测并评估其临床意义[56]。根据血流动力学数据,及时调整补液、药物剂量和ECMO参数,以维持目标灌注压。随着气压降低,膜氧合器的气体交换能力可能下降[57],需根据血气分析结果调整呼吸机和ECMO参数,保持适当氧合。注意呼吸道管理,及时清理分泌物和痰液,确保气道通畅。定期监测凝血功能,维持出凝血平衡,并观察出血迹象。监测体温并采取保温措施,如使用保温毯和水箱。对于小儿患者,应加强保温措施,预防低体温事件[58]。检查患者固定和管路稳定性,防止脱管。
5.3.2 通信与联络在机载卫星通信的支持下,可以实现地面医疗团队和航空团队的实时通信,包括病情变化、天气变化、交通状况和转接车辆人员安排,以便紧急情况下应急预案的协调[41]。在患者转运上下飞机时,由于环境噪声大,语音通信可能受干扰,口头交流困难,此时主要依赖约定手语沟通,确保信息准确传递。在直升机内,要求航空公司配备主动/被动降噪航空耳麦,医疗团队可以保持准确沟通。
5.3.3 ECMO设备及不良事件处理在固定翼喷气式飞机机舱内,噪音水平相对较低,通常可以用普通声压进行语言沟通交流。但是直升机舱内噪音较大,基本不能实现准确的语言沟通交流,并且机舱噪音强度常会掩盖医疗设备报警声,因此需密切观察设备报警指示灯及电源指示灯的运行状态,以确保及时发现并处理潜在问题。全程观察引流管和回流管的色差,监测氧合性能。注意泵转速与流量关系,留意ECMO压力和电源数据。随着海拔升高,ECMO氧合器氧合能力降低,应密切关注患者氧合状态并及时调整[59]。在快速上升或下降期间,气压剧变可能导致IABP设备充气故障和停机[55];VAD、Impella设备可能因重力变化发生流量波动,应及时调整血流动力学支持[55]。转运中的不良事件可能源于患者、医护人员、设备、运输工具等,或ECMO管理的机械并发症[24]。团队成员需快速识别并及时干预不良事件。
推荐意见7:在转运前患者评估、前置性应急措施和ECMO转运设备精心准备的基础上,转运中应严密动态监测患者和设备状态;在机载卫星通信的支持下,可以保持与地面医疗团队和航空团队的实时、有效、便利沟通;及时发现并积极干预不良事件。(证据等级:中等水平证据,中度推荐)
5.4 航空医疗转运后处理ECMO航空转运完成后,应立即执行转运后处理,包括设备归位、患者交接、后续治疗及转运效果反馈。
5.4.1 患者交接患者到达目的地医院后,转运团队应与接收医院的医疗团队进行详细交接。设备切换、过床程序、交接病情应同步进行。交接内容应涵盖患者病情、转运过程中使用的药物、生命体征监测数据及任何突发情况的处理记录,以确保接收医院能够迅速了解患者情况并继续提供高质量的医疗护理。
5.4.2 设备归位转运任务结束后,应及时对医疗设备清洁与终末消毒。返回科室后,应对ECMO设备进行全面检查和维护,以确保其功能正常并处于最佳状态。这包括物理位置的归位、功能检查、以及耗材如管路、氧合器的及时更换。
5.4.3 后续治疗转运后患者通常需要继续接受ECMO支持及原发病的治疗。接收医院的医疗团队应根据转运团队提供的信息制定详细的治疗计划,并进行持续监测和调整,包括药物调整、营养支持、呼吸管理等,以确保患者能够顺利过渡到稳定状态。
5.4.4 转运效果反馈转运团队需对每次转运进行详细记录和分析,包括患者生存率、转运时间、并发症发生率等关键指标。通过对这些数据的分析,可以发现转运过程中存在的问题,并提出改进建议[60]。这种反馈机制有助于提高转运质量,并为未来的转运提供宝贵的经验和参考。
5.5 应急预案ECMO航空转运过程中,应制定和执行规范化的操作流程和紧急情况处理方案,以确保患者安全和转运成功。规范化操作流程应涵盖从患者评估、设备准备到转运后处理的各个环节,确保每一步都有明确的操作标准和责任分工。这些流程有助于提高团队协作效率,减少人为错误。
各中心应制定相应的处理指南,指导故障处理。常见紧急情况包括设备故障、患者病情突变和天气影响等。对于设备故障,除了使用紧急备用设备,还应详细列出常见故障的识别方法和应对措施。对于病情突变,方案应包括快速评估和处理的标准操作程序。天气影响方面,方案应提供天气预报的监控方法和应急预案。
推荐意见8:应急预案是保证ECMO转运安全的重要手段,应制定转运安全关键环节的应急预案,并进行定期演练,以提高处理紧急事件的应急能力。(证据等级:中等水平证据,中度推荐)
6 ECMO航空转运的质量管理 6.1 质量管理体系建立建立一个完善的质量管理体系是确保ECMO航空转运安全和有效性的关键[22, 61]。首先,制定明确的质量标准是基础,这包括对设备、人员、操作流程等各方面的具体要求。例如,设备的维护和校准应符合国际标准,操作人员需具备相关资质和培训[62]。其次,设立监控机制,通过实时数据监控和定期审查,确保各项操作符合质量标准;监控机制不仅包括对生命体征的监控,还应包括对设备运行状态、药物使用情况等的全面监控。此外,定期进行内部和外部审计,评估质量管理体系的执行情况,并根据审计结果进行改进。
6.2 转运效果评估转运效果评估是质量管理体系的重要组成部分[31],通过对患者生存率、转运时间和并发症发生率等指标的分析,评估转运的效果和安全性[31, 63]。患者生存率是衡量转运成功与否的最直接指标,高生存率意味着转运过程中的各项措施得当。转运时间则反映了团队的协调和操作效率,过长的转运时间可能增加患者的风险。并发症发生率是另一个重要指标,通过分析并发症的类型和发生频率,可以找出转运过程中的薄弱环节,从而进行针对性的持续改进[63-64]。
推荐建议9:具备ECMO航空转运能力的医疗中心应建立质量管理体系、设立监控机制、评估转运效果以及持续改进流程。推荐将转运患者生存率、转运时间和并发症发生率指标作为ECMO航空转运的基本考核指标。(证据等级:低水平证据,中度推荐)。
7 ECMO航空转运的伦理与法律问题ECMO航空转运是一项涉及复杂伦理和法律问题的医疗行为,其核心在于保障患者权益和遵循医疗伦理规范[65]。在紧急情况下,医疗团队需迅速评估患者状况,基于最佳利益原则进行决策,并确保转运过程的安全与有效性。患者及其家属的知情权和同意权至关重要,在ECMO航空转运前,医疗团队需向患者及其家属详细说明转运的必要性、风险和预期效果,确保其充分理解并自愿同意[66]。ECMO航空转运涉及多方合作,包括医院、航空公司和保险公司等。各方需遵守相关法律法规,确保转运过程的合规性。医疗团队需进行详细的合规性审查,明确各方的法律责任,避免因法律问题导致的纠纷[67]。高昂的转运费用可能给患者家庭带来经济负担,医疗机构需提前与患者及其家属讨论费用问题,才能充分评估患者获益、经济和家庭照护能力以及医疗成本等对结局的影响[68]。
推荐建议10:ECMO航空转运前医疗转运团队遵守航空转运相关法律法规,医患双方充分沟通,患者和(或)其家属充分了解转运的必要性、风险、经济成本和预期效果,签署相关医疗文书。(证据等级:低水平证据,低度推荐)
8 无人机技术在ECMO转运中的应用随着无人机技术的日益成熟,无人驾驶飞行器(unmanned aerial vehicle, UAV)将实现多领域应用的历史性变革[69]。无人驾驶技术其核心涵盖飞行控制、导航、通信及动力系统等多个方面[70]。在医疗应急领域,无人机已实现生物制剂(疫苗、血制品)、急救药品及小型器械的精准投送,其突破地理屏障的特性使其在偏远地区及灾害救援中展现独特优势[71-72]。
值得注意的是,虽然ECMO患者的空中转运仍依赖专业医疗团队,但无人机可实现承担配套耗材(如膜肺、管路包)及抗凝药物的紧急运输任务。当前技术瓶颈集中于载重能力(主流机型 < 5 kg)与复杂气象适应性,但随着混合电推进系统及容错控制算法的发展,载重30 kg级医疗无人机已进入验证阶段[73]。
我国作为全球无人机产业领军者,正推动大载重燃油动力无人机的适航认证进程。这类平台搭载的双工数据链系统(支持L波段卫星中继)不仅能实现医疗物资投送,未来结合智能吊舱技术,还可能构建空地一体化医疗监护网络,实现实时传输ECMO患者生命体征(包括ACT值、膜前/后压力等参数)等数据。要实现该愿景,需同步建立包含空域管理、设备适装性认证、应急处置预案的完整标准体系,这都将成为ECMO航空医疗救援能力升级的关键支撑[74-75]。
推荐建议11:在条件成熟的医疗中心,可使用无人机进行ECMO设备、耗材及药物的快速运输。建议由专业技术团队进行无人机操作,以避免因技术原因导致的医疗安全与法律纠纷。同时,在实施过程中,需充分评估无人机的载重、稳定性及环境适应性等风险因素,并制定相应的应急预案。(证据等级:低水平证据,低度推荐)
9 结语随着医疗技术的进步与航空运输能力的提升,ECMO航空转运已成为危重症患者生命支持的重要手段。当前,通过专业团队协作、标准化流程及适航性设备改进,ECMO航空转运的安全性已显著提高。未来随着航空医疗设备的持续优化与无人机技术的协同发展,ECMO转运将更加高效:新型设备可提供更稳定的机舱环境,而无人机在耗材紧急运输中的应用,则能进一步缩短关键物资的获取时间,提高应急响应效能。
ECMO航空转运的成功实施依赖于多学科团队的协同合作、标准化操作流程及完善的质量管理体系,才能为危重症患者争取救治黄金窗口。鉴于临床研究的速度慢于临床实践,尽管有些推荐意见的证据水平未达到标准,但考虑到其实际应用的重要性,仍给予强烈推荐或者中度推荐。
本共识基于我国航空医学转运的临床实践现状编制,旨在为国内ECMO航空转运提供规范化指导。鉴于临床场景的复杂性和不确定性,本共识无法涵盖所有潜在风险情形。建议各医疗机构及转运团队在实际应用中,结合患者病理生理特征、转运环境参数及实时情况进行适应性调整。
执笔人:邓丽(高州市人民医院)陈尘(广东省人民医院)徐永山(浙江大学附属二院)刘刚(中国医学科学院阜外医院)刘子泉(天津大学卫生应急学院)
共识专家组(按姓名拼音顺序排序):陈旭锋(江苏省人民医院)陈惠明(香港玛丽医院)陈尔真(瑞金医院)陈琨(金华市中心医院)程周(广东省中山市人民医院)窦清理(深圳市宝安区人民医院)邓医宇(广东省人民医院)杜磊(四川大学华西医院)杜心灵(华中科技大学同济医学院附属协和医院)樊毫军(天津大学卫生应急学院)付国伟(郑州大学第一附属医院)郭震(上海市胸科医院)韩小彤(湖南省人民医院)洪小杨(解放军总医院第七医学中心)胡光荣(哈尔滨医科大学附属第二医院)黄国栋(广州市妇女儿童医疗中心)黄曼(浙江大学医学院第二附属医院)吉冰洋(中国医学科学院阜外医院)解立新(解放军总医院)赖巍(四川大学华西医院)李军(郑州大学一附院)李平(华中科技大学同济医学院附属协和医院)李欣(上海复旦大学附属中山医院)李岩(同济大学附属上海第四人民医院)林飞(高州市人民医院)林茹(浙江大学医学院附属儿童医院)刘建华(河南省胸科医院)刘昕(哈尔滨医科大学附属第二医院)刘晋萍(中国医学科学院阜外医院)刘松桥(东南大学附属中大医院)刘勇(南方医科大学深圳医院)刘燕(武汉亚洲心脏病医院)卢安东(兰州大学第一医院)马岳峰(浙江大学医学院附属第二医院)荣健(中山大学附属第一医院)施丽萍(浙江大学医学院第一附属医院)宋振举(复旦大学中山医院急诊科)孙兵(首都医科大学附属北京朝阳医院)王涛(深圳机场急救中心)王伟(上海儿童医学中心)王彦龙(哈尔滨医科大学附属第二医院)魏彦芳(北京市红十字会急诊抢救中心)温汉春(广西医科大学第一附属医院)武婷(天津市胸科医院)谢克亮(天津医科大学总医院)熊瑶瑶(中南大学湘雅二医院)辛立民(天津大学卫生应急学院)辛学刚(南华理工大学医学院)徐永昊(广州医科大学第一附属医院)杨春丽(江西省人民医院)叶建熙(厦门大学附属心血管病医院)于坤(中国医学科学院阜外医院)詹庆元(北京中日友好医院)张利(解放军总医院)张进军(北京急救中心)钟鸣(上海复旦大学附属中山医院)周成斌(广东省人民医院)钟斌(深圳机场急救中心)
利益冲突 所有作者声明无利益冲突
| [1] | Wheeler CR, Bullock KJ. Extracorporeal membrane oxygenation[J]. Respir Care, 2023, 68(8): 1158-1170. DOI:10.4187/respcare.10929 |
| [2] | Singh K, Ojito J, Sasaki J. Safety of interhospital ECMO transport by low-volume ECMO transport centers[J]. J Pediatr Intensive Care, 2021, 10(2): 126-132. DOI:10.1055/s-0040-1714706 |
| [3] | Fuchs A, Schmucki R, Meuli L, et al. Helicopter inter-hospital transfer for patients undergoing extracorporeal membrane oxygenation: a retrospective 12-year analysis of a service system[J]. Scand J Trauma Resusc Emerg Med, 2022, 30(1): 33. DOI:10.1186/s13049-022-01018-0 |
| [4] | Fiorelli F, Panoulas V, Riesgo Gil F, et al. The challenge of advanced therapies in the contemporary era: first in Europe ECPELLA long-distance transfer-a case report[J]. Eur Heart J Case Rep, 2024, 8(5): ytae151. DOI:10.1093/ehjcr/ytae151 |
| [5] | Read MD, Nam JJ, Biscotti M, et al. Evolution of the United States military extracorporeal membrane oxygenation transport team[J]. Mil Med, 2020, 185(11/12): e2055-e2060. DOI:10.1093/milmed/usaa215 |
| [6] | Savell SC, Howard JT, VanFosson CA, et al. A retrospective cohort study of burn casualties transported by the US army burn flight team and US air force critical care air transport teams[J]. Mil Med, 2024, 189(3/4): 813-819. DOI:10.1093/milmed/usac273 |
| [7] | Javidfar J, Labib A, Ragazzo G, et al. Mobile extracorporeal membrane oxygenation for covid-19 does not pose extra risk to transport team[J]. ASAIO J, 2022, 68(2): 163-167. DOI:10.1097/MAT.0000000000001602 |
| [8] | Herstein JJ, Figi CE, Le AB, et al. An updated review of literature for air medical evacuation high-level containment transport during the coronavirus disease 2019 pandemic[J]. Air Med J, 2023, 42(3): 201-209. DOI:10.1016/j.amj.2022.12.007 |
| [9] | Madelaine Paredes R, Inman B, Davis WT, et al. Efficacy of a single day extracorporeal membrane oxygenation training course for critical care air transport team eligible personnel[J]. Mil Med, 2024, 189(9/10): e2211-e2219. DOI:10.1093/milmed/usae138 |
| [10] | Wernecke S, Lührs J, Hossfeld B. The strategic-aeromedical-evacuation-system of the German armed forces: long-distance air transport as a challenge for intensive care nurses[J]. Med Klin Intensivmed Notfmed, 2019, 114(8): 752-758. DOI:10.1007/s00063-019-0535-1 |
| [11] | Urquieta E, Bello A, Varon DS, et al. Aeromedical helicopter transport of prisoners: the Mexico city experience[J]. Am J Emerg Med, 2021, 43: 224-228. DOI:10.1016/j.ajem.2020.03.009 |
| [12] | 陈武, 巩秀静, 王靖, 等. 固定翼飞机转运体外膜氧合患者经验总结[J]. 中国体外循环杂志, 2024, 22(4): 287-292. DOI:10.13498/j.cnki.chin.j.ecc.2024.04.08 |
| [13] | 张治平, 苏晞, 张勇, 等. 航空医疗救护空地一体化模式实践与探讨[J]. 中国急救复苏与灾害医学杂志, 2023, 18(9): 1163-1168. DOI:10.3969/j.issn.1673-6966.2023.09.011 |
| [14] | 胡丽丽, 刘勇, 陈萍. 危重症患者在体外膜肺氧合支持下航空和陆地院际转运的安全性研究[J]. 现代诊断与治疗, 2022, 33(3): 394-396. |
| [15] | Arcadipane AF, Martucci G. Air Transport: Fixed-Wing and Helicopter[EB/OL]//Sangalli F., Patroniti N., Pesenti A. ECMO-Extracorporeal Life Support in Adults. Milano: Springer. 2014: 445-453. https://doi.org/10.1007/978-88-470-5427-1_38. |
| [16] | Mikael Broman L, Frenckner B. Transportation of critically ill patients on extracorporeal membrane oxygenation[J]. Front Pediatr, 2016, 4: 63. DOI:10.3389/fped.2016.00063 |
| [17] | Lebreton G, Sanchez B, Isetta C, et al. Transportation of patients under extracorporeal membrane oxygenation support on an airliner: Flying bridge to transplantation[J]. Arch Cardiovasc Dis, 2023, 116(6/7): 335-341. DOI:10.1016/j.acvd.2023.05.003 |
| [18] | Coppola CP, Tyree M, Larry K, et al. A 22-year experience in global transport extracorporeal membrane oxygenation[J]. J Pediatr Surg, 2008, 43(1): 46-52. DOI:10.1016/j.jpedsurg.2007.09.021 |
| [19] | 国家人体捐献器官获取质量控制中心, 中华医学会急诊医学分会体外生命支持学组, 中国医院协会器官获取与分配工作委员会. 体外膜肺氧合辅助潜在捐献者院际转运专家共识[J]. 中国急救医学, 2023, 43(8): 589-596. DOI:10.3969/j.issn.1002-1949.2023.08.001 |
| [20] | Brandi G, Drewniak D, Buehler PK, et al. Indications and contraindications for extracorporeal life support for severe heart or lung failure: a systematic review[J]. Minerva Anestesiol, 2021, 87(2): 199-209. DOI:10.23736/s0375-9393.20.14513-9 |
| [21] | Condella A, Richards JB, Frakes MA, et al. ECMO transport without physicians or additional clinicians[J]. Prehosp Disaster Med, 2021, 36(1): 51-57. DOI:10.1017/s1049023x20001272 |
| [22] | Salna M, Chicotka S, Biscotti M, et al. Management of surge in extracorporeal membrane oxygenation transport[J]. Ann Thorac Surg, 2018, 105(2): 528-534. DOI:10.1016/j.athoracsur.2017.07.019 |
| [23] | Burgueño P, González C, Sarralde A, et al. Issues to resolve with the use of extracorporeal membrane oxygenation during interfacility transportation[J]. Med Intensiva Engl Ed, 2019, 43(2): 90-102. DOI:10.1016/j.medine.2018.12.001 |
| [24] | Ericsson A, Frenckner B, Broman LM. Adverse events during inter-hospital transports on extracorporeal membrane oxygenation[J]. Prehosp Emerg Care, 2017, 21(4): 448-455. DOI:10.1080/10903127.2017.1282561 |
| [25] | Lucchini A, Gariboldi R, Villa M, et al. One hundred ECMO retrivals before and during the Covid-19 pandemic: an observational study[J]. Intensive Crit Care Nurs, 2023, 75: 103350. DOI:10.1016/j.iccn.2022.103350 |
| [26] | Martini A, Boswell S, Faiello R, et al. Multidisciplinary collaboration within air medical transport: it takes a team[J]. Crit Care Nurs Q, 2024, 47(2): 111-118. DOI:10.1097/cnq.0000000000000500 |
| [27] | Beninati W, Meyer MT, Carter TE. The critical care air transport program[J]. Crit Care Med, 2008, 36(7 Suppl): S370-S376. DOI:10.1097/CCM.0b013e31817e3143 |
| [28] | Nwozuzu A, Fontes ML, Schonberger RB. Mobile extracorporeal membrane oxygenation teams: the North American versus the European experience[J]. J Cardiothorac Vasc Anesth, 2016, 30(6): 1441-1448. DOI:10.1053/j.jvca.2016.06.005 |
| [29] | Richardsen C, Lubin J, Fadale M, et al. Evaluation of a team-based flight risk assessment tool in air medical transport[J]. Air Med J, 2023, 42(6): 450-455. DOI:10.1016/j.amj.2023.07.007 |
| [30] | Robinson FE, Huffman LCS, Bevington LCD, et al. Team coordination style is an adaptive, emergent property of interactions between critical care air transport team personnel[J]. Air Med J, 2023, 42(3): 174-183. DOI:10.1016/j.amj.2023.01.014 |
| [31] | Sams VG, Anderson J, Hunninghake J, et al. Adult ECMO in the en route care environment: overview and practical considerations of managing ECMO patients during transport[J]. Curr Trauma Rep, 2022, 8(4): 246-258. DOI:10.1007/s40719-022-00245-1 |
| [32] | Ignat T, Desai A, Hoschtitzky A, et al. Cardiohelp System use in school age children and adolescents at a center with interfacility mobile extracorporeal membrane oxygenation capability[J]. Int J Artif Organs, 2022, 45(2): 134-139. DOI:10.1177/0391398821990659 |
| [33] | Chen YS, Li D, Liu ZQ, et al. Research progress of portable extracorporeal membrane oxygenation[J]. Expert Rev Med Devices, 2023, 20(3): 221-232. DOI:10.1080/17434440.2023.2185136 |
| [34] | Salas de Armas IA, Akkanti BH, Janowiak L, et al. Inter-hospital COVID ECMO air transportation[J]. Perfusion, 2021, 36(4): 358-364. DOI:10.1177/0267659120973843 |
| [35] | Cha S, Kostibas MP. Echocardiographic and point-of-care ultrasonography (POCUS) guidance in the management of the ECMO patient[J]. J Clin Med, 2024, 13(9): 2630. DOI:10.3390/jcm13092630 |
| [36] | 彭博, 张进军. 航空医学救援医疗装备的专家共识[J]. 中华灾害救援医学, 2019, 7(4): 186-189. DOI:10.13919/j.issn.2095-6274.2019.04.002 |
| [37] | Hilbert-Carius P, Braun J, Abu-Zidan F, et al. Pre-hospital care & interfacility transport of 385 COVID-19 emergency patients: an air ambulance perspective[J]. Scand J Trauma Resusc Emerg Med, 2020, 28(1): 94. DOI:10.1186/s13049-020-00789-8 |
| [38] | 郑改改, 杨巧芳, 于漫, 等. 36例心脏危重症患者直升机医疗转运管理[J]. 中华危重病急救医学, 2023, 35(2): 201-205. DOI:10.3760/cma.j.cn121430-20211112-01707 |
| [39] | Holt PL, Hodge AB, Ratliff T, et al. Pediatric extracorporeal membrane oxygenation transport by EC-145 with a custom-built sled[J]. Air Med J, 2016, 35(3): 171-175. DOI:10.1016/j.amj.2016.01.003 |
| [40] | Labib A, August E, Agerstrand C, et al. Extracorporeal life support organization guideline for transport and retrieval of adult and pediatric patients with ECMO support[J]. ASAIO J, 2022, 68(4): 447-455. DOI:10.1097/MAT.0000000000001653 |
| [41] | 中国医师协会创伤外科分会, 国家创伤医学中心, 北京医师协会院前急救分会. 冬季运动严重创伤航空医学救援与转运专家共识[J]. 中国急救复苏与灾害医学杂志, 2021, 16(12): 1333-1337. DOI:10.3969/j.issn.1673-6966.2021.12.002 |
| [42] | Branch A. Critical Care Tertiary Referral Networks (Perinatal) - NSW Health[EB/OL]. NSW Department of Health, 2010. http://www.health.nsw.gov.au/policies/pd/2010/PD2010_069.html. |
| [43] | Biscotti M, Agerstrand C, Abrams D, et al. One hundred transports on extracorporeal support to an extracorporeal membrane oxygenation center[J]. Ann Thorac Surg, 2015, 100(1): 34-40. DOI:10.1016/j.athoracsur.2015.02.037 |
| [44] | 高洁, 梁影, 黑飞龙. 体外膜肺氧合转运网络建设及转运工作开展的现状与前景[J]. 中国急救医学, 2020, 40(10): 1016-1019. DOI:10.3969/j.issn.1002-1949.2020.10.022 |
| [45] | Britton T, Blakeman TC, Eggert J, et al. Managing endotracheal tube cuff pressure at altitude: a comparison of four methods[J]. J Trauma Acute Care Surg, 2014, 77(3 Suppl 2): S240-S244. DOI:10.1097/TA.0000000000000339 |
| [46] | Delorenzo AJ, Shepherd M, Jennings PA. Endotracheal cuff pressure changes during helicopter transport: a systematic review[J]. Air Med J, 2017, 36(2): 81-84. DOI:10.1016/j.amj.2017.01.003 |
| [47] | Tennyson J, Ford-Webb T, Weisberg S, et al. Endotracheal tube cuff pressures in patients intubated prior to helicopter EMS transport[J]. West J Emerg Med, 2016, 17(6): 721-725. DOI:10.5811/westjem.2016.8.30639 |
| [48] | Britton T, Blakeman TC, Eggert J, et al. Managing endotracheal tube cuff pressure at altitude: a comparison of four methods[J]. J Trauma Acute Care Surg, 2014, 77(3 Suppl 2): S240-S244. DOI:10.1097/TA.0000000000000339 |
| [49] | Ehrentraut SF, Schroll B, Lenkeit S, et al. Interprofessional two-man team approach for interhospital transport of ARDS-patients under extracorporeal membrane oxygenation: a 10 years retrospective observational cohort study[J]. BMC Anesthesiol, 2019, 19(1): 19. DOI:10.1186/s12871-019-0687-9 |
| [50] | Vieira J, Frakes M, Cohen J, et al. Extracorporeal membrane oxygenation in transport part 1: extracorporeal membrane oxygenation configurations and physiology[J]. Air Med J, 2020, 39(1): 56-63. DOI:10.1016/j.amj.2019.09.008 |
| [51] | 航空医学救援衔接应急技术包共识专家组. 航空医学救援衔接应急技术包专家共识[J]. 中华急诊医学杂志, 2023, 32(4): 464-470. DOI:10.3760/cma.j.issn.1671-0282.2023.04.004 |
| [52] | 周荣, 罗桂花. 航空医疗救援中转运危重患者的安全管理研究[J]. 护理管理杂志, 2019, 19(11): 831-833. DOI:10.3969/j.issn.1671-315x.2019.11.017 |
| [53] | Puslecki M, Baumgart K, Ligowski M, et al. Patient safety during ECMO transportation: single center experience and literature review[J]. Emerg Med Int, 2021, 2021: 6633208. DOI:10.1155/2021/6633208 |
| [54] | Connelly KM, Winslow SE, Smith J, et al. Management of patients with impella devices or intra-aortic balloon pumps during helicopter air ambulance transport in observational data[J]. Perfusion, 2024, 39(4): 752-758. DOI:10.1177/02676591231158273 |
| [55] | Yao H, Samoukovic G, Farias E, et al. Safety and flight considerations for mechanical circulatory support devices during air medical transport and evacuation: a systematic narrative review of the literature[J]. Air Med J, 2019, 38(2): 106-114. DOI:10.1016/j.amj.2018.11.009 |
| [56] | Slagt C, Spoelder EJ, Tacken MCT, et al. Safety during interhospital helicopter transfer of ventilated COVID-19 patients. No clinical relevant changes in vital signs including non-invasive cardiac output[J]. Respir Res, 2022, 23(1): 256. DOI:10.1186/s12931-022-02177-5 |
| [57] | Niziolek KC, Preston TJ, Osborn EC. Transport while on extracorporeal membrane oxygenation support[J]. Crit Care Clin, 2017, 33(4): 883-896. DOI:10.1016/j.ccc.2017.06.009 |
| [58] | Soreze Y, Smagghue G, Hervieux E, et al. Mobile extracorporeal membrane oxygenation: 5-year experience of a French pediatric and neonatal center[J]. Pediatr Crit Care Med, 2020, 21(9): e723-e730. DOI:10.1097/PCC.0000000000002421 |
| [59] | Haneya A, Philipp A, Foltan M, et al. Extracorporeal circulatory systems in the interhospital transfer of critically ill patients: experience of a single institution[J]. Ann Saudi Med, 2009, 29(2): 110-114. DOI:10.4103/0256-4947.51792 |
| [60] | Bascetta T, Bolton L, Kurtzman E, et al. Air medical transport of patients diagnosed with confirmed coronavirus disease 2019 infection undergoing extracorporeal membrane oxygenation: a case review and lessons learned[J]. Air Med J, 2021, 40(2): 130-134. DOI:10.1016/j.amj.2020.11.015 |
| [61] | Javidfar J, Brodie D, Takayama H, et al. Safe transport of critically ill adult patients on extracorporeal membrane oxygenation support to a regional extracorporeal membrane oxygenation center[J]. ASAIO J, 2011, 57(5): 421-425. DOI:10.1097/MAT.0b013e3182238b55 |
| [62] | Labib A, Alinier G. Transport and retrieval on extracorporeal membrane oxygenation (ECMO): setup and activities of an immersive transport and retrieval on ECMO workshop[J]. J Cardiothorac Vasc Anesth, 2021, 35(6): 1603-1610. DOI:10.1053/j.jvca.2020.11.069 |
| [63] | Cheng W, Chen JQ, Ma XD, et al. Association between ICU quality and in-hospital mortality of V-V ECMO-supported patients-the ECMO quality improvement action (EQIA) study: a national cohort study in China from 2017 to 2019[J]. Front Med, 2024, 18(2): 315-326. DOI:10.1007/s11684-023-1014-x |
| [64] | Vieira J, Frakes M, Cohen J, et al. Extracorporeal membrane oxygenation in transport part 2: complications and troubleshooting[J]. Air Med J, 2020, 39(2): 124-132. DOI:10.1016/j.amj.2019.09.009 |
| [65] | Enumah ZO, Carrese J, Choi CW. The ethics of extracorporeal membrane oxygenation: revisiting the principles of clinical bioethics[J]. Ann Thorac Surg, 2021, 112(1): 61-66. DOI:10.1016/j.athoracsur.2020.08.045 |
| [66] | Howe EG. New paradigms in medical ethics[J]. J Clin Ethics, 2016, 27(4): 267-280. DOI:10.1086/JCE2016274267 |
| [67] | Fromm RE, Varon J. Air medical transport[J]. J Fam Pract, 1993, 36(3): 313-318. |
| [68] | Tavakoli N, Saberian P, Bagheri Faradonbeh S, et al. Cost-effectiveness analysis of air emergency versus ground emergency medical services regarding the patient's transportation and treatment in selected hospital[J]. Med J Islam Repub Iran, 2022, 36: 113. DOI:10.47176/mjiri.36.113 |
| [69] | Robakowska M, Ślęzak D, Żuratyński P, et al. Possibilities of using UAVs in pre-hospital security for medical emergencies[J]. Int J Environ Res Public Health, 2022, 19(17): 10754. DOI:10.3390/ijerph191710754 |
| [70] | Lu JF, Wang X, Chen LH, et al. Unmanned aerial vehicle based intelligent triage system in mass-casualty incidents using 5G and artificial intelligence[J]. World J Emerg Med, 2023, 14(4): 273-279. DOI:10.5847/wjem.j.1920-8642.2023.066 |
| [71] | Bauer J, Moormann D, Strametz R, et al. Development of unmanned aerial vehicle (UAV) networks delivering early defibrillation for out-of-hospital cardiac arrests (OHCA) in areas lacking timely access to emergency medical services (EMS) in Germany: a comparative economic study[J]. BMJ Open, 2021, 11(1): e043791. DOI:10.1136/bmjopen-2020-043791 |
| [72] | 曹增节, 楼含松, 姜青青, 等. 无人机转运航线打通空中生命通道[J]. 杭州, 2024(23): 22. DOI:10.16639/j.cnki.cn33-1361/d.2024.23.016 |
| [73] | 王唱舟, 刘伏虎. 我国大型民用货运无人机发展现状、技术特征与市场分析[J/OL]. 航空工程进展, 1-13[2025-03-07]. http://kns.cnki.net/kcms/detail/61.1479.v.20250103.1508.004.html. |
| [74] | 李苗, 杜晓霞. 无人机远程医疗物资运输系统设计[J]. 科技与创新, 2024(24) 45-47, 50. DOI:10.15913/j.cnki.kjycx.2024.24.013 |
| [75] | 傅惠, 崔煜, 赵佳虹, 等. 低空无人机物流配送研究与应用综述[J]. 工业工程, 2025, 28(1): 9-21. |
 2025, Vol. 34
2025, Vol. 34