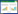2. 南京医科大学附属儿童医院急诊重症医学科,南京 210008;
3. 东南大学医学院附属南京同仁医院儿科,南京 211102
2. Department of Emergency Medicine/Critical Care, Children′s Hospital of Nanjing Medical University, Nanjing 210008, China;
3. Department of Pediatric, Nanjing Tongren Hospital, Nanjing, 211102, China
急性低氧性呼吸衰竭(acute hypoxic respiratory failure, AHRF)是儿科常见的危重症,其临床特征为进行性低氧血症和呼吸窘迫[1],是导致儿童重症监护病房(pediatric intensive care unit, PICU)高病死率的主要原因之一[2]。呼吸支持是治疗AHRF患儿的核心手段,常用的呼吸支持方法包括鼻导管吸氧、面罩吸氧、经鼻高流量氧疗(high-flow nasal cannula, HFNC)、无创正压通气以及有创机械通气。作为一种介于传统氧疗和无创正压通气之间的新型氧疗方式,HFNC具有较好的舒适性和耐受性,并在临床中得到了广泛应用。研究表明,HFNC可以在不增加CO2潴留的情况下有效降低呼吸频率,改善患者的呼吸窘迫状况并增加氧合[3-4]。然而,也有研究指出,由于HFNC改善了患者氧合状态,掩盖呼吸窘迫的严重性,从而延误了气管插管的最佳时机,并导致机械通气时间延长、再次脱机拔管成功率降低,甚至增加住院病死率[5-6]。因此,如何准确判断气管插管的时机对于AHRF患儿至关重要。目前的研究显示,ROX指数能够及时、简便、实时地评估HFNC治疗COVID-19患者的疗效[7]。心率(heart rate,HR)、呼吸频率(respiratory Rate,RR)、动脉氧分压/吸入氧体积分数(PaO2/FiO2,P/F)等常见临床变量也是儿童HFNC失败的影响因素,有研究显示与单纯ROX指数相比,包含HR的改良ROX指数能更好的预测HFNC的结果[8-9];而某研究则提示P/F较经皮氧饱和度/吸入氧体积分数(SpO2/FiO2,S/F)预测HFNC患者的预后更有效[10]。然而,目前ARHF患儿能否使用ROX指数或其他改良ROX指数预测HFNC治疗的成功尚有争议[11],也缺乏评估呼吸支持程度的相关研究。本研究旨在评估ROX指数及其相关改良指数在ARHF患儿HFNC治疗成功中的预测价值。
1 资料与方法 1.1 研究对象本研究为回顾性研究,选取2020年1月1日至2024年12月31日南京医科大学附属儿童医院PICU收治的AHRF接受HFNC治疗的患者为研究对象。病例纳入标准:(1)符合呼吸衰竭诊断标准P/F≤ 300 mmHg(1 mmHg=0.133 kPa);(2)病程中使用HFNC治疗的患儿。排除标准:(1)入PICU后24 h内死亡;(2)需要立即气管插管或无插管程序;(3)因诊断或治疗程序(电子支气管镜检查、手术)而选择插管;(4)在HFNC不耐受时接受了非HFNC其他方式无创通气。分组:(1)治疗成功组:经HFNC治疗后病情好转,降级为鼻导管吸氧并转出PICU或好转出院的患儿;(2)治疗失败组:在治疗过程中,出现病情进展,升级为气管插管或死亡的患儿。本研究经南京医科大学附属儿童医院伦理委员会批准(批件号20204024-1),本研究为回顾性分析,免除签署知情同意书。
1.2 方法通过电子病历系统检索出应用HFNC治疗的患儿资料,回顾性分析。收集纳入样本的人口学和临床特征,包括性别,年龄,体重,小儿危重病例评分(pediatric clinical illness score,PCIS),血乳酸水平(lactate, Lac);收集PICU滞留时间,入院时、入院第2天、HFNC使用前、使用12 h内及停用HFNC前的RR、HR、SpO2、FiO2、动脉pH值、PaO2、PaCO2,并计算相应S/F、P/F、ROX指数、ROP指数、ROXH指数、ROPH指数。其中:ROX指数= (SpO2/FiO2)/RR;ROP指数= (PaO2/FiO2)/RR;ROXH指数= ROX×100/RR;ROPH指数= ROP×100/RR。
1.3 统计学方法采用SPSS 22.0统计学软件进行数据分析。正态分布的计量资料以均数±标准差(x±s)表示,组间比较采用独立样本t检验;非正态分布数据用中位数(四分位数间距)即M(Q1,Q3)描述,组间差异采用Mann-Whitney U检验(z值表示);计数资料采用率(%)表示,采用χ2检验进行组间比较。多因素分析采用二元Logistic回归分析。ROC曲线使用R studio 12.0软件进行分析和数据处理,计算每个参数的特异度、敏感度和约登指数。以P < 0.05为差异有统计学意义。
2 结果 2.1 患儿入院临床指标和出院转归组间差异比较最终纳入样本130例,其中HFNC治疗成功99例,占76.15%;HFNC治疗失败31例,占23.84%。2组患者的年龄、性别、体质量及入院生理指标、实验室检查指标均差异无统计学意义(P<0.05)。失败组的入院动脉血pH值中位数为7.40,而成功组为7.43,差异有统计学意义,PaCO2则显著高于成功组。在治疗转归方面,失败组的PICU滞留时间为21d,约为成功组的1.8倍(P < 0.01)。结果见表 1。
| 指标 | 总体(n = 130) | 成功组(n = 99) | 失败组(n = 31) | 检验值 | P值 |
| 男(n, %) | 71 (54.62) | 53 (53.54) | 18 (58.06) | 0.20 | 0.658 |
| 月龄(m) | 49.0 (22.6, 101.8) | 50.0 (23.0, 100.5) | 48.0 (21.5, 107.5) | -0.71 | 0.479 |
| 体质量(kg) | 15.3 (11.4, 25.9) | 15.0 (11.5, 25.0) | 19.0(10.9, 26.9) | -0.51 | 0.609 |
| 入院时生理指标 | |||||
| HR(次/min) | 139.24 ± 28.29 | 140.79 ± 27.50 | 134.29 ± 30.60 | 1.12 | 0.266 |
| RR(次/min) | 36 (28, 45) | 37 (28, 44) | 33 (27, 47) | -0.51 | 0.613 |
| SBP (mmHg) | 111(105, 121) | 111 (105, 120) | 112 (104, 122) | -0.05 | 0.959 |
| PCIS评分 | 92 (88, 96) | 92 (87, 96) | 96 (89, 96) | -1.23 | 0.220 |
| 入院时实验室检查指标 | |||||
| Na (mmol/L) | 145.81 ± 111.35 | 148.97 ± 127.57 | 135.72 ± 3.34 | 0.58 | 0.565 |
| K (mmol/L) | 4.20 (3.78, 4.54) | 4.22 (3.79, 4.56) | 4.00 (3.65, 4.38) | -1.16 | 0.247 |
| CCr (μmol/L) | 25.0 (20.0, 32.0) | 25.0 (21.0, 31.8) | 25.0 (19.0, 39.2) | -0.41 | 0.684 |
| BUN (mmol/L) | 3.44 (2.42, 4.40) | 3.50 (2.59, 4.40) | 3.00 (2.19, 4.20) | -0.92 | 0.356 |
| Hb (g/L) | 120(107, 131) | 121 (110, 132) | 118.0 (96, 131) | -0.95 | 0.340 |
| 入院时血气分析 | |||||
| 动脉血pH | 7.43 (7.38, 7.47) | 7.43 (7.39, 7.47) | 7.40 (7.37, 7.44) | -2.32 | 0.021 |
| PaO2 (mmHg) | 68.6(57.4, 84.2) | 68.7(57, 80.4) | 68.4(59.7, 92.9) | 6.70 | 0.367 |
| PaCO2(mmHg) | 34.7(31.3, 39.7) | 34.1(30.6, 38.4) | 37.2(33.3, 43.2) | 7.30 | 0.025 |
| Lac(mmol/L) | 1.125(0.90, 1.49) | 1.30 (0.99, 1.77) | 0.94 (0.80, 1.07) | -0.51 | 0.613 |
| 临床转归 | |||||
| PICU滞留时间(d) | 13 (9, 19) | 12 (9, 16) | 21 (14, 27) | -3.99 | <0.001 |
| 临床结局/好转(n, %) | 121 (93.08) | 94 (94.95) | 27 (87.10) | 1.20 | 0.272 |
| 注:SBP:收缩压;PCIS评分:小儿病情危重程度评分;CCr:血肌酐;BUN:尿素氮;Hb:血红蛋白;Lac:乳酸。a正态分布的计量资料,组间比较采用独立样本t检验;非正态分布数据组间差异用Mann-Whitney U检验(z值表示);计数资料比较采用χ2检验;P<0.05认为差异有统计学意义。 | |||||
在HFNC治疗前呼吸相关生理参数的组间比较结果中,仅失败组的PaCO2高于成功组(P=0.055),两组的pH、SpO2、PaO2、HR、RR和SpO2均差异无统计学意义;治疗后(12 h内)的HR、PaO2、SpO2差异有统计学意义,见图 1。两组治疗过程中ROX相关指数的组间对比,成功组的S/F值、P/F值,ROX、ROP、ROXH和ROPH指数均显著性优于失败组,见表 2。
|
| 图 1 HFNC治疗成功组和治疗失败组的呼吸相关生理参数比较 Fig 1 Comparison of respiratory-related physiological parameters between the hfnc treatment success group and the failure group |
|
|
| 指标 | 成功组 | 失败组 | Z值 | P值 |
| Administration | ||||
| S/F值 | 334.48 (324.14, 337.93) | 329.31 (302.59, 337.93) | -0.75 | 0.453 |
| P/F值 | 235.17 (196.40, 264.57) | 225.34 (188.04, 284.38) | -0.05 | 0.962 |
| ROX指数 | 8.51 (7.13, 11.33) | 8.44 (6.24, 11.68) | -0.39 | 0.698 |
| ROP指数 | 6.51 (4.77, 8.16) | 6.19 (4.38, 8.24) | -0.02 | 0.987 |
| ROXH指数 | 6.29 (4.98, 8.99) | 6.01 (3.92, 9.70) | -0.22 | 0.825 |
| ROPH指数 | 4.53 (3.42, 7.01) | 4.13 (3.15, 7.00) | -0.14 | 0.892 |
| HFNC 0 h | ||||
| S/F值 | 327.59 (262.34, 337.93) | 313.51 (250.00, 333.62) | -1.12 | 0.265 |
| P/F值 | 212.87 (173.68, 255.33) | 216.78 (184.91, 249.30) | -0.17 | 0.867 |
| ROX指数 | 8.15 (6.84, 10.57) | 8.27 (6.55, 11.48) | -0.08 | 0.935 |
| ROP指数 | 6.06 (4.23, 7.71) | 6.23 (4.34, 8.70) | -0.55 | 0.585 |
| ROXH指数 | 6.23 (4.74, 8.14) | 6.47 (4.65, 9.56) | -0.37 | 0.710 |
| ROPH指数 | 4.37 (3.27, 6.31) | 5.04 (3.22, 7.11) | -0.69 | 0.490 |
| HFNC 12 h | ||||
| S/F值 | 200.00 (194.00, 250.00) | 192.00 (153.75, 228.42) | -2.75 | 0.006 |
| P/F值 | 221.08 (189.05, 264.22) | 160.33 (125.42, 233.00) | -4.05 | <0.001 |
| ROX指数 | 8.00 (6.10, 9.05) | 5.88 (4.69, 7.80) | -3.08 | 0.002 |
| ROP指数 | 8.10 (6.43, 10.19) | 5.00 (3.49, 7.79) | -3.99 | <0.001 |
| ROXH指数 | 6.91 (5.67, 8.59) | 4.89 (3.23, 6.22) | -3.71 | <0.001 |
| ROPH指数 | 7.08 (5.42, 10.40) | 3.99 (2.81, 5.56) | -4.52 | <0.001 |
| 下HFNC前 | ||||
| S/F值 | 246.25 (200.00, 253.95) | 187.85 (160.00, 223.31) | -4.28 | <0.001 |
| P/F值 | 269.15 (214.83, 332.70) | 162.75 (129.78, 205.00) | -5.51 | <0.001 |
| ROX指数 | 9.18 (7.60, 12.50) | 5.93 (4.69, 8.17) | -4.58 | <0.001 |
| ROP指数 | 10.37 (8.04, 14.64) | 5.51 (3.48, 8.50) | -5.02 | <0.001 |
| ROXH指数 | 9.04 (6.64, 13.18) | 4.77 (3.23, 7.73) | -4.83 | <0.001 |
| ROPH指数 | 10.08 (6.92, 15.61) | 3.92 (2.83, 6.58) | -5.27 | <0.001 |
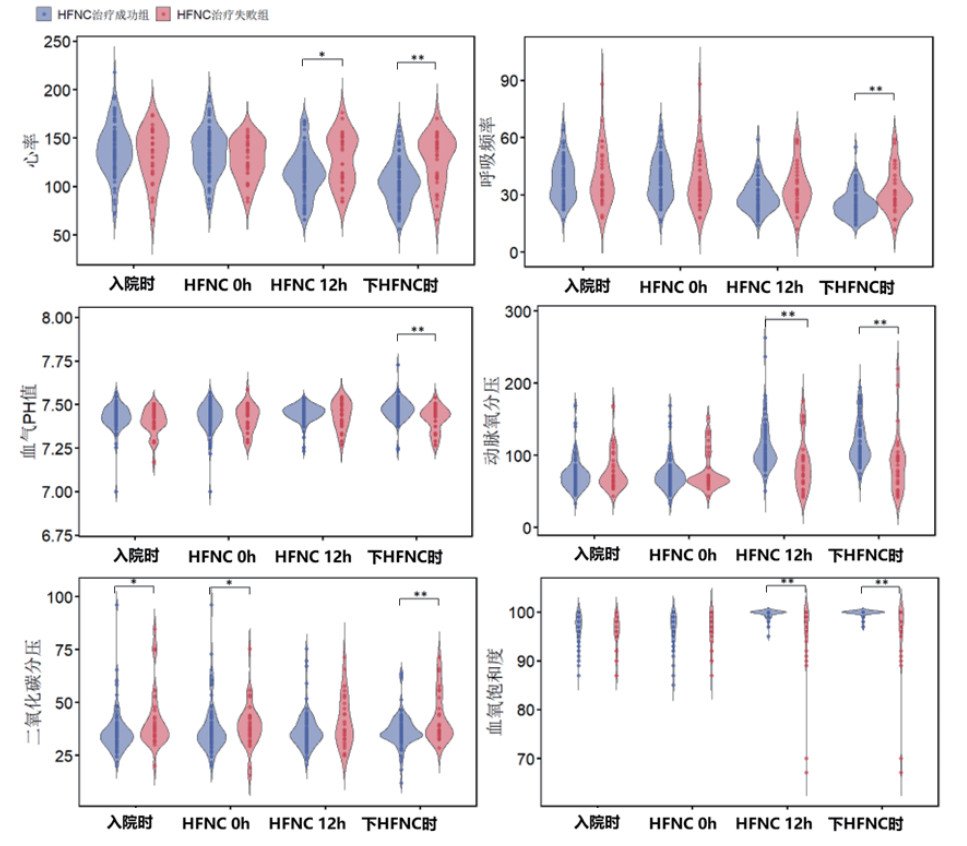
HFNC治疗过程中ROX相关指数前后对比情况如图 2所示,失败组在HFNC治疗后(12 h内)的S/F值、P/F值、ROX和ROXH指数均显示显著性进展(P < 0.05),而ROP和ROPH指数提示未有显著改善;成功组在HFNC治疗后ROP和ROPH指数则呈现显著性升高(P < 0.01)。
|
| 图 2 HFNC治疗成功组和治疗失败组的ROX指数及各改良指数随时间变化趋势 Fig 2 Trends over time in the rox index and modified indices between the hfnc treatment success group and the failure group |
|
|
单因素Logistic回归分析发现,HFNC治疗后(12 h内)的心率、呼吸频率、氧分压、吸入氧体积分数、S/F值、P/F值、ROX、ROP、ROXH和ROPH指数均与治疗失败显著相关(P < 0.05)。进一步选取以上参数进行多因素Logistics回归分析,结果提示HFNC治疗后(12 h内)的FiO2和ROPH指数是HFNC治疗失败的独立影响因素。见表 3。
| 指标 | 单因素分析结果 | 多因素分析结果 | |||
| OR(CI) | P值 | OR(CI) | P值 | ||
| 年龄 | 1.00 (0.99 ~ 1.01) | 0.933 | |||
| 体重 | 0.99 (0.96 ~ 1.02) | 0.492 | |||
| 入院PCIS评分 | 1.00 (0.94 ~ 1.06) | 0.974 | |||
| BUN | 0.94 (0.75 ~ 1.17) | 0.560 | |||
| Hb | 1.00 (0.98 ~ 1.02) | 0.761 | |||
| HR- HFNC前 | 0.99 (0.97 ~ 1.00) | 0.142 | |||
| RR- HFNC前 | 1.00 (0.97 ~ 1.03) | 0.925 | |||
| PH-HFNC前 | 0.39 (0.00 ~ 59.66) | 0.714 | |||
| PaO2-HFNC前 | 1.01 (0.99 ~ 1.02) | 0.438 | |||
| PaCO2-HFNC前 | 1.01 (0.98 ~ 1.05) | 0.453 | |||
| FiO2-HFNC前 | 1.02 (0.97 ~ 1.06) | 0.506 | |||
| SpO2-HFNC前 | 0.94 (0.82 ~ 1.06) | 0.310 | |||
| S/F值-HFNC前 | 1.00 (0.99 ~ 1.00) | 0.534 | |||
| P/F值-HFNC前 | 1.00 (1.00 ~ 1.01) | 0.554 | |||
| ROX- HFNC前 | 1.03 (0.92 ~ 1.16) | 0.585 | |||
| ROP- HFNC前 | 1.06 (0.95 ~ 1.20) | 0.298 | |||
| ROXH- HFNC前 | 1.07 (0.95 ~ 1.20) | 0.264 | |||
| ROPH- HFNC前 | 1.09 (0.96 ~ 1.23) | 0.189 | |||
| HR- HFNC12 h | 1.02 (1.01 ~ 1.04) | 0.007 | 1.05 (0.99 ~ 1.11) | 0.123 | |
| RR- HFNC12 h | 1.05 (1.01 ~ 1.10) | 0.025 | 1.02 (0.89 ~ 1.17) | 0.772 | |
| PH- HFNC12 h | 0.10 (0.00 ~ 90.09) | 0.505 | |||
| PaO2- HFNC12 h | 0.97 (0.95 ~ 0.99) | 0.002 | 0.99 (0.92 ~ 1.06) | 0.801 | |
| PaCO2- HFNC12 h | 1.04 (1.00 ~ 1.08) | 0.065 | |||
| FiO2- HFNC12 h | 1.05 (1.01 ~ 1.09) | 0.023 | 1.11 (0.91 ~ 1.34) | 0.305 | |
| SpO2-HFNC12 h | 0.49 (0.35 ~ 0.70) | <.001 | 0.48 (0.30 ~ 0.78) | 0.003 | |
| S/F值-HFNC12 h | 0.99 (0.98 ~ 0.99) | 0.021 | 1.01 (0.96 ~ 1.06) | 0.782 | |
| P/F值-HFNC12 h | 0.99 (0.98 ~ 0.99) | 0.002 | 1.01 (0.98 ~ 1.04) | 0.545 | |
| ROX- HFNC12 h | 0.81 (0.67 ~ 0.98) | 0.026 | 1.06 (0.12 ~ 9.17) | 0.957 | |
| ROP- HFNC12 h | 0.78 (0.66 ~ 0.92) | 0.003 | 0.71 (0.17 ~ 2.91) | 0.633 | |
| ROXH- HFNC12 h | 0.78 (0.65 ~ 0.94) | 0.008 | 1.33 (0.15 ~ 11.38) | 0.796 | |
| ROPH- HFNC12 h | 0.77 (0.66 ~ 0.91) | 0.002 | 1.17 (0.32 ~ 4.31) | 0.049 | |
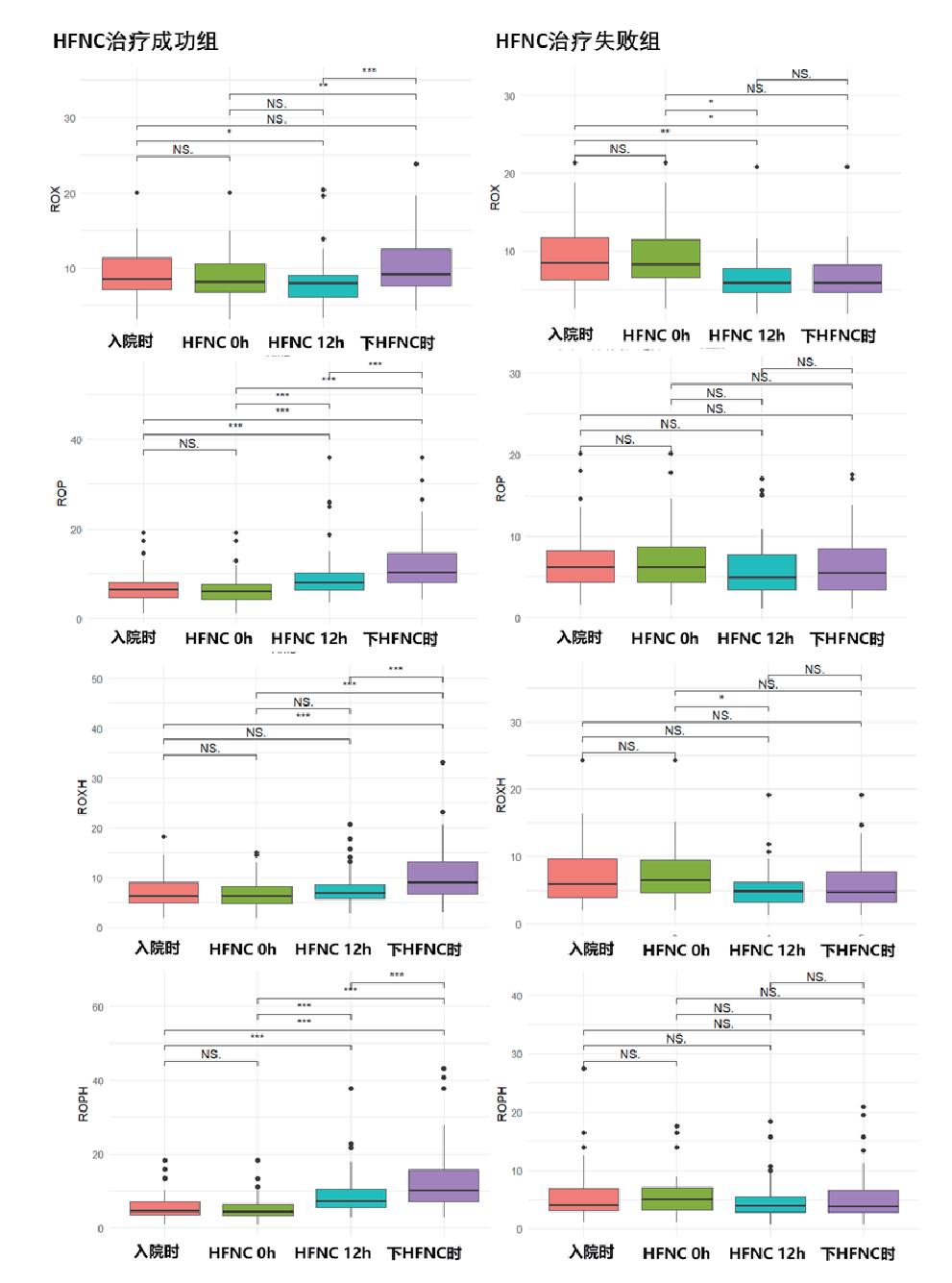
以HFNC治疗成功为阳性观察组,分别以入院时、HFNC前和HFNC治疗12 h内的S/F值、P/F值、ROX指数、ROP指数、ROXH指数和ROPH指数,以及各预测参数的在治疗前后的差值和差值比纳入ROC曲线分析。结果显示,HFNC治疗后的P/F值、ROP、ROXH和ROPH指数,P/F值、ROP、ROXH和ROPH指数在治疗前后差值和差值比的AUC均大于0.7,具有预测HFNC治疗成功的评估价值(图 3);其中ROPH差值比的AUC最高,为0.836(图 3),最佳截断值为0.053,敏感度0.953,特异度为0.7。
|
| 图 3 不同指数预测HFNC治疗失败的ROC曲线图 Fig 3 ROC curves of different indices for predicting the failure of hfnc therapy |
|
|
急性低氧性呼吸衰竭是儿童重症监护病房的常见呼吸系统疾病[12],具有较高的病死率。近年来,越来越多的研究证实HFNC在急性呼吸衰竭[13],尤其是Ⅰ型呼吸衰竭患者治疗中的疗效[14-15]。本研究共纳入患儿130例,其中失败组31例,HFNC治疗失败率为23.8%,略低于前期成人研究数据[16-17]。除血气pH值和二氧化碳分压外,两组在年龄、呼吸频率、心率、动脉氧分压、PCIS评分等入院指标间均差异无统计学意义。
HFNC可以维持相对恒定的氧体积分数和较高的气体流量,而其中高流量气体可在气道内形成一定的呼气末正压,更有效改善氧合、降低呼吸频率、改善呼吸窘迫症状;但同时也可能掩盖呼吸窘迫情况,延误有创呼吸支持的最佳治疗时机并导致机械通气时间延长、病死率升高等不良后果。在本研究中,HFNC失败组的PICU滞留时间显著高于成功组(病死率也略高于成功组但没差异有统计学意义),基本与既往研究一致[16]。因此,如何评估重症呼吸衰竭患儿的高流量氧疗疗效,如何找到床旁可及的评估参数用于需要插管患儿的尽早识别具有重要临床意义。
既往研究显示,SpO2、PaO2、FiO2、RR等参数是考虑HFNC转为有创呼吸治疗的重要参考指标;在成人呼吸衰竭患者的HFNC治疗临床研究中,ROX及其改良指数被证实可用于预测多种原因导致的呼吸衰竭患者的预后和识别需要插管患者[7, 16, 18-19]。对治疗前后各参数进行对比可见,HFNC治疗失败组的患儿ROX指数呈进行性进展,而成功组患儿的ROP和ROPH指数均有明显改善;单因素和多因素Logistic回归分析,治疗后的SpO2和ROPH指数为气管插管的独立影响因素。本研究结果也证实改良ROX指数对儿童呼吸衰竭患者的HFNC治疗的评估及预测具有一定临床意义。
本研究基于不同时间点的S/F值,P/F值,ROX指数、ROP指数、ROXH指数和ROPH指数在HFNC治疗前后变化差值和差值比,采用ROC曲线评估对HFNC治疗成功的预测效能。结果显示,HFNC治疗后的P/F值、ROP、ROXH和ROPH指数及动态变化率显示出对呼吸衰竭患儿HFNC治疗失败较好的预测效力。本研究提示,P/F值较S/F值对呼吸衰竭患儿HFNC治疗失败的预测效力能高,ROX、ROP和ROPH指数显示较S/F值和P/值更好的预测能力。这与前期成人急性呼吸衰竭患者预后的研究结果类似[20],动脉氧分压较血氧饱和度更能反应患儿的实际氧合情况及微小变化,对于HFNC治疗的急性呼吸衰竭患儿,定期监测动脉氧分压水平是必要的。此外,由于是真实世界研究,本研究中有相当比例患儿在治疗过程中的SpO2高于97%,而当SpO2高于97%时,处于氧合血红蛋白解离曲线的平坦部分,PaO2的变化并不会显著影响SpO2,故此时S/F值不能很好的反映患儿气体交换水平[1]。在改良的ROX相关指标中,ROPH指数的治疗前后差值比的预测效能最高,一方面这提示对于儿童患者的心率变化范围较成人更广,心率应作为是否进行气管插管的重要评估指标;另一方面也表明,12 h内ROX相关指数的动态变化情况更优于单一时间点的预测能力,对指数动态变化进行评估有利于早期识别需要插管的急性呼吸衰竭儿童。
本研究存在一定局限性,首先数据样本量较小,且来源为单中心;此外为回顾性研究,未能选取多个时间点进行分析,且治疗后12 h内各指标由于监测时间差异存在一定程度的偏倚。研究结果还有待更多前瞻性、多中心、大样本的临床研究来验证。
利益冲突 所有作者声明无利益冲突
作者贡献声明 刘瑶:文章撰写、研究设计、数据分析;赵劭懂、范铭兴:参与文章部分设计;经乐:数据采集;缪红军:研究质量、风险控制,指导论文撰写
| [1] | Emeriaud G, López-Fernández YM, Iyer NP, et al. Executive summary of the second international guidelines for the diagnosis and management of pediatric acute respiratory distress syndrome (PALICC-2)[J]. Pediatr Crit Care Med, 2023, 24(2): 143-168. DOI:10.1097/PCC.0000000000003147 |
| [2] | Khemani RG, Smith L, Lopez-Fernandez YM, et al. Paediatric acute respiratory distress syndrome incidence and epidemiology (PARDIE): an international, observational study[J]. Lancet Respir Med, 2019, 7(2): 115-128. DOI:10.1016/S2213-2600(18)30344-8 |
| [3] | Ricard JD, Roca O, Lemiale V, et al. Use of nasal high flow oxygen during acute respiratory failure[J]. Intensive Care Med, 2020, 46(12): 2238-2247. DOI:10.1007/s00134-020-06228-7 |
| [4] | 俞隼, 叶宏伟, 温顺, 等. 高流量氧疗在中度急性呼吸衰竭患者中的应用价值[J]. 中华急诊医学杂志, 2022, 31(9): 1236-1242. DOI:10.3760/cma.j.issn.1671-0282.2022.09.014 |
| [5] | Niles DE, Duval-Arnould J, Skellett S, et al. Characterization of pediatric in-hospital cardiopulmonary resuscitation quality metrics across an international resuscitation collaborative[J]. Pediatr Crit Care Med, 2018, 19(5): 421-432. DOI:10.1097/PCC.0000000000001520 |
| [6] | ten Brink F, Duke T, Evans J. High-flow nasal prong oxygen therapy or nasopharyngeal continuous positive airway pressure for children with moderate-to-severe respiratory distress?[J]. Pediatr Crit Care Med, 2013, 14(7): e326-e331. DOI:10.1097/PCC.0b013e31828a894d |
| [7] | Roca O, Messika J, Caralt B, et al. Predicting success of high-flow nasal Cannula in pneumonia patients with hypoxemic respiratory failure: The utility of the ROX index[J]. J Crit Care, 2016, 35: 200-205. DOI:10.1016/j.jcrc.2016.05.022 |
| [8] | Ruangsomboon O, Jirathanavichai S, Phanprasert N, et al. Ratio of oxygen saturation to inspired oxygen, ROX index, modified ROX index to predict high flow Cannula success in COVID-19 patients: multicenter validation study[J]. West J Emerg Med, 2023, 24(3): 511-521. DOI:10.5811/westjem.58311 |
| [9] | 笪伟, 何媛媛, 王晓波, 徐爱晖, 等. ROX指数对新型冠状病毒肺炎患者经鼻高流量湿化氧疗疗效的评估价值[J]. 中华急诊医学杂志, 2021, 30(5): 588-592. DOI:10.3760/cma.j.issn.1671-0282.2021.05.014 |
| [10] | Liu TT, Zhao QY, Du B. Effects of high-flow oxygen therapy on patients with hypoxemia after extubation and predictors of reintubation: a retrospective study based on the MIMIC-Ⅳ database[J]. BMC Pulm Med, 2021, 21(1): 160. DOI:10.1186/s12890-021-01526-2 |
| [11] | Zhen JH, Yan J, Cao BB, et al. The value of ROX index in predicting the outcome of high flow nasal Cannula: a systematic review and meta-analysis[J]. Respir Res, 2022, 23(1): 33. DOI:10.1186/s12931-022-01951-9 |
| [12] | Rambaud-Althaus C, Althaus F, Genton B, et al. Clinical features for diagnosis of pneumonia in children younger than 5 years: a systematic review and meta-analysis[J]. Lancet Infect Dis, 2015, 15(4): 439-450. DOI:10.1016/S1473-3099(15)70017-4 |
| [13] | Franklin D, Babl FE, George S, et al. Effect of early high-flow nasal oxygen vs standard oxygen therapy on length of hospital stay in hospitalized children with acute hypoxemic respiratory failure: the PARIS-2 randomized clinical trial[J]. JAMA, 2023, 329(3): 224-234. DOI:10.1001/jama.2022.21805 |
| [14] | Oczkowski S, Ergan B, Bos L, et al. ERS clinical practice guidelines: high-flow nasal Cannula in acute respiratory failure[J]. Eur Respir J, 2022, 59(4): 2101574. DOI:10.1183/13993003.01574-2021 |
| [15] | 宋建奇, 房颖, 吕维, 等. ROX指数在经鼻高流量湿化氧疗治疗Ⅰ型呼吸衰竭中的应用价值[J]. 新乡医学院学报, 2021, 38(7): 671-675. DOI:10.7683/xxyxyxb.2021.07.015 |
| [16] | Roca O, Caralt B, Messika J, et al. An index combining respiratory rate and oxygenation to predict outcome of nasal high-flow therapy[J]. Am J Respir Crit Care Med, 2019, 199(11): 1368-1376. DOI:10.1164/rccm.201803-0589OC |
| [17] | de Carvalho VCP, da Silva Guimarães BL, Fujihara MTF, et al. Daily ROX index can predict transitioning to mechanical ventilation within the next 24 h in COVID-19 patients on HFNC[J]. Am J Emerg Med, 2023, 73: 160-165. DOI:10.1016/j.ajem.2023.08.045 |
| [18] | Chen DY, Heunks L, Pan C, et al. A novel index to predict the failure of high-flow nasal Cannula in patients with acute hypoxemic respiratory failure: a pilot study[J]. Am J Respir Crit Care Med, 2022, 206(7): 910-913. DOI:10.1164/rccm.202203-0561LE |
| [19] | Yau CE, Lee DYX, Vasudevan A, et al. Performance of the ROX index in predicting high flow nasal Cannula failure in COVID-19 patients: a systematic review and meta-analysis[J]. Crit Care, 2023, 27(1): 320. DOI:10.1186/s13054-023-04567-7 |
| [20] | Rice TW, Wheeler AP, Bernard GR, et al. Comparison of the SpO2/FIO2 ratio and the PaO2/FIO2 ratio in patients with acute lung injury or ARDS[J]. Chest, 2007, 132(2): 410-417. DOI:10.1378/chest.07-0617 |
 2025, Vol. 34
2025, Vol. 34