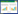2. 浙江大学医学院附属第一医院结直肠外科,杭州 310003
肝移植使患者血液处于高凝状态,可导致早期或晚期血栓发生[1-2]。免疫抑制治疗、恶性肿瘤、肝癌复发、乙型或丙型肝炎、肾功能不全和糖尿病等均会增加患者深静脉血栓形成的风险[2]。肝移植后静脉血栓的发生率低于动脉血栓[3],肠系膜静脉血栓少见。肠系膜静脉血栓发病率低但病死率高,临床早期表现不特异,且治疗方式不统一,易导致诊断及治疗延迟[4-5]。2024年8月本院对1例因肠系膜血栓致全肠段缺血肝移植状态的患者行小肠移植,本研究已得到浙江大学医学院附属第一医院临床研究伦理委员会审批[编号: 浙大一院伦审2025研第0150号-快],并获得患者的知情同意。现报道如下。
1 病历资料 1.1 一般资料患者男性,58岁,因“反复腹痛9个月,加重半年余”于2024年8月28日急诊收入本院。患者23年底无明显诱因出现腹痛、腹胀、腹泻伴恶心呕吐,至A院就诊,予抑酸补液对症治疗,出院后再发。2024年1月4日至B院就诊,CT示:肠系膜上静脉栓塞,门静脉海绵样变,予抗凝对症治疗无好转。后碾转多家医院治疗仍未改善,患者现为求进一步诊治,转至本院就诊,急诊拟“腹痛”收治入院。患者1997年确诊乙肝,服用恩替卡韦抗病毒治疗。2007年确诊病毒性肝硬化,同年行脾切除术。2017年1月和2020年10月分别因早期肝癌及首次移植后胆管狭窄致胆汁淤积行两次肝移植手术,现服用他克莫司1 mg 2次/d。
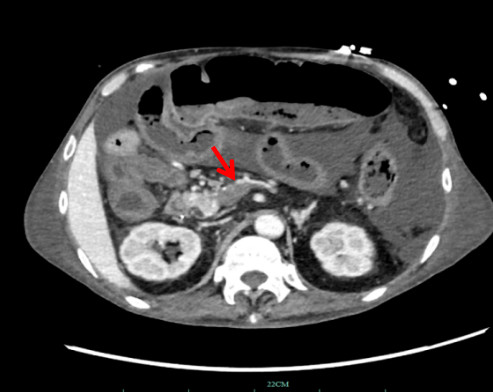
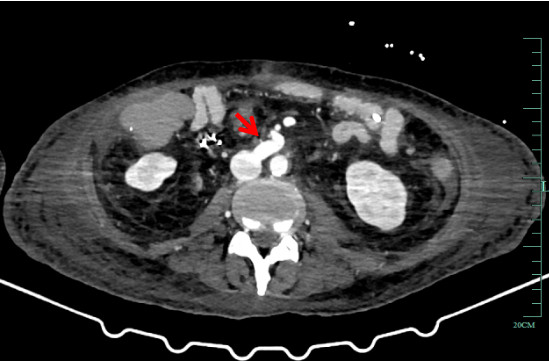
1.2 辅助检查患者神志清,精神软,禁食,睡眠差,发病来体重下降20 kg,体温36.7℃,脉搏67次/min,呼吸16次/min,血压89/56 mmHg (1 mmHg=0.133 kPa)。肺部CT(HR)平扫:两肺散在渗出,两侧胸腔积液伴两肺部分萎陷;腹膜及腹水(彩超):腹腔积液。超声心动图示:左房增大、心律不齐。双下肢静脉彩色多普勒超声:双下肢深静脉血流通畅。肠系膜动静脉CTA:肠系膜上静脉显示欠清,其属支血栓形成考虑(图 1)。系膜网膜模糊浑浊,腹盆腔积液,胃肠壁稍水肿。腹膜后、肠系膜区多发淋巴结稍大,腹盆壁皮下水肿(图 2)。
|
| 图 1 患者入院时肠系膜CTA |
|
|
|
| 图 2 患者入院时系膜网膜模糊浑浊、盆腔积液 |
|
|
白细胞计数43.57×109/L、中性粒细胞96.1 %、血红蛋白83 g/L、超敏C反应蛋白212.12 mg/L、B型尿纳肽(前体)定量2 133 pg/mL、总蛋白49.3 g/L、白蛋白26.6 g/L、钠161 mmol/L、氯128 mmol/L、D-二聚体10 315 μg/L FEU。入院后治疗:超声引导下行急诊盆腔、腹腔穿刺引流。行抗感染、护胃、化痰、止痛、补充蛋白等对症治疗,利尿限钠维持电解质平衡,动态监测血气、电解质等指标。经结直肠外科、肝胆外科、心内科和麻醉科等专家MDT后拟9月10日行异体小肠移植。
1.3 诊疗经过首次异体小肠移植:腹腔广泛黏连,近端空肠及末端回肠各约5 cm肠管血供尚可,余小肠呈缺血样改变,小肠系膜水肿肥厚,肠壁局部散在多发穿孔灶,被覆脓苔;肝脏呈淤胆样改变;门静脉扩张迂曲,肝动脉搏动良好,胆肠吻合口肠管段呈缺血样改变。血管吻合:切开患者腹主动脉前方组织,游离髂血管分叉处以上长约5 cm腹主动脉,进一步游离第一肝门处门静脉。先吻合动脉:将移植肠系膜动脉与患者腹主动脉行端侧连续缝合;动脉吻合完成之后部分阻断第一肝门处门静脉血流,在其前壁开一约10 mm大小开口,移植肠肠系膜静脉行血管架桥,将架桥静脉与门静脉连续缝合。消化道重建:移植肠残端约5 cm处与胆管行端侧连续缝合吻合,穿横结肠与空肠起始部行侧侧吻合,将移植肠远端(回盲部)经右下腹壁造口。术中放置空肠营养管,于胃前壁行胃造瘘经左上腹引出,术中移植肠热缺血30 s,冷缺血约2 h。术后转入ICU。
首次移植后肠系膜血栓形成及处理:9月12日移植肠造瘘口淤血,引流管共约5 000 mL淡血性液体,血红蛋白48 g/L。床边B超监测肠系膜血管及肝脏血流:移植肝血流通畅,肠壁水肿增厚,蠕动差。肝胆胰肿瘤及血管CTA示腹腔积气,腹膜炎;移植肠壁水肿增厚,强化程度极低。肠系膜上静脉淤曲局部血栓形成,存在回流障碍,肠道瘀血水肿风险,遂决定行剖腹探查。探查腹腔见:全小肠呈淤血样改变,充血水肿,颜色暗红。分别用尿激酶、肝素钠等药物经移植肠段动静脉血管灌注,将移植肠肠系膜动静脉分别吻合于腹主动脉和下腔静脉。再灌注后移植肠血供恢复,肠管蠕动。移植肠远端约80 cm血供仍差,予切除,远端肠管断端拉出造口。术中灌注溶栓且引流血液血性暂不抗凝。术后6 h引流出3 100 mL液体,血红蛋白进行性下降,凝血酶原时间20.9 s、D-二聚体856 μg/L FEU、活化部分凝血酶原时间120.5 s。床边B超示:肠管壁水肿、肠腔扩张、肠蠕动差。移植肠造口黏膜发黑、淤血,考虑活动性出血,9月13日再次剖腹探查并切除剩余移植肠段。
再次异体小肠移植:移植肠段切除后,剩余肠段约5 cm,小肠移植指征明确,9月18日再次行异体小肠移植。此次移植将移植肠系膜动脉与患者腹主动脉行端侧连续缝合;移植肠系膜静脉行血管架桥,将架桥静脉与下腔静脉连续缝合。将移植肠与胆管行端侧吻合,移植肠与十二指肠升部行端侧吻合进行肠道重建,移植肠远端经原造口处拖出造口。术中移植肠热缺血30 s,冷缺血时间1.5 h。
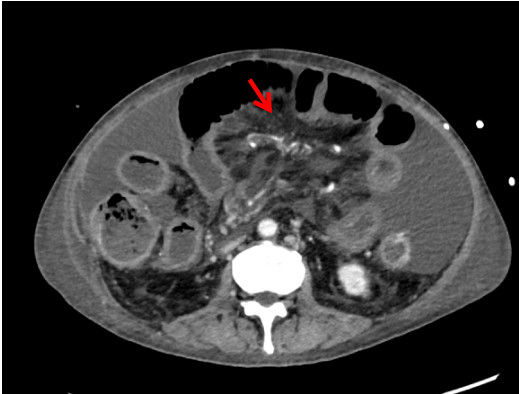
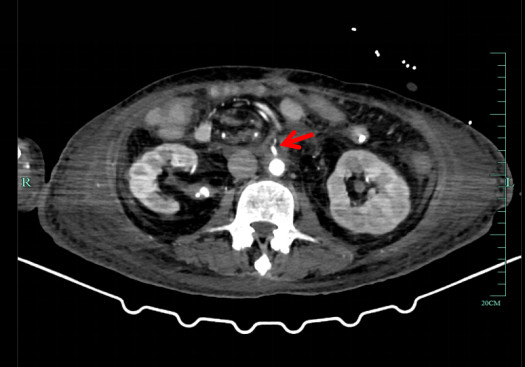
患者二次移植术后感染风险高,术后予美罗培南1 g /8 h静滴、更昔洛韦250 mg/12 h静滴、复方磺胺甲噁唑片0.48 g BIW鼻饲、万古霉素500 mg /8 h静滴、伏立康唑200 mg /12 h微泵维持和卡泊芬净50 mg /d(首次剂量70 mg)静滴抗感染。结合腹水、静脉血和引流液培养结果及药物浓度调整抗感染方案,结合患者感染指标逐步停用抗感染药物。他克莫司2 mg, 2次/d鼻饲抗排异,根据他克莫司药物浓度调整用量,第1个月为15~20 ng/mL,6个月内为10~15 ng/mL,之后为8~10 ng/mL[6]。第1天免疫球蛋白25 g, 1次/d静滴,继续使用3~5次至他克莫司达到治疗水平。甲泼尼龙降阶梯治疗,护肝护胃化痰肠外营养支持,每周两次肠镜观察移植肠功能,密切关注造口观察窗,监测排异情况。再次移植术后血红蛋白呈下降趋势,存在药物抗凝禁忌,制定非药物血栓防治措施。每日监测凝血功能,10月7日予那屈肝素钙注射液4 100单位QN皮下注射。床边B超动态监测肝脏、肠系膜及双下肢和双上肢血流早期识别血栓生成。地高辛片250μg, 1次/d口服控制房颤,减少血栓诱因[5]。术中采取减少小肠缺血时间等有效的干预措施预防吻合口血栓[7]。9月21日5%葡萄糖氯化钠溶液以15 mL/h鼻饲,9月23百普力以20 mL/h鼻饲,10月15日流质饮食,10月25日半流质饮食并转入结直肠外科病房。术后患者移植肠黏膜红润,移植肠血流通畅(图 3、图 4),肠蠕动可,床边肠镜及病理未见明显异常,11月11日患者病情稳定,顺利转入康复医院继续治疗,随访至3个月未发生免疫排异反应,移植肠功能正常。
|
| 图 3 患者二次移植后移植肠动脉 |
|
|
|
| 图 4 患者二次移植后移植肠静脉 |
|
|
急性肠系膜静脉血栓是指肠系膜静脉内血液凝结,导致静脉管腔阻塞,血液回流受阻,易诱发肠穿孔、肠坏死和麻痹性肠梗阻等严重并发症[8]。肠系膜静脉血栓发病隐匿、起病急、病变进展快,无特异性临床表现,主要症状为中腹部疼痛,无敏感和特异性生物标志物,易被误诊[8-9]。血栓的形成严重影响肝移植患者的生存率,但免疫抑制治疗、恶性肿瘤、肝癌复发、乙型或丙型病毒性肝炎和糖尿病都会增加肝移植患者静脉血栓形成的风险[2, 10]。因此,该患者的乙肝病史、房颤史及长期口服免疫抑制剂史均可能增加其血栓风险。肠系膜静脉血栓治疗取决于疾病的阶段,对于诊断早期未出现腹膜炎的患者,可采用抗凝治疗等非手术治疗,抗凝治疗效果不佳可开展剖腹探查手术[9]。早期诊断与治疗对于减缓肠系膜患者病死率和手术率至关重要。
家庭外肠外营养是肠功能衰竭的一线治疗,但其导致的静脉导管性感染、肝损伤及代谢问题也严重制约其疗效,小肠移植逐渐成为不可逆性肠功能衰竭的重要治疗选择[11-12]。本院结直肠外小肠移植中心1999年5月至2021年12月共行活体小肠移植40例,受者1、3、5年存活率分别为80%、72.7%和66.7%;移植肠存活率分别为72.4%、63.6%和60%[6, 13]。小肠移植技术复杂,移植手术重点包含术中血管吻合和消化道吻合重建,移植肠段动脉可与腹主动脉吻合,若有血管缺损、移植肠系膜肥厚或腹腔挛缩等问题,可进行自体或异体髂内动脉血管架桥延长,移植肠系膜静脉选择吻合在下腔静脉[14];消化道吻合重建为移植肠近端吻合,远端腹壁造口作观察窗进行术后肠镜活检[13]。术后血管吻合口血栓、腹腔出血、吻合口瘘、感染和排斥反应也会影响移植物和受者的存活率[12]。吻合口血栓罕见,却是术后早期最凶险的并发症之一,术后48 h是高风险期,须严密观察肠造口颜色、分泌量和肠动力状况,可借助多普勒超声检查或CT血管造影评估肠动力和肠血流变化[15]。若高度怀疑吻合口血栓,应急诊剖腹探查以挽救移植肠。
利益冲突 所有作者声明无利益冲突
作者贡献声明 刘艳:论文撰写;徐静:资料收集及整理;赵惠英 刘朝旭 许骁玮:研究设计、论文修改
| [1] | Roberts LN, Bernal W. Incidence of bleeding and thrombosis in patients with liver disease[J]. Semin Thromb Hemost, 2020, 46(6): 656-664. DOI:10.1055/s-0040-1714205 |
| [2] | Balaceanu A. Deep vein thrombosis during long-term surveillance of patients with liver transplantation[J]. Ir J Med Sci, 2019, 188(4): 1191-1193. DOI:10.1007/s11845-019-01998-6 |
| [3] | Srivastava S, Garg I. Thrombotic complications post liver transplantation: Etiology and management[J]. World J Crit Care Med, 2024, 13(4): 96074. DOI:10.5492/wjccm.v13.i4.96074 |
| [4] | 李韬. 急性肠系膜上静脉血栓形成患者不同治疗方式的预后分析[D]. 武汉华中科技大学, 2022. |
| [5] | 中国医师协会急诊医师分会, 解放军急救医学专业委员会, 中华医学会急诊医学分会, 等. 2020年中国急性肠系膜缺血诊断与治疗专家共识[J]. 中华急诊医学杂志, 2020, 29(10): 1273-1281. DOI:10.3760/cma.j.issn.1671-0282.2020.10.003 |
| [6] | Wu GS, Liu CX, Zhou XL, et al. Short-and long-term complications after living donor ileal resection[J]. Am J Transplant, 2022, 22(12): 3053-3060. DOI:10.1111/ajt.17193 |
| [7] | 张成东, 王莺, 卢芳燕. 32例胰腺癌根治手术联合自体小肠移植的护理配合[J]. 中华护理杂志, 2024, 59(16): 2009-2013. DOI:10.3761/j.issn.0254-1769.2024.16.013 |
| [8] | 胡汉, 李尔丽. 肺癌继发急性肠系膜静脉血栓形成患者的急救护理[J]. 中华急危重症护理杂志, 2023, 4(1): 40-42. DOI:10.3761/j.issn.2096-7446.2023.01.007 |
| [9] | Acosta S, Salim S. Management of acute mesenteric venous thrombosis: a systematic review of contemporary studies[J]. Scand J Surg, 2021, 110(2): 123-129. DOI:10.1177/1457496920969084 |
| [10] | 张磊. 静脉血栓形成病因概述[EB/OL]. https://www.uptodate.cn/contents/zh-Hans/overview-of-the-causes-of-venous-thrombosis,2025-01-02. |
| [11] | 李元新. 短肠综合征的外科治疗[J]. 中华炎性肠病杂志, 2022(1): 31-35. DOI:10.3760/cma.j.cn101480-20211116-00092 |
| [12] | 蔡小凤, 吴琳珊, 徐静, 等. 自体小肠移植后再次行异体小肠移植1例[J]. 中华急诊医学杂志, 2024(7): 1041-1043. DOI:10.3761/j.issn.2096-7446.2025.04.012 |
| [13] | 吴国生. 活体小肠移植的历史、现状与未来[J]. 中华器官移植杂志, 2024(4): 243-250. DOI:10.3760/cma.j.cn421203-20230921-00099 |
| [14] | Wu GS, Wu YL, Wang M, et al. Vascular reconstruction of segmental intestinal grafts using autologous internal iliac vessels[J]. Gastroenterol Rep (Oxf), 2021, 9(4): 350-356. DOI:10.1093/gastro/goab016 |
| [15] | 卢露, 卢芳燕, 姚彩萍, 等. 1例活体小肠移植术后并发血管吻合口血栓患儿的护理[J]. 中华护理杂志, 2023, 58(5): 605-608. DOI:10.3761/j.issn.0254-1769.2023.05.014 |
 2025, Vol. 34
2025, Vol. 34