2. 美国迈阿密大学米勒医学院戈登模拟教育创新中心,杭州 310016;
3. 浙江大学医学院附属邵逸夫医院医学模拟中心,杭州 310016
急诊住院医师规范化培训面临严峻挑战,突出表现为临床实践与教学需求的矛盾。由于急诊患者病情危重且医疗纠纷频发,导致带教教师过度保护,规培医师往往仅能被动观摩而缺乏实际操作机会[1]。虽然急诊环境本应是培养临床思维的理想场景,但为规避风险,多数规培医师只能以”影子跟学”方式参与诊疗[2]。这种保护性教学模式虽降低了纠纷风险,却造成规培医师核心急救技能不足,临床决策能力与岗位要求存在明显差距,最终形成”不敢教、不敢学”的恶性循环。
虚拟与实体教学模式的融合正推动医学教育革新,高仿真模拟教学已成为提升教育质量的重要工具[3-6]。斯坦福医学院通过危机资源管理清单与手册强化医师在高压情境下的决策与规范操作[7],而美国儿科麻醉协会与斯坦福大学工作组开发的动态辅助程序,为危机场景提供高效的实时决策支持,显著提升操作质量[8]。同时,增强现实(augmented reality, AR)技术在医学教育中的应用不断拓展,尤其在手术指导与教学互动中显著提高精准度与效率[9-16]。AR是”现实增强”(加法逻辑),通过虚拟信息叠加现实场景实现交互,用户始终感知真实环境;VR则是”虚拟替代”(减法逻辑),完全隔绝现实构建沉浸式虚拟空间。这种差异决定了AR在需要保持现实场景认知的教学中具有先天优势,但相比国际先进经验,国内在AR技术与医学教育的结合尚处起步阶段,教学模式与应用场景仍有较大优化空间。
基于此,本研究结合AR眼镜与智能辅助决策,开发基于AR的急诊模拟教学课程(augmented reality-simulation education of emergency department, AR-SEED),通过实时信息可视化与动态智能化决策支持,提升住院医师在急危重症情境下的临床思维能力、操作技能及团队协作水平。同时,通过优化模拟教学过程,为急诊医学教育的智能化转型提供创新视角,并为未来教学模式的实践应用提供参考。
1 资料与方法 1.1 研究对象所有带教教师均为本院具备3年以上规培带教资格的主治医师。纳入2024年1月5日至12月5日浙江大学医学院附属邵逸夫医院急诊科住院医师规范化培训学员48名(年龄22~26岁,学历本科),按随机数字表法分为对照组与观察组各24名。纳入标准:(1)急诊科、全科、内科及研究生规培医师;(2)培训时间 > 2个月;(3)签署知情同意书。排除标准:(1)培训期间退出者;(2)未完成基线考核者。
1.2 方法 1.2.1 课程设计浙江大学医学院附属邵逸夫医院急诊模拟教学课程以高危情景案例为核心,本次培训课程从案例库中选取创伤和急性脑卒中两类典型高危情景,融合高仿真模拟工具、标准化患者及智能化平台,构建沉浸式教学环境,重点培养学员的临床评估、决策、操作及团队协作能力。相应预学习内容见表 1,通过3 d结构化训练使学员掌握两类情景的核心知识与技能,为后续高仿真模拟奠定基础。
| 课前预习 | 急诊模拟教学前预学习任务安排 | |||
| 天数 | 自学内容 | 现场理论授课 | 临床技能带教 | 培训时长(h) |
| 第一天 | 急诊创伤救治流程视频 | 创伤患者管理指南、专家共识 | 胸腔闭式引流术、颈托的正确佩戴 | 3 |
| 第二天 | 急诊卒中救治流程视频 | 卒中诊治指南、专家共识 | 气道评估、卒中快速识别BE FAST | 3 |
| 第三天 | 床旁超声操作流程视频 | 床旁超声在急危重症临床应用的专家共识 | 急诊床边超声基础知识、E-FAST创伤超声重点评估 | 3 |
| 注:BE FAST为Balance, Eyes, Face, Arm, Speech, Time,是国际通用的脑卒中快速识别口诀;E-FAST为扩展创伤超声重点评估 | ||||
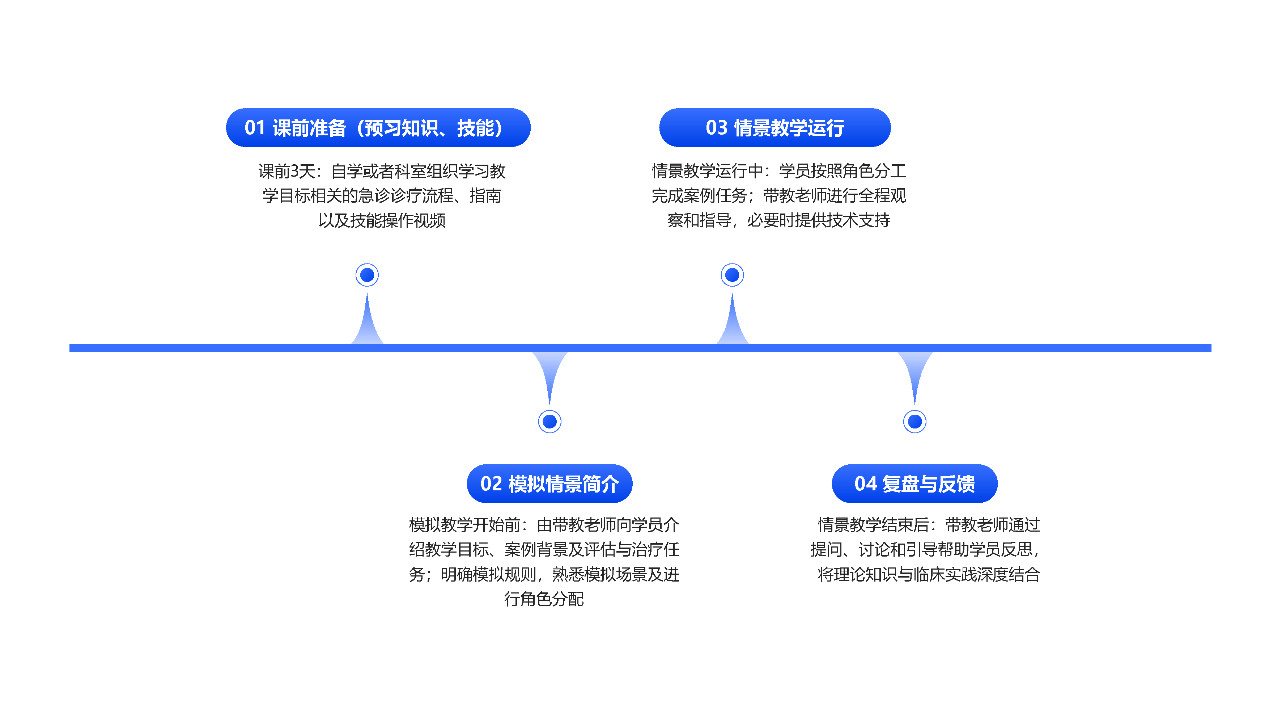
两组学员分别接受以下两种教学模式。对照组:采用传统模拟教学模式,分为课前准备、模拟情景简介、情景教学运行、复盘与反馈四个主要环节,实施流程图如图 1所示。
|
| 图 1 急诊模拟教学课程实施流程 |
|
|
(1) 课前准备:学员需在课前三天完成急诊诊疗流程和相关技能的预习任务,预学习任务安排见表 1;
(2) 模拟情景简介与情景教学运行:带教老师由副主任医师及以上职称的医师担任,均需接受专业的模拟教学师资培训,以掌握急诊模拟教学的关键技巧,确保教学过程标准化、统一化。学员根据分配的角色参与模拟情景,根据任务清单,完成创伤与急性脑卒中两个案例的模拟任务,案例概述见表 2。
| 情景案例 | 严重创伤患者急救 | 急性脑卒中患者急救 |
| 模拟工具 | 高仿真模拟人(挪度,Simman3G) | 标准化患者 |
| 病例描述 | 中年45岁男性患者在机动车交通事故后出现昏迷2 h,入院时伴有意识障碍 | 老年65岁女性突发右侧肢体麻木3 h |
| 教学平台 | 临床技能模拟中心 | 急诊科 |
| 评估治疗 | 创伤的初始评估和检查、完成床旁超声E-FAST、识别张力性气胸并放置胸腔闭式引流管、识别腹腔内出血、团队闭环沟通和医患沟通 | 识别和治疗低血糖、影像解读与会诊、是否启动静脉溶栓治疗、是否进行动脉取栓治疗、团队闭环沟通和医患沟通等 |
| 参与人员 | 48名急诊住院医师、6名急诊高年资师资 | |
| 核查表 | 急诊创伤技能评估表、急性卒中技能评估表 | |
| 注:E-FAST为扩展创伤超声重点评估 | ||
根据相关文献[17-19]及高年师资探讨总结建立了适合基础规培医师培训的急诊创伤技能评估表、急性卒中技能评估表。
(3) 复盘与反馈:带教老师基于案例讨论学员表现,重点纠正临床决策错误和操作技巧不足。观察组:在传统模拟教学基础上融入AR眼镜与智能辅助决策,具体功能包括:①实时影像与数据传输:AR眼镜实时传输学员视角下的操作画面至教师终端,支持教师进行远程监督和个性化指导。②智能辅助决策:学员可通过语音指令与AR眼镜进行人机互动,进而获取关键环节的针对性的辅助决策及实时技能指导。如在创伤案例中,AR眼镜通过语音指令和视频提示,提醒学员进行气道评估、同时确认是否需要颈椎保护等关键操作。③数据驱动的复盘与反馈:带教老师基于AR眼镜的拍照和录像功能收集第一视角数据,结合学员操作过程进行针对性的点评。识别学员问题并强化决策能力与操作规范,最终由相应考核师资人员对住院医师各项任务进行评定,汇总后由培训组成员专门负责数据统计分析。观察组的模拟教学场景图见图 2。

|
| 图 2 基于AR眼镜结合智能辅助决策的模拟教学场景图 |
|
|
本研究采用的AR眼镜使用体验量表为作者团队原创设计,包括10道关于AR眼镜使用体验的量表问题,涵盖学员对AR眼镜结合智能辅助决策的认知、使用体验、教学效果等方面的评价。每个问题采用0~100分的评分系统,具体评分原则为:0~20分表示非常不满意,21~40分表示不满意,41~60分表示一般,61~80分表示满意,81~100分表示非常满意。主要评估学员对操作规范性、任务完成率、团队协作等方面的反馈。
1.4 统计学方法采用SPSS 26.0软件进行统计学分析。计数资料以例数(%)表示,采用卡方检验分析。计量资料采用均值±标准差(x ± s)表示,使用两独立样本t检验进行两组比较。以P < 0.05为差异有统计学意义。
2 结果 2.1 学员基本信息及模拟教学前预学习效果分析观察组与对照组规培医师的年龄、性别差异均无统计学意义。模拟教学前的预学习考核包含50道题目,涵盖急诊理论知识、技能操作及案例分析,各项分值分别为:急诊理论知识(40分)、技能操作(30分)、案例分析(30分)。模拟教学前,两组学员的基础水平基本一致(均P > 0.05)。见表 3。
| 指标 | 观察组(n=24) | 对照组(n=24) | 统计值 | P值 |
| 性别(男)a | 8(33.3) | 10(41.7) | 0.356 | 0.551 |
| 年龄(岁)b | 22.25±1.60 | 22.17±1.37 | -0.194 | 0.847 |
| 基础理论(分)b | 33.71±3.09 | 33.17±2.63 | -0.654 | 0.516 |
| 技能操作(分)b | 24.79±2.22 | 24.17±2.20 | -0.978 | 0.333 |
| 案例分析(分)b | 24.13±1.78 | 24.08±1.82 | -0.800 | 0.936 |
| 总分(分)b | 82.63±6.65 | 81.42±6.35 | -0.644 | 0.523 |
| 注:a为(例,%),b为x ± s | ||||
在创伤案例模拟教学评估中观察组评估气道率(95.8% vs. 62.5%, P=0.004)、保护颈椎(91.7% vs. 41.7%, P < 0.001)、床旁E-FAST超声检查(95.8% vs. 58.3%, P=0.002)、床边胸片、骨盆片阅片(87.5% vs. 66.7%, P=0.011)、张力性气胸识别(83.3% vs. 41.7%, P=0.003)及胸腔闭式引流术(91.7% vs. 37.5%, P < 0.001)优于对照组;差异均有统计学意义。而其余任务(如面罩给氧、心电监护、液体复苏、神经功能检查)及非技术性能力(如医疗团队、医患间沟通的有效性与及时性)方面,两组间差异无统计学意义(均P > 0.05)。这表明观察组在多项关键任务(包括评估气道、保护颈椎、床旁E-FAST超声评估、床边胸片、骨盆片阅片、张力性气胸识别及胸腔闭式引流术)中的完成率高于对照组,尤其是在复杂任务中表现突出。见表 4。
| 任务项目 | 观察组(n=24) | 对照组(n=24) | 统计值 | P值 |
| 评估气道 | 23 (95.8) | 15 (62.5) | 8.084 | 0.004 |
| 保护颈椎 | 22 (91.7) | 10 (41.7) | 13.500 | < 0.001 |
| 面罩给氧、评估呼吸状态 | 21 (87.5) | 20 (83.3) | 0.167 | 0.683 |
| 嘱心电监护、开放静脉通路、留取血标本送检 | 23 (95.8) | 23 (95.8) | 0.000 | 1.000 |
| 初始液体复苏 | 21 (87.5) | 20 (83.3) | 0.167 | 0.683 |
| 快速体格检查 | 20 (83.3) | 19 (79.2) | 0.137 | 0.712 |
| 床旁E-FAST超声评估 | 23 (95.8) | 14 (58.3) | 9.553 | 0.002 |
| 床边胸片、骨盆片阅片 | 21 (87.5) | 13 (54.2) | 6.454 | 0.011 |
| 识别张力性气胸 | 20 (83.3) | 10 (41.7) | 8.889 | 0.003 |
| 胸腔闭式引流术 | 22 (91.7) | 9 (37.5) | 15.393 | < 0.001 |
| 评估神经功能 | 23 (95.8) | 23 (95.8) | 0.000 | 1.000 |
| 充分暴露,全程注意保温 | 23 (95.8) | 21 (87.5) | 1.091 | 0.296 |
| 血压再次下降后的处理(识别腹腔内出血) | 17 (70.8) | 9 (37.5) | 5.371 | 0.020 |
| 患者隐私保护 | 22 (91.7) | 18 (75.0) | 2.400 | 0.121 |
| 医患沟通的有效性、及时性 | 19 (79.2) | 17 (70.8) | 0.444 | 0.505 |
| 医疗团队闭合式沟通 | 16 (66.7) | 15 (62.5) | 0.091 | 0.763 |
| 注:E-FAST为扩展创伤超声重点评估 | ||||
在脑卒中案例模拟教学评估中,观察组在多项关键任务的完成率高于对照组,其中包括:识别低血糖并给予治疗(83.3% vs. 45.8%, P=0.007)、过敏史采集(87.5% vs. 54.2%, P=0.011)、NIHSS评分(95.8% vs. 41.7%, P < 0.001)、静脉溶栓用药剂量(95.8% vs. 58.3%, P=0.002)其差异均有统计学意义。而在例如心电监护、快速评估意识(GCS评分)、体格检查、影像学检查及会诊和非技术性能力(如医疗团队及医患间沟通的有效性与及时性)方面的评估,两组间无差异无统计学意义(均P > 0.05)。见表 5。
| 任务项目 | 观察组(n=24) | 对照组(n=24) | 统计值 | P值 |
| 心电监护 | 23 (95.8) | 22 (91.7) | 0.356 | 0.551 |
| 快速评估意识(GCS评分) | 22 (91.7) | 18 (75.0) | 2.400 | 0.121 |
| 识别低血糖并给予治疗 | 20 (83.3) | 11(45.8) | 7.378 | 0.007 |
| 病史采集 | 22 (91.7) | 19(79.2) | 1.015 | 0.220 |
| 过敏史采集 | 21 (87.5) | 13(54.2) | 6.454 | 0.011 |
| 体格检查 | 23 (95.8) | 20(83.3) | 2.009 | 0.156 |
| 心电图检查及抽取卒中血标本 | 21 (87.5) | 22(91.7) | 0.223 | 0.637 |
| 头颅CT/CTA/MRI检查及阅片 | 23 (95.8) | 23(95.8) | 0.000 | 1.000 |
| 神经内科会诊 | 22 (91.7) | 19(79.2) | 1.015 | 0.220 |
| NIHSS评分 | 23 (95.8) | 10(41.7) | 16.388 | < 0.001 |
| 决定是否静脉溶栓或介入取栓 | 22 (91.7) | 21(87.5) | 0.223 | 0.637 |
| 静脉溶栓用药剂量 | 23 (95.8) | 14(58.3) | 9.553 | 0.002 |
| 溶栓或介入取栓术前血压管理 | 22 (91.7) | 16(66.7) | 4.457 | 0.033 |
| 患者隐私保护 | 19 (79.2) | 21(87.5) | 0.600 | 0.439 |
| 医患沟通的有效性、及时性 | 16 (66.7) | 17 (70.8) | 0.097 | 0.755 |
| 医疗团队闭合式沟通 | 18 (75.0) | 15 (62.5) | 0.873 | 0.350 |
| 注:GCS评分为格拉斯哥昏迷评分,NIHSS评分为美国国立卫生研究院卒中量表 | ||||
共收集观察组的24份问卷,结果显示,学员对AR眼镜结合智能辅助决策在急诊模拟教学中的应用价值高度认可,特别是在提升操作规范性和任务完成率方面表现突出(94.3分)。实时影像支持和情景可视化被认为最具价值,显著提高了复盘效率和教学反馈质量(89.6分)。然而,团队协作能力(68.7分)、沟通效率(70.4分)及操作便捷性(71.5分)评分较低,部分学员反映数据传输稳定性不足(76.4分),表明该技术在用户体验及系统稳定性方面仍需优化。见表 6。
| 编号 | 内容 | 平均分(0~100分) |
| 1 | 我认为在急诊模拟教学中使用AR眼镜结合决策辅助系统是必要的 | 88.4 |
| 2 | 我在使用AR眼镜结合决策辅助系统时,感到学习效果显著提升 | 86.3 |
| 3 | 我发现AR眼镜结合决策辅助系统的操作较为简便 | 71.5 |
| 4 | 我认为AR眼镜提供的实时影像和决策支持非常直观 | 94.3 |
| 5 | 我认为在高压情境下,AR眼镜的决策辅助功能对我有帮助 | 95.2 |
| 6 | 我感觉AR眼镜系统能够显著提升我在关键决策环节的准确性 | 94.6 |
| 7 | 我认为AR眼镜结合决策辅助系统有助于提升医疗团队之间的闭合式沟通 | 68.7 |
| 8 | 我认为AR眼镜结合决策辅助系统有助于提升医患之间的沟通的有效性和及时性 | 70.4 |
| 9 | 我感觉AR眼镜的实时影像传输功能非常稳定 | 76.4 |
| 10 | 我认为使用AR眼镜进行教学复盘有助于我更好地反思和改进 | 89.6 |
| 注:“0分”表示非常不同意、“100分”表示非常同意 | ||
AR眼镜结合智能辅助决策作为医学教育领域数字化、智能化的代表,已成为推动医学教育现代化的重要工具[20-21]。本研究以急诊模拟教学为切入点,结合急诊场景任务的复杂性与高压特点,探索了AR眼镜结合智能辅助决策在远程监督、实时指导、辅助临床决策及复盘反馈中的应用潜力。尽管观察组在关键任务完成率方面表现优于对照组(例如气道评估和溶栓决策),但考虑到研究设计中的两组存在明显的辅助差异(对照组无辅助,观察组有智能辅助),本研究进一步探讨了AR眼镜在复杂任务中的具体应用效果。研究结果表明,AR眼镜结合智能辅助决策在提高决策效率、减少错误判断等方面具有重要作用,尤其在急危重症情境下的快速决策能力方面,表现出显著优势。
本研究在既往急诊科模拟教学(simulation education of emergency department, SEED)课程的基础上实现了显著的技术迭代与教学理念升级[22]。与SEED课程主要依赖高仿真模拟人和化妆术构建静态教学场景不同,当前开发的AR-SEED系统通过三大核心技术突破实现了教学模式的革新:首先,第一视角影像传输技术(学员满意度达94.3分)使操作过程可视化程度显著提升;其次,智能决策支持模块的深度整合,通过动态决策树系统实现了病情演变的实时模拟,有效克服了传统静态案例无法展现临床动态变化的局限性;再者,系统提供的实时影像反馈和智能辅助显著优化了急救任务的执行效率。这些技术进步不仅保留了情景模拟教学的沉浸式优势,更通过数字化重构教学流程,推动急诊医学教育完成了从”场景模拟”到”智能增强”的范式跨越
AR眼镜结合智能辅助决策不仅是一种技术创新,也隐含着深刻的教育教学原理。第一,它通过实时反馈和个性化指导,增强了学员的主动学习意识和问题解决能力。第二,AR技术的可视化和情境化特征使得学员在高压情境下能够快速抓取关键信息并作出反应,符合建构主义学习理论中的情境学习原则。通过技术的支持,学员的临床思维和技能得到了有效提升。这一过程为未来教学模式的数字化、智能化转型提供了有力支持。本研究有效提升了急诊模拟教学的整体效果,尤其是在复杂急诊任务完成率及学员临床思维能力训练方面表现突出,显著改善了教学质量。
AR眼镜结合智能辅助决策通过实时叠加融合虚拟信息与现实场景中的关键操作提示,弥补了传统急诊教学在情境真实性与实时指导方面的局限性。作为一种数字化和情境化的教学模式,AR技术通过强化临床技能操作和理论知识的可视化呈现,显著提升了教学的互动性(如实时操作反馈)和针对性(如针对复杂任务的个性化指导)。例如,实时影像支持(基于问卷评估结果评分94.3分)和操作流程指导(基于问卷评估结果评分89.6分)显著提高了学员对复杂任务的理解与执行能力。这些功能改变了传统单向教学模式,为学员提供了更加沉浸式学习体验。
AR眼镜实时叠加操作指导(如任务分步提示)和决策提示功能(如溶栓适应症判断),帮助学员在高压情境下快速识别关键信息,减少决策失误(如张力性气胸识别延误)。本研究表明,观察组学员在关键任务(如气道评估、静脉溶栓药物剂量使用、张力性气胸识别)中的完成率显著高于对照组。这一结果反映了AR技术在复杂任务执行中的显著支持作用,主要得益于实时决策提示和任务流程可视化功能。观察组在复杂任务中的优势主要表现在以下几个方面:(1)提供实时决策支持,减少了学员在高压情境中的决策错误,如张力性气胸的及时识别;(2)操作流程的可视化引导提升了学员的操作精准度,尤其是在创伤救治过程中,AR眼镜能够提供关键操作提示,确保学员按标准操作流程进行处理。具体来说,在创伤评估中的气道保护任务,观察组完成率为95.8%,而对照组为62.5%。这些数据表明,AR眼镜的技术支持对提高复杂任务的完成率起到了显著作用。
然而,本研究的两类模拟案例中,对于基础性任务(如心电监护、液体复苏、影像学检查)和非技术性能力(如团队协作、医患沟通)的评估,观察组与对照组差异无统计学意义。本团队认为,基础性任务的高完成率主要源于学员在培训前已具备较高的操作熟练度和知识积累。例如,心电监护等基础技能的完成率在培训前后均保持较高水平,且对技术依赖性较低,导致在此类任务中出现“天花板效应”[23-24]。本研究中,非技术性能力(如沟通效率和团队协作)未体现出差异有统计学意义,可能由于学员在佩戴智能眼镜时倾更向于专注任务本身,而减少了对团队沟通或医患交流的关注。此外,非技术性能力需要长期培养,单次教学干预的提升较为有限[25],这提示后续研究可从优化智能眼镜的交互设计入手,探索如何通过技术支持增强沟通效率和团队协作的训练效果。
教学复盘是模拟教学中提升学习效果的重要环节,本研究结果表明,基于第一视角的复盘方式,不仅增强了复盘的代入感和直观性(如帮助学员回顾操作情境),还为学员深入反思提供了更具体的素材支持。此外,复盘中使用的实时影像记录为教学争议提供了客观依据,有助于实现教学目标的精准达成。尽管第一人称视角在复盘过程中增加了操作的代入感,但由于目前主流AR眼镜在镜头角度和视野范围方面的限制,记录的画面可能与学员真实视角存在差异,尤其是在非平视状态下的操作。这一问题在国内外的相关研究中已有提及,因此,在使用AR眼镜进行复盘时,如何优化镜头角度和增强情境感知,将是未来改进的重点。
尽管本研究初步验证了AR眼镜结合智能辅助决策在急诊模拟教学中的优势,但研究中仍存在以下局限性。首先,本研究聚焦于单中心小样本量、短期学习效果评估,仅限模拟场景,缺乏多中心、大样本验证,真实临床环境中的应用效果仍需进一步评估。其次,智能眼镜在操作便捷性(如界面复杂)、音视频传输稳定性(如传输延迟)及情境感知(如环境数据捕获不及时)方面存在不足,影响了学员的使用体验,未来需要开展更长期的纵向研究予以验证。
综上所述,AR智能眼镜结合智能辅助决策为急诊医学教育的智能化转型提供了新路径,通过实时指导与决策支持优化了教学流程,有望推动教学模式向个性化、数字化和智能化迈进。同时,该技术显著提升了住院医师岗位胜任力(如临床思维与技术操作能力),并为医疗质量改进(如提升急诊救治效率和患者预后)改进注入新动力。
利益冲突 所有作者声明无利益冲突
作者贡献声明 刘宁、苗岩松、洪玉才:研究设计、统计分析、论文撰写;钱欣、夏帮博:数据收集及整理、统计分析;张洁琴、邢利峰:研究设计、论文修改
| [1] | 张伊玲, 杨舟, 宁宗, 等. 急诊门诊住院医师规范化培训教学存在的问题及对策[J]. 蛇志, 2019, 31(1): 169-170. DOI:10.3969/j.issn.1001-5639.2019.01.068 |
| [2] | 徐艳松, 朱继金, 李其斌. 浅析急诊科住院医师规范化培训问题及对策[J]. 蛇志, 2016, 28(1): 111-112. DOI:10.3969/j.issn.1001-5639.2016.01.059 |
| [3] | Cheng A, Eppich W, Grant V, et al. Debriefing for technology-enhanced simulation: a systematic review and meta-analysis[J]. Med Educ, 2014, 48(7): 657-666. DOI:10.1111/medu.12432 |
| [4] | Grenvik A, Schaefer JJ 3rd, DeVita MA, et al. New aspects on critical care medicine training[J]. Curr Opin Crit Care, 2004, 10(4): 233-237. DOI:10.1097/01.ccx.0000132654.52131.32 |
| [5] | Higgins M, Madan C, Patel R. Development and decay of procedural skills in surgery: a systematic review of the effectiveness of simulation-based medical education interventions[J]. Surg, 2021, 19(4): e67-e77. DOI:10.1016/j.surge.2020.07.013 |
| [6] | O'Rourke LA, Morrison M, Grimsley A, et al. High-fidelity simulation and nurse clinical competence-An integrative review[J]. J Clin Nurs, 2023, 32(9/10): 1549-1555. DOI:10.1111/jocn.16028 |
| [7] | Luedi MM, Weinger MB. Emergency manuals in context: one component of resilient performance[J]. Anesth Analg, 2020, 131(6): 1812-1814. DOI:10.1213/ANE.0000000000005105 |
| [8] | Clebone A, Strupp KM, Whitney G, et al. Development and usability testing of the society for pediatric anesthesia pedi crisis mobile application[J]. Anesth Analg, 2019, 129(6): 1635-1644. DOI:10.1213/ANE.0000000000003935 |
| [9] | Slade Shantz JA, Veillette CJH. The application of wearable technology in surgery: ensuring the positive impact of the wearable revolution on surgical patients[J]. Front Surg, 2014, 1: 39. DOI:10.3389/fsurg.2014.00039 |
| [10] | Wei NJ, Dougherty B, Myers A, et al. Using google glass in surgical settings: systematic review[J]. JMIR Mhealth Uhealth, 2018, 6(3): e54. DOI:10.2196/mhealth.9409 |
| [11] | Rahimy E, Garg SJ. Google glass for recording scleral buckling surgery[J]. JAMA Ophthalmol, 2015, 133(6): 710-711. DOI:10.1001/jamaophthalmol.2015.0465 |
| [12] | Brewer ZE, Fann HC, David Ogden W, et al. Inheriting the learner's view: a google glass-based wearable computing platform for improving surgical trainee performance[J]. J Surg Educ, 2016, 73(4): 682-688. DOI:10.1016/j.jsurg.2016.02.005 |
| [13] | Datta N, MacQueen IT, Schroeder AD, et al. Wearable technology for global surgical teleproctoring[J]. J Surg Educ, 2015, 72(6): 1290-1295. DOI:10.1016/j.jsurg.2015.07.004 |
| [14] | Kantor J. First look: Google Glass in dermatology, Mohs surgery, and surgical reconstruction[J]. JAMA Dermatol, 2014, 150(11): 1191. DOI:10.1001/jamadermatol.2014.1558 |
| [15] | Armstrong DG, Rankin TM, Giovinco NA, et al. A heads-up display for diabetic limb salvage surgery: a view through the google looking glass[J]. J Diabetes Sci Technol, 2014, 8(5): 951-956. DOI:10.1177/1932296814535561 |
| [16] | Muensterer OJ, Lacher M, Zoeller C, et al. Google glass in pediatric surgery: an exploratory study[J]. Int J Surg, 2014, 12(4): 281-289. DOI:10.1016/j.ijsu.2014.02.003 |
| [17] | 麦泉云, 符兆亮, 曾宇, 等. 初级创伤救治急救技能培训实践分析[J]. 右江民族医学院学报, 2013, 35(4): 583-584. |
| [18] | 张宇豪, 杨志洲. 严重创伤患者的早期评估与管理[J]. 医学研究与战创伤救治, 2023, 36(8): 785-790. DOI:10.16571/j.cnki.2097-2768.2023.08.001 |
| [19] | 李光硕, 赵性泉. 《中国急性缺血性卒中诊治指南2023》解读[J]. 中国卒中杂志, 2024, 19(8): 956-961. DOI:10.3969/j.issn.1673-5765.2024.08.013 |
| [20] | 高书国. 教育强国视域下中国教育的变革之道——从工业教育时代步入智能教育时代的系统跃升[J]. 中国教育学刊, 2024(1): 6-12. |
| [21] | 史霆. 医学模拟教师的核心技能与培养策略[J]. 中国毕业后医学教育, 2024, 8(6): 459-463. DOI:10.3969/j.issn.2096-4293.2024.07.015 |
| [22] | 赵一明, 苗岩松, 何洋, 等. SEED-T课程对急诊科住培医师进行创伤情景模拟教学的效果评价研究[J]. 中国高等医学教育, 2020(2): 11-12. DOI:10.3969/j.issn.1002-1701.2020.02.006 |
| [23] | Erdogan A, Dong Y, Chen XM, et al. Development and validation of clinical performance assessment in simulated medical emergencies: an observational study[J]. BMC Emerg Med, 2016, 16: 4. DOI:10.1186/s12873-015-0066-x |
| [24] | Shao M, Kashyap R, Niven A, et al. Feasibility of an international remote simulation training program in critical care delivery: a pilot study[J]. Mayo Clin Proc Innov Qual Outcomes, 2018, 2(3): 229-233. DOI:10.1016/j.mayocpiqo.2018.06.008 |
| [25] | Innocenti F, Tassinari I, Ralli ML, et al. Improving technical and non-technical skills of emergency medicine residents through a program based on high-fidelity simulation[J]. Intern Emerg Med, 2022, 17(5): 1471-1480. DOI:10.1007/s11739-022-02940-y |
 2025, Vol. 34
2025, Vol. 34