2. 浙江大学医学院附属第二医院重症医学科, 杭州 310009;
3. 象山县第一人民医院医疗健康集团重症医学科, 象山 315700;
4. 浙江大学医学院附属第二医院肝胆胰外科, 杭州 310009;
5. 台州市第一人民医院重症医学科, 台州 318020;
6. 台州市立医院重症医学科, 台州 318000;
7. 多脏器衰竭预警与干预教育部重点实验室(浙江大学), 杭州 310009
2. Department of Critical Care Medicine, The Second Affiliated Hospital of Zhejiang University School of Medicine, Hangzhou 310009, China;
3. Department of Critical Care Medicine, Xiangshan County First People's Hospital Medical and Health Group, Ningbo 315700, China;
4. Department of Hepatobiliary and Pancreatic Surgery, The Second Affiliated Hospital of Zhejiang University School of Medicine, Hangzhou 310009, China;
5. Department of Critical Care Medicine, The First People's Hospital of Taizhou City, Affiliated to Zhejiang University School of Medicine, Taizhou 318020, China;
6. Department of Critical Care Medicine, Taizhou Municipal Hospital, Taizhou 318000, China;
7. Zhejiang Provincial Key Laboratory for Early Warning and Intervention of Multiple Organ Failure(Zhejiang University), Hangzhou 310009., China
随着技术改进以及流程的完善,过去20年越来越多的患者接受肝移植术,以至全球肝移植数量突飞猛进。肝移植术后存活的关键因素主要为受者移植前肝脏疾病的严重程度和移植肝的质量,以及手术特征如手术方式、术中出血以及时程等[1-5],但是关于重症监护病房(ICU)管理及其相关病理生理学对这些肝移植术后患者影响的报道很少[6-9]。
如何快速纠正肝移植术后严重的病理生理改变﹑快速恢复脏器功能以及早期撤机拔管转出ICU,对这些患者意义重大。研究发现移植术后患者初始ICU住院时间延长与总住院时间延长、医院病死率增加以及患者和移植物生存受损有关[10-11],而影响肝移植术后ICU住院时间的因素有:供体年龄,受体术前MELD评分及CHILD评分、供体肝冷缺血时间、术后顽固性腹水、移植手术时间的长短以及术后事件的发生等[11-13]。通过优化ICU管理如早期拔除气管插管、围术期的预防细菌加真菌感染、保护肾损伤、液体控制以及免疫抑制纠正等,有助于改善入住ICU这些肝脏移植术后患者的恢复[14]。这些研究进而提示:肝移植术后入住ICU患者晚期转出不仅仅与患者严重的病理生理状态相关,也是与及时有效管理患者也是息息相关。
实际上,关于肝移植术后入住重症监护室与ICU转出时机方面的相关研究则很少。尽管也有零星相关研究[13, 15]。为此,关于入住ICU肝移植术后患者晚期转出ICU的相关因素以及不同时机转出这些患者的临床特征和预后还不清楚,故我们拟回顾性分析在本院行肝移植术后入住ICU的这些患者其早期或晚期转出ICU相关的影响因素和临床特征,以提高临床医师对这些患者及时转出ICU的认识和管理水平的提高。
1 资料与方法 1.1 研究对象本研究为单中心回顾性病例对照分析,纳入2019年3月31日到2022年8月31日期间在浙江大学医学院附属第二医院首次接受同种异体原位肝移植术后并入住重症医学科(ICU)的患者。根据入住ICU时间是否超过72 h,分为早期转出组(< 72 h)和晚期转出组(≥72 h),收集并比较分析这些患者的病例资料。排除标准:①首次行肝移植术后本次住院期间2次及以上入住ICU者; ②年龄 < 18岁; ③临床资料不完整; ④首次接受同种异体原位肝移植术后入住ICU72 h内(包含72 h)自动出院或死亡。该研究已通过医院伦理委员会审查(审批号:研2022-0896)。
1.2 资料收集① 人口学资料:年龄、体重指数(BMI)以及既往史如肝硬化、开腹手术史等; ②化验指标:肝移植术前和术后入住ICU 24 h内的化验指标如炎症、肝肾功能以及凝血等; ③治疗情况:连续性肾脏替代治疗(CRRT)时间,输入液体量、升压药物维持等; ④术后入住ICU的第一次彩超:全肝各血管最大血流量值(M/S)、动脉的阻值(RI)以及胸腹腔积液情况等; ⑤病情严重程度:肝移植术前和术后入住ICU 24 h的MELD评分和CHILD评分,术后入住ICU 24 h的APACHEⅡ和SOFA评分。⑥相关的预后指标:如术后二次手术率,需要CRRT治疗,术后住院总天数以及术后入住ICU 28 d病死率等。
1.3 相关定义早期转出和晚期转出:根据肝移植术后住重症监护室超过3 d(72 h)为ICU住院时间延长[13, 16-17],故本研究定义晚期转出为术后入住ICU超过3 d(包含72 h), 而没有超过3 d(不包含72 h)定义为早期转出。
MELD评分定义:MELD=3.8×Ln(总胆红mg/L)+11.2×Ln(INR)+9.6×Ln(血肌酐mg/L)+6.4×(胆汁性或酒精性0, 其他1),其中若患者在过去1周接受至少2次透析治疗,则血肌酐自动设置为4 mg/dL; 任何小于1的数值默认为1,适用于≥12岁的患者。
肝动脉流速异常:为肝移植术后第1天的肝动脉收缩期峰值(peak systolic velocity,PSV)流速小于19 cm/s或者大于133 cm/s[18-19]。
肝动脉阻力指数异常:为肝动脉阻力指数(RI) < 0.55[20]。
肝静脉流速异常:为肝静脉流速小于20 cm/s或者大于100 cm/s[21]。
彩超异常:为肝动脉流速异常[18-19]、肝动脉阻力指数异常[20]、肝静脉流速异常[21]三者包含有任何一项时,相关定义见上文。
1.4 统计学方法使用SPSS 25.0软件进行统计学分析。计量资料如符合正态分布以均数±标准差(x ±s)表示,两组间比较采用独立样本t检验; 如不符合正态分布,则以中位数和四分位间距(interquartile range,IQR)表示,两组间比较采用Mann-Whitney U检验。计数资料以例数和百分比表示,采用Pearson χ2检验或Fisher精确检验。因APACHEⅡ评分、MELD评分中融合了很多相关有意义的检验指标(如胆红素、INR、肌酐等),为减少重复多次回归分析影响统计结果偏倚过大,故晚期转出ICU的危险因素分析采用年龄、性别、APACHEⅡ、MELD24(肝移植术后入住ICU 24 h计算的评分数)进行Logistic回归分析。以P<0.05为差异有统计学意义。
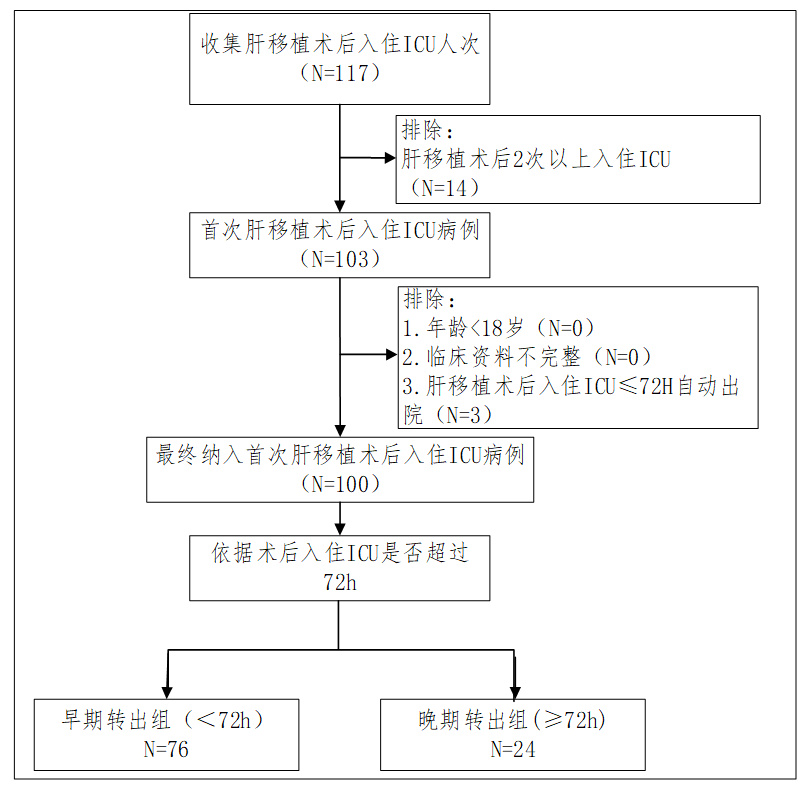
2 结果 2.1 一般基线特征本研究最终共纳入100例患者,其中男性77例(77%),年龄为53.00(45.50,59.00)岁。早期转出组有76例(占比76%),而晚期转出组有24例(占比24.0%),见入选流程图(图 1)。两组患者在年龄、性别、BMI、基础疾病史、并发症等差异无统计学意义(P均>0.05),肝移植术前的MELD评分与CHILD评分分别为(中位数,19.23分vs.14.34分, P<0.01;10.00分vs. 9.00分, P<0.01),晚期转出组较早期转出组更高,肝移植术后入住ICU 24 h的MELD24评分[(25.1±6.49) 分vs.(19.09±3.00)分, P<0.01]、SOFA评分(中位数, 10.50分vs. 8.00分, P<0.01)、APACHEⅡ评分(中位数, 16.50分vs.14.00分, P<0.01)以及CHILD24评分(中位数, 11.00分vs. 10.50分, P =0.07),均较早期转出组明显更高。见表 1。
|
| 图 1 研究参与者入选流程图 Fig 1 Flow chart of patient enrollment |
|
|
| 临床特征 | 总体(n=100) | 早期转出组(n=76) | 晚期转出组(n=24) | 统计值(χ2/t/Z) | P值 |
| 性别(n,%) | |||||
| 男 | 77 (77) | 60 (79) | 17 (71) | ||
| 女 | 23 (23) | 16 (21) | 7 (29) | 0.68 | 0.41 |
| 年龄(M, IQR) | 53.0 (45.50, 59.0) | 54.0 (48.0, 59.0) | 48.0 (36.0, 59.0) | -1.42 | 0.16 |
| 体重指数(x ±s) | 22.88 ± 3.14 | 22.58 ± 2.80 | 23.83 ± 3.96 | -1.72 | 0.09 |
| 肝性脑病(n,%) | 4 (4) | 2 (3) | 2 (8) | 1.54 | 0.21 |
| 肝硬化(n,%) | 89 (89) | 66 (86) | 23 (96) | 1.51 | 0.22 |
| 乙肝肝硬化(n,%) | 66 (74) | 49 (74) | 17 (74) | 0.33 | 0.57 |
| 其他肝硬化(n,%) | 23 (26) | 17 (26) | 6 (26) | 0.07 | 0.79 |
| 其他原因(n,%) | 11 (11) | 10 (13) | 1 (4) | 0.73 | 0.35 |
| 高血压(n,%) | 11 (11) | 8 (11) | 3 (13) | 0.00 | 1.00 |
| 糖尿病(n,%) | 14 (14) | 11 (14) | 3 (13) | 0.00 | 1.00 |
| 腹水(n,%) | 55 (55) | 40 (53) | 15 (63) | 2.59 | 0.46 |
| 腹水感染(n,%) | 2 (2) | 0 (0) | 2 (8) | 0.06 | |
| 开腹术后(n,%) | 32 (32) | 25 (33) | 7 (29) | 0.12 | 0.77 |
| 疾病严重程度评分(分) | |||||
| MELD术前(M, IQR) | 15.40 (10.33, 23.59) | 14.34 (10.05, 18.27) | 19.23 (15.16, 30.92) | -2.75 | <0.01 |
| CHILD术前(M, IQR) | 9.00 (7.00, 10.00) | 9.00 (7.00, 10.00) | 10.0 (9.00, 11.50) | -2.64 | <0.01 |
| MELD 24 (x ±s) | 20.54 ± 4.83 | 19.09 ± 3.00 | 25.13± 6.49 | -4.41 | <0.01 |
| SOFA (M, IQR) | 9.00 (7.25, 10.00) | 8.00 (6.25, 9.00) | 10.50 (9.00, 11.75) | -4.76 | <0.01 |
| APACHEⅡ (M, IQR) | 14.50 (12.0, 17.0) | 14.00 (11.00, 17.00) | 16.50 (14.00, 21.5.0) | -2.76 | <0.01 |
| CHILD 24 (M, IQR) | 11.00 (10.00, 11.00) | 10.50 (10.00, 11.00) | 11.00 (10.00, 11.75) | -1.83 | 0.07 |
| 注:n:例数; M:中位数; IQR:四分位间距; MELD评分为肝移植术前终末期肝病模型评分; CHILD评分为肝移植术前肝硬化评估肝存储评分,其他原因为非肝硬化原因行的肝移植术的总和(如急性肝衰竭、肝恶性疾病等),24为肝移植术后入住ICU 24 h的评分 | |||||
肝移植术前的实验室检查:与早期转出组相比,晚期转出组的肝功能指标TBIL、AST、ALT均高于早期转出组(中位数, 分别为112.80 μmol/L vs. 38.10 μmol/L, P=0.01; 43.50 vs. 35.00 U/L, P=0.02; 54.00 U/L vs. 41.00 U/L, P<0.01); 凝血功能指标PT、APTT均延长(中位数: 分别为20.00 s vs. 16.75 s, P=0.02; 48.25 s vs. 44.15 s, P=0.04),INR值更高(中位数: 1.70 vs. 1.37, P=0.03),而FIB含量更低(中位数: 1.55 g/L vs. 1.95 g/L, P=0.01)。另外,其他指标如血常规中WBC、Neu%、Hb、PLT以及ALB、SCr等两组均差异无统计学意义(P均>0.05)。见表 2。
| 实验室检查项目 | 总体(n=100) | 早期转出组(n=76) | 晚期转出组(n=24) | 统计值(χ2/t/Z) | P值 |
| 肝移植术前指标 | |||||
| 白细胞[×109/L, (M, IQR)] | 3.20 (2.33, 4.88) | 3.25 (2.35, 4.90) | 3.10 (2.35, 4.05) | -0.32 | 0.75 |
| 中性粒细胞[%, (x ±s)] | 66.35 ± 13.24 | 66.87 ± 12.95 | 64.70 ± 14.27 | 0.70 | 0.51 |
| 血红蛋白[g/L, (x ±s)] | 110.44 ± 26.29 | 112.16 ± 27.24 | 105.00 ± 2.68 | 1.17 | 0.21 |
| 血小板[×109/L, (M, IQR)[ | 43.50 (30.00, 101.25) | 50.00 (31.25, 104.75) | 40.00 (26.25, 79.00) | -1.21 | 0.23 |
| 红细胞压积[%, (M, IQR)] | 31.65 (26.90, 37.48) | 31.85 (27.38, 37.93) | 29.80 (26.18, 3 5.63) | -1.00 | 0.32 |
| 白蛋白[g/L, (x ±s)] | 34.98 ± 5.15 | 35.50 ± 5.02 | 33.33 ±5.43 | 1.81 | 0.09 |
| 凝血酶原时间[s, (M, IQR)] | 17.35 (15.13, 22.20) | 16.75 (14.93, 19.95) | 20.00 (17.60, 26.80) | -2.44 | 0.02 |
| 活化部分凝血酶原时间[s, (M, IQR)] | 44.95 (38.95, 50.90) | 44.15 (38.50, 49.25) | 48.25 (42.48, 59.48) | -2.03 | 0.04 |
| 国际标准化比值(M, IQR) | 1.45 (1.21, 1.94) | 1.37 (1.17, 1.74) | 1.70 (1.44, 2.39) | -2.23 | 0.03 |
| 血浆纤维蛋白原[g/L, (M, IQR)] | 1.84 (1.53, 2.58) | 1.95 (1.59, 2.79) | 1.55 (1.27, 2.17) | -2.56 | 0.01 |
| 肌酐[μmol/L, (M, IQR)] | 63.00 (54.00, 105.00) | 63.50 (54.25, 89.50) | 62.50 (50.00, 180.50) | -0.39 | 0.70 |
| 总胆红素[μmol/L, (M, IQR)] | 44.40 (22.30, 153.00) | 38.10 (21.68, 83.18) | 112.80 (28.58, 314.15) | -2.51 | 0.01 |
| 谷丙转氨酶[U/L, (M, IQR)] | 37.00 (26.00, 53.00) | 35.00 (24.00, 45.50) | 43.50 (34.25, 62.75) | -2.40 | 0.02 |
| 谷草转氨酶[U/L, (M, IQR)] | 44.00 (35.00, 65.00) | 41.00 (34.00, 58.75) | 54.00 (41.75, 78.75) | -2.83 | <0.01 |
| 血钠[mmol/L, (M, IQR)] | 140.40 (138.10, 142.10) | 140.70 (138.35, 142.20) | 139.45 (136.48, 141.40) | -1.33 | 0.18 |
| 血糖[mmol/L, (M, IQR)] | 5.47 (4.69, 7.14) | 5.58 (4.88, 7.08) | 5.16 (4.39, 7.07) | -1.22 | 0.22 |
| 血钾[mmol/L, (M, IQR)] | 3.89 (3.55, 4.11) | 3.90 (3.56, 4.22) | 3.81 (3.43, 4.07) | -1.03 | 0.30 |
| D-二聚体[×103mg/L, (M, IQR)] | 1.27 (0.48, 2.58) | 1.10 (0.41, 2.54) | 1.71 (0.64, 3.01) | -1.46 | 0.14 |
| 肝移植术后入住重症监护室24 h指标 | |||||
| 白细胞[×109/L, (M, IQR)] | 5.35 (3.20, 13.00) | 5.75 (3.33, 13.00) | 4.80 (2.55, 13.55) | -0.55 | 0.59 |
| 中性粒细胞[%, (M, IQR)] | 93.90 (92.15, 95.28) | 94.20 (92.48, 95.30) | 92.80 (91.1, 95.00) | -1.98 | 0.05 |
| 血红蛋白[g/L, (M, IQR)] | 78.00 (69.00, 92.50) | 83.00 (72.25, 96.75) | 67.50 (60.00, 74.5.0) | -4.53 | <0.01 |
| 血小板[×109/L, (M, IQR)] | 35.30 (22.00, 64.00) | 38.00 (23.00, 72.75) | 27.50 (18.00, 43.25) | -2.37 | 0.02 |
| 超敏C反应蛋白[mg/L, (x ±s)] | 59.70 ± 29.61 | 61.41 ± 29.50 | 54.28 ± 29.93 | 1.02 | 0.31 |
| 降钙素原[ng/mL, (M, IQR)] | 7.68 (3.27, 21.48) | 6.50 (3.28, 17.21) | 18.24 (3.02, 58.63) | -1.83 | 0.07 |
| 红细胞压积[%, (M, IQR)] | 23.20(20.18, 26.65) | 24.30(21.80, 29.23) | 19.50 (17.60, 21.18) | -4.94 | <0.01 |
| 血清白蛋白[g/L, (x ±s)] | 31.56 ± 4.12 | 31.82 ± 4.17 | 30.72 ± 3.94 | 1.18 | 0.25 |
| 血糖[mmol/L, (x ±s)] | 13.45 ± 3.15 | 13.47 ± 3.00 | 13.39 ± 3.65 | 0.01 | 0.92 |
| 血钾[mmol/L, (M, IQR)] | 3.50 (3.10, 4.08) | 3.40 (3.13, 3.96) | 3.55 (3.10, 4.60) | -0.85 | 0.40 |
| 肌酐[μmol/L, (M, IQR)] | 75.00(60.25, 104.50) | 74.00(56.00, 88.00) | 99.00(69.00, 220.50) | -2.97 | <0.01 |
| 血钠[mmol/L, (M, IQR)] | 143.90(141.92, 145.15) | 144.00(142.00, 145.00) | 143.00(140.33, 147.00) | -0.01 | 0.92 |
| 凝血酶原时间[s, (M, IQR)] | 20.95(19.23, 22.78) | 20.65(18.65, 22.30) | 22.90 (20.10, 26.65) | -3.01 | <0.01 |
| 部分活化凝血活酶时间[s, (M, IQR)] | 53.90(48.58, 61.63) | 52.25(45.55, 60.00) | 58.60 (54.88, 75.83) | -3.35 | <0.01 |
| 国际标准化比值[(M, IQR)] | 1.81 (1.61, 2.00) | 1.78 (1.59, 1.97) | 1.97 (1.70, 2.46) | -2.81 | <0.01 |
| 血浆纤维蛋白原[g/L, (M, IQR)] | 1.40 (1.20, 1.63) | 1.43 (1.25, 1.67) | 1.20 (1.03, 1.47) | -2.96 | <0.01 |
| D-二聚体[×103 mg/L, (M, IQR)] | 6.18(3.00, 10.92 | 5.95(2.96, 9.62) | 10.38(3.29, 20.00) | -2.20 | 0.03 |
| 总胆红素[μmol/L, (M, IQR)] | 78.00(52.18, 110.03) | 73.15(51.73, 96.05) | 96.70(53.20, 215.05) | -1.94 | 0.05 |
| 谷丙转氨酶[U/L, (M, IQR)] | 574.00(342.25, 970.00) | 503.50(327.75, 836.75) | 865.50(432.75, 1885.75) | -2.45 | 0.01 |
| 谷草转氨酶[U/L, (M, IQR)] | 1179.50(648.00, 2111.50) | 1124.00(624.25, 1821.00) | 1881.00(796.50, 4667.00) | -2.16 | 0.03 |
| 乳酸脱氢酶[×103 U/L, (M, IQR)] | 2.39(1.34, 5.29) | 2.03(1.31, 3.89) | 4.74(1.91, 7.19) | -2.32 | 0.02 |
| 脑利钠肽前体[pg/mL, (M, IQR)] | 395.50(193.25, 632.75) | 340(182.50, 571.00) | 771.50(299.50, 1697.50) | -2.79 | <0.01 |
| 肌酸激酶[U/L, (M, IQR)] | 584.50(344.25, 881.25) | 607.50(341.00, 927.50) | 572.50(359.00, 720.50) | -0.82 | 0.41 |
| 肌酸激酶同工酶[U/L, (M, IQR)] | 31.00(22.25, 43.00) | 31.00(20.00, 46.00) | 30.50 (25.00, 35.50) | -0.34 | 0.74 |
| 心肌肌钙蛋白Ⅰ [ng/mL, (M, IQR)] | 0.03 (0.02, 0.05) | 0.03 (0.01, 0.04) | 0.05 (0.02, 0.15) | -3.33 | 0.01 |
| 乳酸[mmol/L, (M, IQR)] | 2.40 (1.80, 3.18) | 2.40 (1.80, 3.08) | 2.60 (1.93, 4.55) | -1.34 | 0.18 |
| 注n:例数; M:中位数; IQR:四分位间距; Mean:均值; SD:标准差 | |||||
肝移植术后入住ICU 24 h实验室检查:与早期转出组相比,晚期转出组血常规中的Hb、PLT、HCT均显著降低(中位数: 分别为67.50 g/L vs. 83.00 g/L, P<0.01; 27.50 ×109/L vs. 38.00 ×109/L, P=0.02; 19.50 vs. 24.30, P<0.01); 凝血功能指标PT、APTT均明显延长(中位数: 分别为22.90 s vs. 20.65 s, P<0.01; 58.60 s vs. 52.25 s, P<0.01); INR和D-dimer均明显增高(中位数: 分别为1.97 vs. 1.78, P<0.01; 10.38×103 mg/L vs. 0.59×103 mg/L, P=0.03),而FIB明显降低(中位数: 1.20 g/L vs. 1.43 g/L, P<0.01)。相比于早期转出组,晚期转出组患者肝功能指标TBIL、AST、ALT、LDH均明显升高(中位数: 分别为96.70 μmol/L vs. 73.15 μmol/L, P=0.05; 865.50 U/L vs. 503.50 U/L, P=0.01; 1881.00 vs. 1124.00, P =0.03; 0.474×103 U/L vs. 2.03×103 U/L, P =0.02); SCr、BNP、cTnI均明显增高,分别为(中位数: 分别为99.00 μmol/L vs. 74.00 μmol/L, P<0.01; 771.50 pg/mL vs. 340.00 pg/mL, P<0.01; 0.05 ng/mL vs. 0.03 ng/mL, P<0.01)。另外,其他指标如WBC、超敏C反应蛋白、降钙素原等两组差异均无统计学意义(P>0.05)。见表 2。
2.3 术后入住ICU 24 h内液体输注﹑血管活性物质以及彩超对比与早期转出组相比,晚期转出组其静脉总入量、总液体出量、输血浆量、输白蛋白量、输血总量均明显增多[分别为: (4.43 ± 1.49)×103 mL vs. (3.88 ± 0.82)×103 mL, P =0.02; 中位数, 2.79×103 mL vs. 2.31×103 mL, P= 0.01;中位数, 0.47 ×103 mL vs. 0.39×103 mL, P<0.01;中位数, 50.00 g vs. 20.00 g, P=0.01;中位数, 0. 69×103 mL vs. 0.39×103 mL, P<0.01];人纤维蛋白使用率(25% vs. 8 %, P=0.03)及肾上腺素使用率(58% vs. 34 %, P = 0.04)也显著增多,而尿液总量、输晶体总量、引流管引流总量、人血酶原复合物使用率均差异无统计学意义(P均>0.05)。见表 3。
| 参数 | 总体(n=100) | 早期转出组(n=76) | 晚期转出组(n=24) | 统计值(χ2/t/Z) | P值 |
| 静脉总入量[×103, mL(x ±s)] | 4.01 ± 1.00 | 3.88 ± 0.82 | 4.43± 1.50 | -2.33 | 0.02 |
| 输血浆[×103 mL, (M, IQR)] | 0.40(0.00, 0.75) | 0.39 (0.00, 0.63) | 0.47 (0.39, 1.07) | -2.75 | <0.01 |
| 输胶体总量[×103 mL, (M, IQR)] | 0.55 (0.00, 0.98) | 0.49 (0.15, 0.85) | 0.76 (0.39, 1.36) | -3.28 | <0.01 |
| 输晶体总量[×103 mL, (x ±s)] | 3.26 ± 0.75 | 3.29 ± 0.69 | 3.19 ± 0.94 | 0.47 | 0.65 |
| 输白蛋白[g, (M, IQR)] | 25.00 (0.00, 50.00) | 20.00 (0.00, 40.00) | 50.00 (21.25, 60.00) | -3.18 | <0.01 |
| 输人纤维蛋白原(n, %) | 12 (12) | 6 (8) | 6 (25) | 5.05a | 0.03 |
| 输人血酶原复合物(n, %) | 5 (5) | 1 (1) | 4 (17) | 3.56 | 0.06 |
| 输血总量[×103 mL, (M, IQR)] | 0.41 (0.00, 0.81) | 0.39(0.00, 0.76) | 0.69 (0.41, 1.29) | -3.65 | <0.01 |
| 总出量[×103 mL, (M, IQR)] | 2.50 (1.980, 3.18) | 2.31(1.91, 3.10) | 2.79 (2.37, 3.57) | -2.51 | 0.01 |
| 尿量[×103 mL, (M, IQR)] | 2.07 ± 1.01 | 1.99 ± 0.70 | 2.34 ± 1.65 | -1.51 | 0.13 |
| 引流管总量[×103 mL, (M, IQR)] | 0.37(0.21, 0.59) | 0.36(0.20, 0.53) | 0.43 (0.25, 0.74) | -1.55 | 0.12 |
| 去甲肾上腺素维持(n, %) | 40 (40) | 26 (34) | 14 (58) | 4.42a | 0.04 |
| 彩超参数(n, %) | |||||
| 胸腔积液 | 72 (72) | 54 (71) | 18 (75) | 0.14a | 0.71 |
| 肝周腹腔液 | 80 (80) | 59 (78) | 21 (88) | 7.23a | 0.03 |
| 胆囊窝积液 | 2 (2) | 2 (3) | 0 | 0.64a | 0.42 |
| 肝门部积液 | 5 (5) | 2 (3) | 3 (4) | 1.95 | 0.16 |
| 肝IV段缺血改变 | 2 (2) | 2 (3) | 0 | 0.64 | 0.42 |
| 肝动脉PSV异常 | 20 (20) | 14 (18) | 6 (25) | 0.49a | 0.48 |
| 肝动脉流速异常 | 3 (3) | 2 (3) | 1 (4) | 0.15a | 0.70 |
| 肝静脉流速异常 | 11 (11) | 7 (9) | 4 (17) | 1.04a | 0.31 |
| 彩超异常(是否) | 33 (33) | 24 (32) | 9 (38) | 0.29a | 0.59 |
| 注n:例数; M:中位数; IQR:四分位间距 | |||||
术后24 h第一次彩超结果与早期转出组相比,晚期转出组其肝周和腹腔积液比例显著增高(88 % vs. 78 %, P=0.03),而其他如胸腔积液、胆囊窝积液、肝门部积液以及肝IV段实质回声减低(缺血性改变)、肝动脉流速异常及肝动脉阻力指数异常等均差异无统计学意义。见表 3。
2.4 两组术后预后比较相对早期转出组,晚期转出组肝移植术后再次手术率(17.0% vs. 1.0 %, P=0.01)以及需要CRRT支持率(17.0% vs. 0.0 %, P<0.01)均明显更高; 术后总住院时间(中位数, 20.50 d vs.17.0 d, P=0.40)更长; 同时,肝移植术后入住ICU后28 d病死率更高(0.0% vs. 8.0 %, P=0.06),见表 4。
| 参数 | 总体(n=100) | 早期转出组(n=76) | 晚期转出组(n=24) | 统计值(χ2/t/Z) | P值 |
| 二次手术率(n, %) | 5 (5) | 1 (1) | 4 (17) | 6.11 | 0.01 |
| CRRT使用率(n, %) | 4 (4%) | 0 (0%) | 4 (17%) | <0.01 | |
| 术后住院总时间(d, M, IQR) | 18 (14.25, 26.75) | 17.0(14.25, 24.75) | 20.50 (14.50, 30.25) | -0.85 | 0.40 |
| 术后28 d病死率(n, %) | 2 (2) | 0 | 2 (8) | 0.06 | |
| 注:CRRT为连续性肾脏替代治疗 | |||||
以首次肝移植术后入住ICU晚期转出为因变量,采用Logistic回归分析显示,肝移植术后入住ICU 24 h的MELD评分≥19分(aOR, 4.07; 95% CI, 1.21 ~ 13.75, P=0.01)和APACHEⅡ评分≥20分(aOR=4.84; 95% CI=1.37~17.07, P=0.02)是首次肝移植术后入住ICU的晚期转出的独立危险因素。见表 5。
| 变量 | 单因素回归 | 多因素回归 | ||||
| OR值 | 95% CI | P值 | OR值 | 95%CI | P值 | |
| 年龄 | 0.69 | 0.21~2.31 | 0.15 | 0.97 | 0.92~1.01 | 0.13 |
| 性别 | 0.41 | 0.23~1.83 | 0.41 | 0.55 | 0.17~1.79 | 0.32 |
| APACHE Ⅱ | 4.93 | 1.56~15.58 | 0.01 | 4.84 | 1.37~17.07 | 0.01 |
| MELD24 | 26.43 | 5.22~133.83 | <0.01 | 4.07 | 1.21~13.75 | 0.02 |
| 注:MELD24评分、APACHEⅡ评分分别为肝移植术后入住ICU第一个24 h的终末期肝病模型评分及急性生理学与慢性健康状况评分,OR值为优势比,95%CI为95%可信区间 | ||||||
在本研究中,通过经过多因素回归分析确定了肝移植术后入住ICU晚期转出的独立危险因素,包括术后24 h的MELD评分和APACHEⅡ评分。根据既往研究提示,术后MELD评分≥19分[16]及APACHEⅡ评分≥20分[15]与肝移植术后不良结局独立相关,本研究的结论进一步佐证了该观点。在本研究纳入的100例肝移植术后患者中,超过四分之三的患者(76.0%)在短期内(< 72 h)即从ICU顺利转出,仅有24例(24.0%)转出ICU延迟。这一比例显著低于Stratigopoulou等[6]的研究,其发现在374例肝移植术后患者中,晚期转出比例高达60.16%(225/374)。本研究纳入的是2019年3月31日至2022年8月31日在中国大陆接受肝移植术的患者,而Stratigopoulou等[16]则纳入了2003年11月至2012年7月在德国肝移植术后的患者。随着时间的推移,ICU管理策略的不断改进,这些均可以改善肝移植术后的预后,这也部分解释本研究中晚期转出患者比例显著降低的原因[6]。
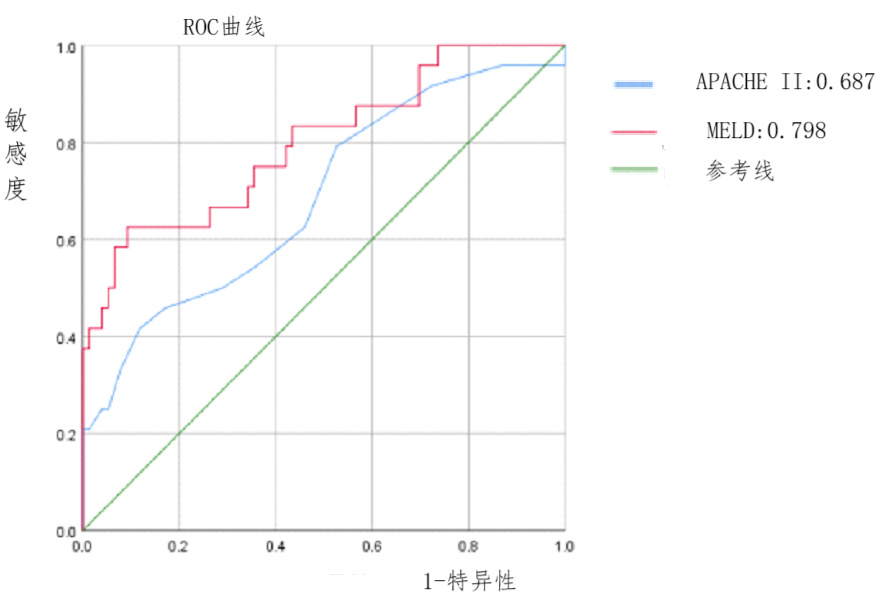
本研究显示,术后24 h MELD评分预测晚期转出的曲线下面积(AUC)与Stratigopoulou等[16]的研究结果相似[0.798(95% CI: 0.689, 0.908)vs. 0.784 (95% CI: 0.734, 0.834)](图 2)。尽管APACHEⅡ评分系统在ICU中预测早期病死率方面效果显著,但本研究发现术后24 h其预测晚期转出的AUC仅仅为0.687(95% CI: 0.560,0.814)(图 2)。这些提示MELD评分在预测晚期转出方面比APACHEⅡ评分更为敏感。MELD评分在预测肝移植术后入住ICU患者晚期转出较高效能可能与以下因素相关:①在肝移植过程中由于缺血-再灌注损伤,肝细胞和肝窦细胞最易受到影响,导致循环障碍和移植物功能障碍。根据Paugam-Burtz等[22]的研究,超过四分之一(25.7%)的移植患者术后会出现再灌注后综合征。MELD评分中的胆红素和INR直接反映了肝功能。INR作为肝脏合成功能的标志物,在评估肝功能和凝血功能障碍方面具有重要价值,并常用于肝移植患者的评估[22]; ②文献表明,高MELD和CHILD评分的患者在肝移植后预后较差。然而,CHILD评分中包含腹水评分,肝移植术后腹水与手术相关性较大。因此,MELD评分在术后评估中更具适用性。肌酐虽不直接反映肝功能,但因肝肾综合征影响肾功能,在急性肾功能衰竭及肝移植后移植物功能障碍的预测中同样重要[22-24]。研究表明,MELD评分可以有效预测肝移植术后急性肾功能不全的发生[4, 24-25]。此外,MELD评分 > 24和顽固性腹水与ICU住院时间延长相关[24],延长的ICU住院时间通常与移植物丢失和存活率低的风险增加相关[25]。肝移植术后跟年龄跟性别差异有统计学意义[26]。③此外,有多项研究研究发现术后MELD评分对ICU住院时间有显著影响:Washburn等[8]对美国2个大型肝移植中心的研究发现,较高的MELD评分在各中心的患者中均为术后ICU住院时间和总住院时间的独立危险因素,MELD评分每增加1分导致住院时间增加3%~4%;Foxton等[6]在分析了400余例接受肝移植手术的患者后发现,较高的MELD评分与ICU住院时间显著相关,同时也增加了需要肾脏替代治疗的风险和住院费用[6]; Oberkofler等[7]发现高MELD评分是ICU住院时间超过10 d的独立危险因素。在以上4个来自不同医疗中心的数据均证明了MELD评分升高对ICU住院时间的影响,强调了患者疾病严重程度是这些结局终点的主要影响。
|
| 图 2 肝移植术后入住ICU 24H MELD评分和APACHEⅡ评分预测ICU晚期转出的ROC曲线 Fig 2 ROC curve of MELD score and APACHEⅡ score predicting late ICU transfer at 24 H after admission to ICU after liver transplantation |
|
|
本研究存在以下局限性:①这是一项单中心的回顾性研究,样本量较少,可能存在偏倚; ②数据通过病历系统获得,部分数据(如术中冷缺血时间、手术方式等)缺失; ③在ICU住院期间,部分检验指标在24 h内有多项结果,我们按照APACHE Ⅱ评分计算规则,取24 h内数据极差值,以减少偏倚; ④周末手术及术后入住ICU的影响:周末入住早期和晚期转出组例数分别为26例和2例,晚期转出组占比反而更少; 但周五当天术后入住ICU两组例数分别为7例和6例,晚期转出组比例偏高。一般而言,鉴于周末ICU医师上班人员较平常相对减少,ICU患者转出可能会延迟,但是本研究没看到这样的趋势,提示周末手术及术后入住ICU对肝移植术后入住ICU患者其转出ICU时机影响不大。
综上所述,肝移植术后24 h的MELD评分和APACHEⅡ评分是肝移植术后晚期转出的独立危险因素。晚期转出患者预后较差,表现为住院总时间延长以及28 d病死率增高。因此,早期识别需长时间ICU住院的患者,有助于优化治疗策略,改善患者预后。
利益冲突 所有作者声明无利益冲突
作者贡献声明 吴浩鹏、陈娟和孙强:负责数据收集及整理、统计学分析、文章初稿撰写; 周灵敏、管智慧、范雨诗、张馨允、方俊杰:负责数据收集及整理; 张恺和朱祎容、郑诚、崔巍负责数据收集及整理、统计学分析; 张根生:负责该文的立意构思、研究设计、文章修改
| [1] | Bernal W, Cross TJS, Auzinger G, et al. Outcome after wait-listing for emergency liver transplantation in acute liver failure: a single centre experience[J]. J Hepatol, 2009, 50(2): 306-313. DOI:10.1016/j.jhep.2008.09.012 |
| [2] | Bruns H, Lozanovski VJ, Schultze D, et al. Prediction of postoperative mortality in liver transplantation in the era of MELD-based liver allocation: a multivariate analysis[J]. PLoS One, 2014, 9(6): e98782. DOI:10.1371/journal.pone.0098782 |
| [3] | Hong JC, Kaldas FM, Kositamongkol P, et al. Predictive index for long-term survival after retransplantation of the liver in adult recipients: analysis of a 26-year experience in a single center[J]. Ann Surg, 2011, 254(3): 444-449. DOI:10.1097/sla.0b013e31822c5878 |
| [4] | Rana A, Hardy MA, Halazun KJ, et al. Survival outcomes following liver transplantation (SOFT) score: a novel method to predict patient survival following liver transplantation[J]. Am J Transplant, 2008, 8(12): 2537-2546. DOI:10.1111/j.1600-6143.2008.02400.x |
| [5] | Wong CS, Lee WC, Jenq CC, et al. Scoring short-term mortality after liver transplantation[J]. Liver Transplant, 2010, 16(2): 138-146. DOI:10.1002/lt.21969 |
| [6] | Foxton MR, Al-Freah MAB, Portal AJ, et al. Increased model for end-stage liver disease score at the time of liver transplant results in prolonged hospitalization and overall intensive care unit costs[J]. Liver Transplant, 2010, 16(5): 668-677. DOI:10.1002/lt.22027 |
| [7] | Oberkofler CE, Dutkowski P, Stocker R, et al. Model of end stage liver disease (MELD) score greater than 23 predicts length of stay in the ICU but not mortality in liver transplant recipients[J]. Crit Care, 2010, 14(3): R117. DOI:10.1186/cc9068 |
| [8] | Washburn KW, Meo NA, Halff GA, et al. Factors influencing liver transplant length of stay at two large-volume transplant centers1[J]. Liver Transplant, 2009, 15(11): 1570-1578. DOI:10.1002/lt.21858 |
| [9] | Smith JO, Shiffman ML, Behnke M, et al. Incidence of prolonged length of stay after orthotopic liver transplantation and its influence on outcomes[J]. Liver Transplant, 2009, 15(3): 273-279. DOI:10.1002/lt.21731 |
| [10] | Mandell MS, Tsou MY. The development of perioperative practices for liver transplantation: advances and current trends[J]. J Chin Med Assoc, 2008, 71(9): 435-441. DOI:10.1016/s1726-4901(08)70145-x |
| [11] | Yoshiya S, Harada N, Tomiyama T, et al. The significant prognostic factors in prolonged intensive/high care unit stay after living donor liver transplantation[J]. Transplant Proc, 2021, 53(5): 1630-1638. DOI:10.1016/j.transproceed.2021.02.020 |
| [12] | Khan S, Silva MA, Tan YM, et al. Conventional versus piggyback technique of caval implantation; without extra-corporeal veno-venous bypass. A comparative study[J]. Transplant Int, 2006, 19(10): 795-801. DOI:10.1111/j.1432-2277.2006.00331.x |
| [13] | Niewińsk G, Raszeja-Wyszomirska J, Główczyńska R, et al. Risk factors of prolonged ICU stay in liver transplant recipients in a single-center experience[J]. Transplant Proc, 2018, 50(7): 2014-2017. DOI:10.1016/j.transproceed.2018.02.143 |
| [14] | Razonable RR, Findlay JY, O'Riordan A, et al. Critical care issues in patients after liver transplantation[J]. Liver Transplant, 2011, 17(5): 511-527. DOI:10.1002/lt.22291 |
| [15] | Zheng-Yun Z, Rui C, Guang-Wen Z. Prognostic evaluation of patients undergoing living-donor liver transplant by APACHE Ⅱ and MELD scores[J]. Exp Clini Transplanta, 2015, 13(1): 41-45. |
| [16] | Stratigopoulou P, Paul A, Hoyer DP, et al. High MELD score and extended operating time predict prolonged initial ICU stay after liver transplantation and influence the outcome[J]. PLoS One, 2017, 12(3): e0174173. DOI:10.1371/journal.pone.0174173 |
| [17] | Durand F. How to improve long-term outcome after liver transplantation?[J]. Liver Int, 2018, 38(S1): 134-138. DOI:10.1111/liv.13651 |
| [18] | Han H, Liu R, Wang WP, et al. Postoperative haemodynamic changes in transplanted liver: Long-term follow-up with ultrasonography[J]. J Int Med Res, 2014, 42(3): 849-856. DOI:10.1177/0300060514521153 |
| [19] | Sanyal R, Lall CG, Lamba R, et al. Orthotopic liver transplantation: reversible Doppler US findings in the immediate postoperative period[J]. RadioGraphics, 2012, 32(1): 199-211. DOI:10.1148/rg.321115006 |
| [20] | Capra RP, Lazzarotto-da-Silva G, Grezzana-Filho TJM, et al. Low hepatic artery resistive index on Doppler ultrasound performed on the first post-liver transplant day is associated both with hepatic artery thrombosis and decreased graft survival[J]. Langenbeck's Arch Surg, 2023, 408(1): 231. DOI:10.1007/s00423-023-02971-9 |
| [21] | 中华医学会超声医学分会, 中国医师协会外科医师分会, 中国医师协会介入医师分会, 等. 肝移植超声临床实践指南(2023版)[J]. 中华医学杂志, 2023, 103(31): 2365-2388. DOI:10.3760/cma.j.cn112137-20230510-00768 |
| [22] | Paugam-Burtz C, Kavafyan J, Merckx P, et al. Postreperfusion syndrome during liver transplantation for cirrhosis: Outcome and predictors[J]. Liver Transplant, 2009, 15(5): 522-529. DOI:10.1002/lt.21730 |
| [23] | Habib S, Berk B, Chang CH, et al. MELD and prediction of post-liver transplantation survival[J]. Liver Transplant, 2006, 12(3): 440-447. DOI:10.1002/lt.20721 |
| [24] | Leithead JA, Rajoriya N, Gunson BK, et al. The evolving use of higher risk grafts is associated with an increased incidence of acute kidney injury after liver transplantation[J]. J Hepatol, 2014, 60(6): 1180-1186. DOI:10.1016/j.jhep.2014.02.019 |
| [25] | Klaus F, Keitel da Silva C, Meinerz G, et al. Acute kidney injury after liver transplantation: incidence and mortality[J]. Transplant Proc, 2014, 46(6): 1819-1821. DOI:10.1016/j.transproceed.2014.05.053 |
| [26] | Serrano MT, Sabroso S, Esteban LM, et al. Mortality and causes of death after liver transplantation: analysis of sex differences in a large nationwide cohort[J]. Transpl Int, 2022, 35: 10263. DOI:10.3389/ti.2022.10263 |
 2026, Vol. 35
2026, Vol. 35