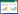2. 中日友好医院国际部全科医学科, 北京 100029;
3. 中日友好医院普通外科, 北京 100029;
4. 北京协和医学院中日友好临床医学院, 北京 100029;
5. 中日友好医院急诊科, 北京 100029
2. International Department of General Practice Medicine, China-Japan Friendship Hospital, Beijing, 100029, China;
3. Department of General Surgery, China-Japan Friendship Hospital, Beijing, 100029, China;
4. Peking Union Medical College, Beijing 100029, China;
5. Department of Emergency, China-Japan Friendship Hospital, Beijing, 100029, China
床旁即时超声(point-of-care ultrasonography, POCUS)是急诊医学特色技术,指由临床医师在患者床旁采集和解读超声影像,并且立即与临床信息整合,而不是由超声专科医师进行,POCUS为临床医师提供实时诊断和监测信息,对重症患者可直接影响临床决策[1]。然而未经充分培训的临床医生可能会做出不准确的诊断或不当使用POCUS而伤害患者。在发达国家,POCUS培训早已纳入急重症专业医学教育体系[2]。而在国内该技术对急诊住培医师而言仍是一大难点问题,亟需探索更高效率的新型教学模式[3]。传统POCUS教学多采用基于Halstedian模型的“看一个、做一个、教一个”学徒制方法,虽有助于保障操作安全,但受限于师资水平、病例资源不均等因素,教学效率较低[4-5]。在该模式下,学员常陷入“眼高手低”的困境,导致理论与实际脱节[5-6]。因此,传统的模拟教学模式在POCUS的教学效果不够理想,针对这一“痛点”问题,本研究探寻一种新的教学方法,从实际临床场景出发,从住院医师的需求出发,基于教与学相融合的“自主自能”教学模式,在实际培训中将凝炼出的简化急性呼吸困难ComConTI流程与Simbionix超声交互模拟系统(U/S Mentor, Simbionix Ltd, Israel)结合进行情景模拟教学[7],从而有效提高住培医师POCUS探查技能, 是国内急诊急救课程的一种全新探索。
1 资料与方法选取2024年3月至12月在中日友好医院急诊科进行规范化培训的85名住院医师,最终共有68名住院医师完成培训入组。超声模拟设备采用以色列Simbionix超声检查模拟训练系统Simbionix U/S Mentor(图 1)。所有参与者均予以口头知情同意。
|
| 图 1 Simbionix超声交互模拟系统(U/S Mentor, Simbionix Ltd, Israel) Fig 1 Simbionix ultrasound interactive simulation system |
|
|
选取2024年3月至12月期间,于中日友好医院急诊科进行规范化培训的、已完成至少1年临床轮转的第2至第3年住院医师,确保其具备一定的临床实践基础。同时,纳入10名具有丰富POCUS经验的高年资急诊主治医师作为参照组。高年资主治医师定义为:取得主治医师职称≥3年,且在急诊科持续从事临床工作,近3年常规开展并独立完成POCUS评估≥300例/年。该组医师均接受过系统性的POCUS专项培训,包括完成至少30 h的标准化理论课程及实操训练,并每年参加≥2次POCUS相关继续教育项目,以保持其技能水平。研究将比较两组人员在统一考核中的成绩表现,以分析培训效果及差异。
1.2 教学内容以高等教育出版社出版的《急诊医学第二版》数字版中的《急诊床旁超声》章节为参考(该章节为研究者前期利用Simbionix超声交互模拟系统录制完成,可用于课前预习)。参与本次教学研究的带教教师为2名固定的副主任医师。
1.3 教学实施采用混合式教学,具体施教过程分为如下5个阶段:教师课前准备、学员课前预习、师生课堂教学互动、学员课后复习、师生反馈再教。
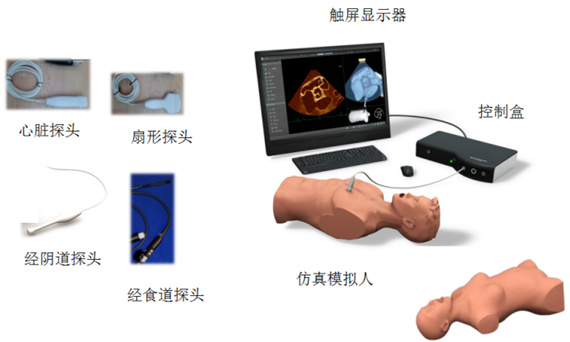
(1)教师课前准备:依托特色交互模拟POCUS教学系统,准备课前教学视频,由主要授课教师利用Simbionix超声交互模拟系统录制POCUS不同系统探查方法、手法教学视频(图 2)及课中实操训练病例,保证教学影像、切面、手法的标准化和同质性。
|
| 图 2 2名固定授课教师利用Simbionix超声交互模拟系统录制的POCUS教学视频 Fig 2 POCUS instructional videos |
|
|
(2)学员课前(问卷+预习):培训前,所有学员都进行书面的问卷测试,内容包括:学员信息采集,对POCUS的想法,以及超声设备的认识(20个问题)、超声影像解读以及呼吸困难超声检查流程内容(共30个问题)。上传病例课件及视频《急性呼吸困难病因探查》,引导学员预习。同时预习急性呼吸困难ComConTI流程(图 3),融入急诊临床思维。住院医师课前熟悉流程探查节点,对重点内容点到为止,既不影响线下课程的新鲜感,又达到了提前预习的目的。
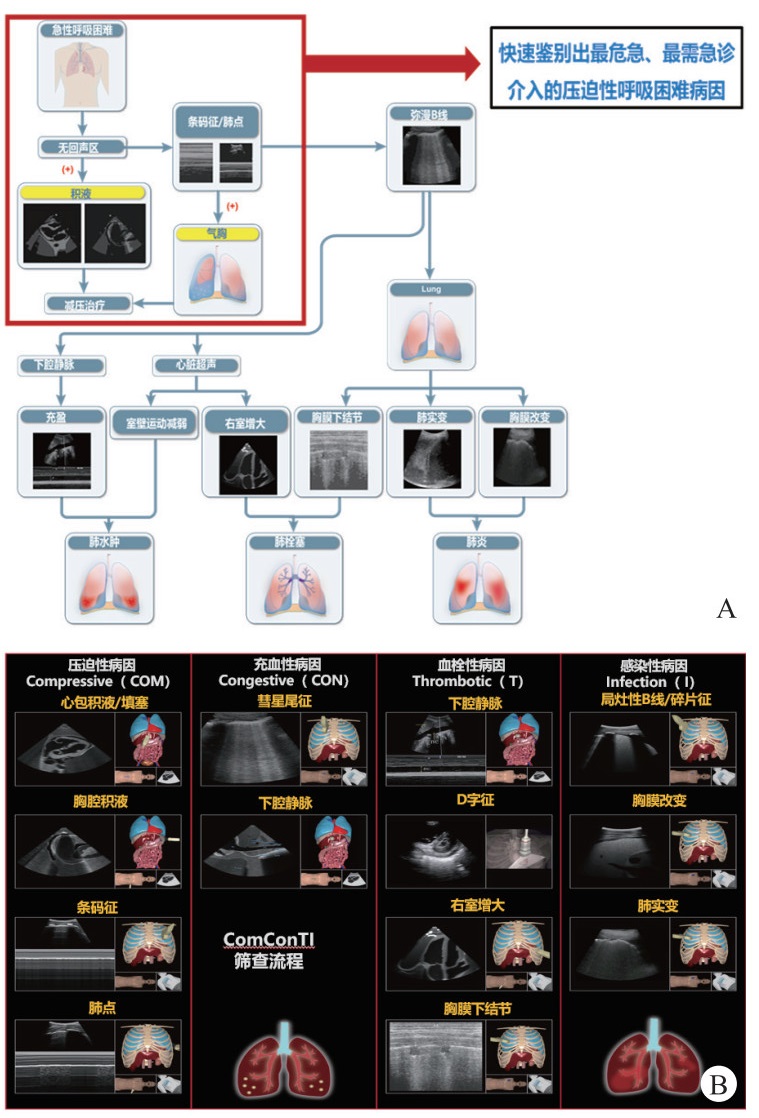
|
| 图 3 急性呼吸困难POCUS筛查ComConTI流程示教图:A筛查流程B各病因病理征象 Fig 3 Illustrative diagram of the ComConTI protocol for screening acute Dyspnea |
|
|
(3)师生课堂教学互动(讲授+实操+作业):在课堂授课过程中,教师不再重复讲解基本理论知识等线上内容,而是针对培训内容的重点和学生课前学习阶段讨论总结出的疑难点,超声成像特点、探查流程进行分析和讨论。手把手重点讲授经典病因的超声影像及探查技巧(B线、A线、肺点、条码征、彗星尾征等),补充教材时效性不足而缺少的前沿知识,缓解课堂讲授内容与临床实际应用脱节的问题,便于学员更好地将知识用于临床实践。课后留15 min用于答疑。该部分实操占比超过70%。重点利用Simbionix超声交互模拟系统进行情景模拟教学,该系统主要包含以下训练模块(如图 4所示):①超声检查基本技巧训练模块。②各系统超声重点评估训练:包含肺部超声; 经胸心脏超声。每次课程时间设置在3 h,共计36学时。
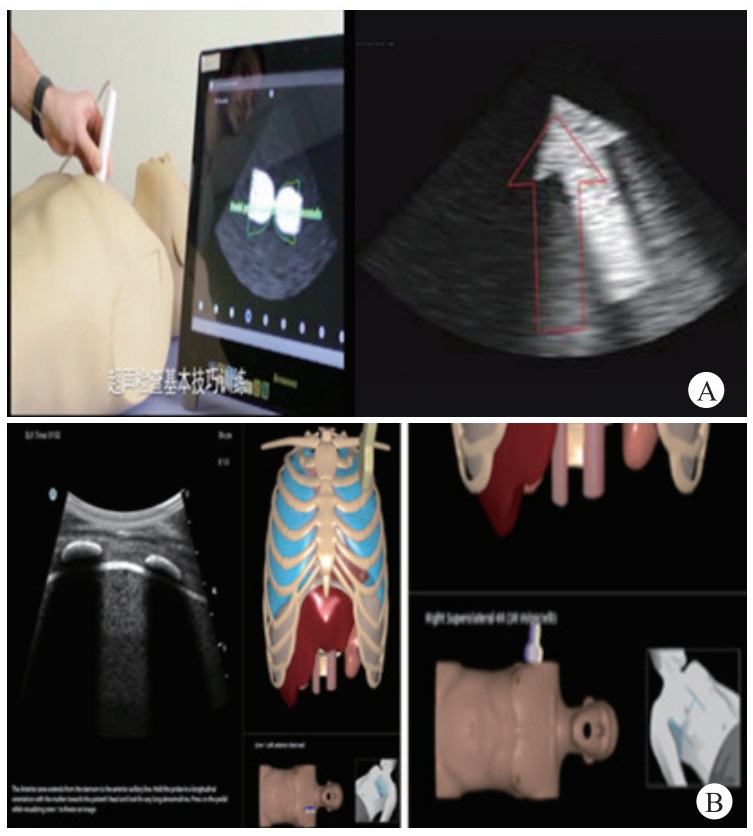
|
| 图 4 A:基本技巧训练模块; B:肺部超声训练模块 Fig 4 A: Basic skills training module; B: Lung ultrasound training Module |
|
|
(4)学员课后复习:师生课堂教学之后连续4周学员在指导老师监督及指导下进行练习,每次至少1 h,要求学员对超声培训中涉及的超声图像至少进行50次的扫查,不足15次练习的学员退出培训不参加培训后测试。
1.4 培训后测试对学员进行培训后书面的问卷测试,内容包括:(1)询问他们对此次超声培训的收获,采用10分制模式,没有收获0分,收获很大为10分; 此次培训涉及的床旁急诊超声影像,采用10分制模式,不能解读为0分,所有都能解读为10分,取整数; 将此次培训的内容应用于临床诊断,采用10分制模式,不会应用为0分,能够熟练应用为10分,取整数; (2)超声仪表以及超声探头的认识(20个问题); (3)此次培训相关的急诊床旁超声涉及的主要内容及呼吸困难超声诊断流程五步法(30个问题)。高年资医师只参与第二项及第三项内容的测试,用于与住院医师培训后的对照。
1.5 培训后技能测试以急诊常见主诉呼吸困难为例测试学员能否将培训当中急诊床旁超声的相关知识用于临床诊断与鉴别诊断,选取模拟系统中5个心脏超声模块和肺部超声模块的病例(表 1),涉及的病种为心衰肺水肿、肺栓塞、气胸、重症肺炎、心包填塞等5个严重危及生命的以呼吸困难为主诉的急诊病例,每个学员随机抽签选取2个病例进行考核,应用ComConTI呼吸困难诊断流程,分别记录学员对心包积液、气胸,弥漫性B线(对胸部8个区域检测B线,每侧4个区域内出现3条及以上大B线记为阳性)、下腔静脉变异度、心脏超声、肺部超声的检查得到的阳性及阴性发现,完成探查耗费的时间以及初步诊断。
| 病例 | 诊断 | 超声影像 |
| 1 | 心包填塞 | 大量心包积液,右心塌陷,下腔静脉充盈 |
| 2 | 急性肺水肿 | 双侧弥漫B线,双侧胸腔积液伴肺不张,下腔静脉充盈 |
| 3 | 肺栓塞 | 右室增大,左室短轴D字征,下腔静脉充盈 |
| 4 | 左侧气胸 | 左侧肺部胸膜滑动征消失,M超提示平流层征和肺点,下腔静脉充盈 |
| 5 | 重症肺炎 | 右侧胸腔积液,肺部实变影,右侧可见B线,左肺无阳性发现,下腔静脉塌陷 |
另外选取急诊科高年资主治医师10人对5个病例进行考核,对以上内容进行记录。一旦考核开始,指导老师和学员之间即不允许进行相互交流。
1.6 统计学方法应用SPSS 19.0进行分析,学员培训前后问卷测试有关B超仪器知识以及超声影像解读内容统计每个问题的准确率得到的计量资料应用均数±标准差(x±s)表示,比较采用成组t检验,检验水准:α=0.05,以P<0.05为差异有统计学意义。
对于人口学资料以及对超声相关的信心问题采用描述统计,报告其频率百分比。对于超声技能测试结果采用χ2检验,检验水准同t检验。
计算及比较不同超声影像的诊断效能,具体计算公式:敏感度=真阳性/(真阳性+假阴性); 特异度=真阴性/(真阴性+假阳性); 阳性预测值=真阳性/(真阳性+假阳性)阴性预测值=真阴性/(真阴性+假阴性); 阳性似然比=灵敏度/(1-特异度); 阴性似然比=(1-灵敏度)/特异度。
2 结果 2.1 学员特点培训初纳入85名住院医师,8名未能全程参加技能培训而退出,9例模拟练习次数低于15次,最终68位住院医师完成此次培训课程,其中男性24人(35.3%),女性44人(64.7%),年龄(26.41±2.87)岁。
2.2 理论知识只有5名住院医师(5/68,7.4%)既往通过书本或者临床轮转对POCUS有简单了解,能够简单解读胸腔积液以及结石的超声影像; 没有学员参加过超声科的轮转以及规范化POCUS培训。64名(64/68,94.1%)住院医师表示有信心学会急诊超声的相关内容。
培训前测试中,住院医师整体准确率为(41.58±21.30)%,其中有关超声仪器知识的准确率为(56.6±8.78)%,有关影像解读知识的准确率为(41.91±22.48)%.
培训后测试中,住院医师整体的准确率是(83.95±9.81)%,其中有关超声仪器知识的准确率为(87.27±11.41)%,有关影像解读知识的准确率为(83.17±9.61)%,培训前后对比有显著统计学差异。高年资主治医师填写培训后问卷整体的准确率是(86.38±5.24)%,其中有关超声仪器知识的正确率为(87.88±4.62)%,有关影像解读知识的准确率为(86.02±5.44)%,培训后住院医师与高年资主治医师对照差异无统计学意义。
2.3 病例诊断测试培训后并所有学员进行以呼吸困难为主诉的病例测试,分别记录是否观察到心包积液、胸腔积液、气胸、B线、下腔静脉充盈与否、右室高压、肺实变等具体超声表现,计算敏感度、特异度、阳性预测值(PPV)、阴性预测值(NPV)、阳性似然比(+LR)、阴性似然比(- LR)(表 3),同时比较住院医师和高年资主治医师的诊断准确率和探查花费时间(表 4)。
| 项目 | 住院医师培训前(%) | 住院医师培训后(%) | 培训前后对照P值 | 高年资医师(%) | 住院医师与高年资医师培训后问卷对照P值 |
| 整体表现(n=50) | 44.58±21.30 | 83.95±9.81 | 0.000 | 86.38±5.24 | 0.530 |
| B超仪器知识(n=20) | 56.6±8.78 | 87.27±11.41 | 0.005 | 87.88±4.62 | 0.953 |
| 超声影像解读(n=30) | 41.91±22.48 | 83.17±9.61 | 0.002 | 86.02±5.44 | 0.229 |
| 指标 | 敏感度(%) | 特异度(%) | 阳性预测值(%) | 阴性预测值(%) | 阳性似然比 | 阴性似然比 |
| 心包积液 | 100 | 97.30 | 89.29 | 100.00 | 37.00 | 0 |
| 胸腔积液 | 100.00 | 100.00 | 100.00 | 100.00 | — | 0 |
| 平流层征或肺点 | 85.71 | 95.37 | 82.76 | 96.26 | 18.51 | 0.15 |
| 胸膜滑动征 | 82.61 | 94.69 | 76.00 | 96.40 | 15.56 | 0.18 |
| B线 | 91.67 | 82.89 | 80.88 | 92.65 | 5.36 | 0.10 |
| 肺实变 | 100.00 | 100.00 | 100.00 | 100.00 | — | 0 |
| D字征 | 73.91 | 91.15 | 62.96 | 94.50 | 8.35 | 0.29 |
| 右室扩张压(心尖四腔心切面) | 82.61 | 85.84 | 54.29 | 96.04 | 5.83 | 0.20 |
| 下腔静脉 | 81.13 | 86.75 | 79.63 | 87.80 | 6.12 | 0.22 |
| 病例 | 诊断准确率(%) | χ2检验 | 耗费时间(s) | P值 | ||
| 住院医师 | 高年资主治医师 | 住院医师 | 高年资主治医师 | |||
| 心脏填塞伴心包积液 | 92 | 100 | 0.491 | 237.24±40.503(n=25) | 223.05±33.817(n=10) | 0.202 |
| 心衰肺水肿 | 93.3 | 100 | 0.502 | 244.40±40.643(n=30) | 219.55±38.006(n=10) | 0.03 |
| 左侧气胸 | 85.7 | 100 | 0.121 | 306.07±48.655(n=28) | 238.27±41.391(n=10) | 0.000 |
| 重症肺炎 | 100 | 100 | — | 235.20±38.438(n=30) | 222.05±51.215(n=10) | 0.295 |
| 肺栓塞 | 73.9 | 100 | 0.022 | 365.61±91.783(n=23) | 274.50±57.021(n=10) | 0.000 |
| 总计 | 91.2 | 100 | 0.001 | 306.01±69.295(n=136) | 235.48±48.869(n=50) | 0.000 |
呼吸困难是急诊科最常见主诉之一。及时发现呼吸困难致死性病因可以优化患者管理,改善预后[8]。POCUS也被证明可显著缩短从临床症状判断、传统化验检查到最终确诊或排除肺部疾病的时间[9]。本次教学设计了急性呼吸困难ComConTI筛查流程,培养住院医师从急诊临床思维的角度分析一种疾病的多个超声影像,从最简单,最紧急的疾病(压迫性病因)着手,简洁明了易于掌握且适用于国内急诊一线临床环境的POCUS诊断路径。尽管已有不少研究[10-12]关注初学者的超声技能培训,然而在国内,针对急诊住院医师设计系统性的超声技能培训课程,并融合超声交互模拟系统与简明急危重症超声诊断流程,以辅助相关危重症病因诊断的实践,目前尚未见类似报道。本研究初步显示短时间通过利用融合讲授型课堂和手把手操作课堂优势,教师通过设计急诊病例场景、以流程为导向的POCUS探查理念,将复杂知识简单化、抽象影像形象化,可引导住培医师快速提升操作技能,实现知识建构。
3.1 心包积液、胸腔积液及肺实变本研究显示即便是初学者对于心包积液以及胸腔积液的超声影像都较容易掌握,诊断敏感度可达到100%,特异度分别为97.3%和100%,心包积液诊断特异度下降可能与初学者较难在短时间内熟练掌握心脏超声切面有关[13]。肺部实变的敏感度和特异度也达到了100%,考虑与“肝样变”征象直观典型有关。本研究在教学过程中,引导学员于双侧腋中线系统探查胸腔积液,并注意识别“漂浮肺叶”征象,进一步增强了他们对该征象的辨识度与诊断信心。本研究还发现在典型病例如心包填塞及右侧肺部实变合并胸腔积液的诊断中,初学者与高年资医师的诊断准确率及操作耗时均差异无统计学意义,反映出本教学模式在基础病变识别训练方面的有效性。
3.2 气胸及胸膜滑动征诊断气胸需要结合四个基础征象[14-15]:胸膜滑动征消失、缺乏肺实质征象(B线以及肺不张),肺脉消失以及存在肺点。本研究显示大部分学员受培后可以较熟练探查胸膜滑动征,其诊断敏感度及特异度分别为82.61%和94.69%,部分学员判断失误是因为不能熟练地判断胸膜线的位置。但是气胸诊断存在很多陷阱,有基础肺病的患者胸膜黏连时会妨碍对肺滑动的观察从而出现假阳性结果。肺点指随着呼吸运动,在实时超声下可见胸膜滑动存在与消失交替出现的分界点。虽然特异度很高,但客观因素(肋骨/肩胛骨遮挡,胸壁厚,气胸量少,包裹性气胸,肺气肿,胸膜黏连,胸壁增厚,自主呼吸微弱/潮气量低等)或者主观因素(探查肋间不完整,未平行肋间扫查,未选择分辨率高的浅表探头等)易致肺点检查缺失,这些因素共同导致初学者在肺点识别上耗时较长,诊断准确率普遍偏低。本研究在气胸诊断教学中采用分步解析法,重点强化学员对胸膜线的识别能力,并结合临床实例讲解胸膜滑动假阳性的常见原因(如胸膜黏连),帮助学员理解影像表现背后的病理机制,从而提升鉴别诊断能力。借助Simbionix交互模拟系统,设置涵盖不同难度与干扰因素的气胸病例(如胸壁厚、少量气胸、体位限制等),引导学员在接近真实场景中反复训练肺点探查与多征象整合分析。通过高仿真任务,学员在无风险环境中掌握探头选择、肋间扫查手法与图像优化技巧,有效缓解实际操作中的“探不到”“认不出”问题。同时将气胸四大征象整合入ComConTI筛查流程,形成标准化评估路径。教学过程中强调在任何一个征象可疑时继续多肋间、多部位系统扫查,避免因单一征象缺失或判断不清而导致漏诊。
3.3 B线对于弥漫性B线征象的探查,有研究发现经过简单培训,超声初学者探查急性肺水肿患者双侧胸部八个区域B线数目,与资深操作者所得结论无显著差异[16]; 还有研究显示资深操作者与仅接受30 min培训的初学者超声探查诊断效能相差不大[17]; 本研究亦发现应用超声诊断B线的敏感度和特异度分别为91.67%和82.89%,对于心衰肺水肿的病例诊断初学者与资深的高年资医师差异无统计学意义,表明B线作为一种可靠且易于掌握的超声征象,适合在急诊POCUS教学中作为基础内容进行推广。针对B线征象本身具有图像典型、易于辨识的特点,本研究在此基础上进一步优化培训内容,通过30~45 min的集中讲解与实操,使学员迅速掌握扫描规范与计数方法,在短期内达到与高年资医师相当的诊断水平,体现“易学即用”的教学效果。
3.4 D字征及右室负荷增加征象由于在急诊条件下很少能直接在肺动脉主干及左右分支内探及较大栓子这类直接征象,临床中更多依赖右室扩张、室间隔向左室偏移(左心室呈“D”型)等间接征象辅助诊断肺栓塞。其中,“D字征”在胸骨旁左室短轴切面较易观察,但其识别高度依赖操作者对于超声心动图切面的掌握熟练度——缺乏标准切面就无法做出准确判断[17-18]。有研究者建议,初学者除学习理论与探查手法外,还需在有经验医师指导下完成约50次超声检查[18-19]。
本研究显示,在肺栓塞的超声诊断中,左室“D字征”表现出较高的特异度,而心尖四腔心切面观察右室大小以判断右室高压和扩张则具有更高敏感度。这一结果提示,结合不同切面、不同征象进行综合判断,有助于提升诊断准确率。然而,研究也发现初学者在肺栓塞超声诊断中整体准确率不高,学习耗时较长,说明该类征象的识别与判断需要经过系统且充分的训练才能逐步掌握。针对上述难点,本研究在教学方法上突出以下特点:(1)多切面整合训练:强调“D字征”与右室大小评估的联合教学,引导学员从单一征象识别向多切面、多征象融合判断过渡,强化整体诊断思维。(2)模拟—实战渐进式强化:借助Simbionix超声模拟系统,设置从标准切面识别到综合判读的阶梯式任务,使学员在无风险环境中反复练习关键切面获取与征象识别,逐步提升操作稳定性与判断信心。(2)流程化探查降低操作依赖:通过将ComConTI流程与关键征象识别相结合,降低对个人操作经验的过度依赖,帮助初学者在面对不典型图像时仍能遵循步骤进行系统分析。
3.5 下腔静脉变异度探查在本研究中病例测试环节的的“肺部感染”病例除了右肺实变及胸腔积液征象以外同时存在下腔静脉变异度增加,内径减低征象,下腔静脉变异指数增加提示患者可能为血流动力学不稳定重症肺炎病例[20-21]。而心包填塞或者肺栓塞等病因出现呼吸困难以及休克表现时下腔静脉通常充盈固定且变异幅度相对较小[22-23]。由于下腔静脉同样需要初学者进行心脏切面的探查,一般在剑突下四腔心切面探查到右房后将探头逆时针旋转90度找到下腔静脉汇入右房的开口从而显现出下腔静脉的长轴切面,也需要初学者在重复练习后才能熟练打出标准切面。本教学在交互模拟系统支持下引导学员进性可重复切面训练:利用Simbionix超声模拟系统设置标准化的剑突下切面与下腔静脉长轴探查任务,帮助学员在无临床压力的情况下掌握探头旋转角度与图像深度调节的要领,缩短学习曲线。
4 本研究局限性首先,培训对象均来自同一医疗中心,样本代表性有限,未来需纳入多中心、大样本的住院医师群体以进一步验证课程的普适性。其次,培训效果评估主要基于短期考核成绩,缺乏对技能长期保留情况及临床实践转化效果的追踪,后续应引入更长随访周期及真实临床结局指标。此外,培训课程在模拟训练与临床实战的衔接方面仍有优化空间,可进一步结合沉浸式虚拟仿真等技术手段,增强复杂情境下的诊断与决策能力训练。
总之,本研究通过基于ComConTI流程联合Simbionix超声交互模拟系统的混合式教学模式在急诊POCUS技能教学应用实践,优化现有的教学模式,探索新型教学方式。本研究证实了该教学模式可有效提升无超声培训基础的急诊住院医师在超声基础理论知识、图像解读及实操技能等方面的水平,增强学习信心。短期培训后,住院医师能快速识别常见超声病理影像,并早期识别急性呼吸困难的致命病因。
利益冲突 所有作者声明无利益冲突
| [1] | 床旁超声在急危重症临床应用专家共识. 组床旁超声在急危重症临床应用的专家共识[J]. 中华医学杂志, 2016, 25(1): 10-21. DOI:10.3760/cma.j.issn.1671-0282.2016.01.005 |
| [2] | Ultrasound Guidelines: Emergency. Point-of-Care and Clinical Ultrasound Guidelines in Medicine[J]. NEJM, 2018, 69(5): e27-e54. DOI:10.1016/j.annemergmed.2016.08.457 |
| [3] | 刘荃乐, 李尊江, 吴绮琪, 等. 基于急诊床旁超声多维联合教学模式在急诊住院医师规范化培训教学中的应用[J]. 中华急诊医学杂志, 2024, 33(6): 853-857. DOI:10.3760/cma.j.issn.1671-0282.2024.06.024 |
| [4] | Kotsis SV, Chung KC. Application of the "see one, do one, teach one" concept in surgical training[J]. Plast Reconstr Surg, 2013, 131(5): 1194-1201. DOI:10.1097/prs.0b013e318287a0b3 |
| [5] | Kirby W C, Van d W M C. Experiences in Liberal Arts and Science Education from America, Europe, and Asia||Transcending Boundaries: Educational Trajectories, Subject Domains, and Skills Demands[J]. 2016. DOI: 10.1057/978-1-349-94892-5_9. |
| [6] | Bouwmeester RAM, de Kleijn RAM, van den Berg IET, et al. Flipping the medical classroom: Effect on workload, interactivity, motivation and retention of knowledge[J]. Comput Educ, 2019, 139: 118-128. DOI:10.1016/j.compedu.2019.05.002 |
| [7] | Wohlrab K, Jelovsek JE, Myers D. Incorporating simulation into gynecologic surgical training[J]. Am J Obstet Gynecol, 2017, 217(5): 522-526. DOI:10.1016/j.ajog.2017.05.017 |
| [8] | Santus P, Radovanovic D, Saad M, et al. Acute dyspnea in the emergency department: a clinical review[J]. Intern Emerg Med, 2023, 18(5): 1491-1507. DOI:10.1007/s11739-023-03322-8 |
| [9] | Lichtenstein DA, Mezière GA. Relevance of lung ultrasound in the diagnosis of acute respiratory failure: the BLUE protocol[J]. Chest, 2008, 134(1): 117-125. DOI:10.1378/chest.07-2800 |
| [10] | Chiem AT, Chan CH, Ander DS, et al. Comparison of expert and novice sonographers' performance in focused lung ultrasonography in dyspnea (FLUID) to diagnose patients with acute heart failure syndrome[J]. Acad Emerg Med, 2015, 22(5): 564-573. DOI:10.1111/acem.12651 |
| [11] | Mumoli N, Vitale J, Giorgi-Pierfranceschi M, et al. Accuracy of nurse-performed lung ultrasound in patients with acute dyspnea: a prospective observational study[J]. Medicine, 2016, 95(9): e2925. DOI:10.1097/md.0000000000002925 |
| [12] | Vitale J, Mumoli N, Giorgi-Pierfranceschi M, et al. Comparison of the accuracy of nurse-performed and physician-performed lung ultrasound in the diagnosis of cardiogenic dyspnea[J]. Chest, 2016, 150(2): 470-471. DOI:10.1016/j.chest.2016.04.033 |
| [13] | Laursen CB, Sloth E, Lambrechtsen J, et al. Focused sonography of the heart, lungs, and deep veins identifies missed life-threatening conditions in admitted patients with acute respiratory symptoms[J]. Chest, 2013, 144(6): 1868-1875. DOI:10.1378/chest.13-0882 |
| [14] | Skulec R, Parizek T, David M, et al. Lung point sign in ultrasound diagnostics of pneumothorax: imitations and variants[J]. Emerg Med Int, 2021, 2021: 6897946. DOI:10.1155/2021/6897946 |
| [15] | Ding W, Shen YH, Yang JX, et al. Diagnosis of pneumothorax by radiography and ultrasonography[J]. Chest, 2011, 140(4): 859-866. DOI:10.1378/chest.10-2946 |
| [16] | Chiem AT, Chan CH, Ander DS, et al. Comparison of expert and novice sonographers' performance in focused lung ultrasonography in dyspnea (FLUID) to diagnose patients with acute heart failure syndrome[J]. Acad Emerg Med, 2015, 22(5): 564-573. DOI:10.1111/acem.12651 |
| [17] | Bedetti G, Gargani L, Corbisiero A, et al. Evaluation of ultrasound lung comets by hand-held echocardiography[J]. Cardiovasc Ultrasound, 2006, 4(1): 34. DOI:10.1186/1476-7120-4-34 |
| [18] | Fields JM, Davis J, Girson L, et al. Transthoracic echocardiography for diagnosing pulmonary embolism: a systematic review and meta-analysis[J]. J Am Soc Echocardiogr, 2017, 30(7): 714-723. e4. DOI:10.1016/j.echo.2017.03.004 |
| [19] | Gillon S, Zafiropoulos A, Madhivathanan P. Echocardiography training for non-cardiologists[J]. Br J Hosp Med, 2014, 75(6): 346-348. DOI:10.12968/hmed.2014.75.6.346 |
| [20] | 郭辉, 钟燕, 杨贤义, 等. 肺栓塞诱发心脏骤停并发急性胰腺炎1例[J]. 中华急诊医学杂志, 2025, 34(5): 733-735. DOI:10.3760/cma.j.issn.1671-0282.2025.05.019 |
| [21] | Martínez AR, Luordo D, Rodríguez-Moreno J, et al. Point of care ultrasound for monitoring and resuscitation in patients with shock[J]. Intern Emerg Med, 2025, 20(5): 1505-1515. DOI:10.1007/s11739-025-03898-3 |
| [22] | Chatta P, Diep B, Kewcharoen J, et al. The diagnostic yield for computed tomography pulmonary angiography in patients with anticoagulation[J]. World J Emerg Med, 2024, 15(4): 251. DOI:10.5847/wjem.j.1920-8642.2024.042 |
| [23] | Valle Alonso J, Montoro E, Noblia L. Loculated pericardial hematoma diagnosed with point-of-care ultrasound[J]. World J Emerg Med, 2024, 15(3): 241. DOI:10.5847/wjem.j.1920-8642.2024.039 |
 2026, Vol. 35
2026, Vol. 35