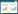2. 常州市金坛第一人民医院(江苏大学附属金坛医院)手术室,常州 213200
2. Department of Operating Room, Jintan Hospital Affiliated with Jiangsu University, Changzhou 213200, Jiangsu, China
困难气道管理失败占麻醉相关死亡的30%,几乎三分之二与气道管理相关的并发症发生在诱导期[1]。急诊手术患者因病情危重、评估时间紧迫、饱胃等因素,其困难气道一旦处理不当极易演变为紧急气道,导致灾难性后果。因此,快速、准确地识别困难气道并提前制定应对策略,是降低急诊气道管理风险的核心环节[2]。然而,现有气道评估体系局限性显著。传统体格检查(如改良Mallampati分级、甲颏间距)虽广泛应用,但主观性强、预测效能不足[3-4]。近年来,床旁超声凭借其实时、无创、可量化的优势,在气道评估中备受青睐。既往研究证实,超声测量的舌体、颈部软组织厚度等气道参数对困难喉镜暴露(difficult laryngoscopic exposure, DL)具有一定预测价值[5-6]。但单一指标的诊断效能仍不理想,现有研究多聚焦于喉镜暴露间接相关的解剖如舌厚度、舌体积、舌颏结构等,与喉镜暴露时直接相关的气道结构如会厌、声带和会厌-声带联动关系等研究尚且较少。而这些与喉镜暴露直接相关的解剖结构,对操作难易程度的影响更为关键,相关研究的缺失也限制了超声在急诊气道精准评估中的临床应用[7-8]。
本研究旨在:探索超声下会厌、声带等结构对急诊患者困难喉镜暴露的预测效能;构建并验证整合超声联动指标的综合预测模型;为急诊手术患者困难气道的快速决策提供更精准、客观的评估工具。
1 资料与方法 1.1 一般资料本研究为单中心观察性诊断性研究,已获常州市金坛第一人民医院伦理委员会批准(批件号:伦审2022013),患者及家属已签署知情同意书。选择2023年6月至2025年1月急诊行气管插管全身麻醉的患者,年龄18~80岁,体重指数(body mass index, BMI)17~35 kg/m2,性别不限,ASA分级Ⅰ~Ⅲ级。排除标准:头面部畸形或结构异常、颞下颌关节活动障碍、既往已知存在DL、精神障碍等不能配合的患者。
1.2 操作方法麻醉前由本院麻醉医生进行麻醉前评估,患者于仰卧位给氧去氮3 min,在标准监护下接受统一的麻醉诱导:静脉注射咪达唑仑(江苏恩华药业股份有限公司、中国江苏省徐州市、中国)0.04~0.06 mg/kg、舒芬太尼(宜昌人福药业有限责任公司、中国湖北省宜昌市、中国)0.25~0.35 μg/kg、丙泊酚(辽宁海思科制药有限公司、中国辽宁省葫芦岛市兴城市、中国)1.0~2.5 mg/kg。待患者意识和睫毛反射消失后行面罩加压通气,并静脉注射顺式阿曲库铵(浙江仙琚制药股份有限公司、中国浙江省台州市、中国)0.2 mg/kg。3 min后喉镜暴露操作由本研究指定的5年以上临床经验的麻醉医生进行,与在场的另一位高年资麻醉医生在喉镜视野下分别独立判断Cormack-Lehane分级(CL分级),再共同核对并即时达成共识:Ⅰ级可完全暴露全部声门;Ⅱ级仅见声门入口后壁和后半部分声门;Ⅲ级仅可见会厌;Ⅳ级无法看到会厌,仅见软腭。Ⅲ级和Ⅳ级提示患者存在困难喉镜暴露。CL分级是困难喉镜暴露诊断的金标准,根据是否存在DL分为2组:DL组和非DL(non-difficult laryngoscopic exposure,NDL)组。
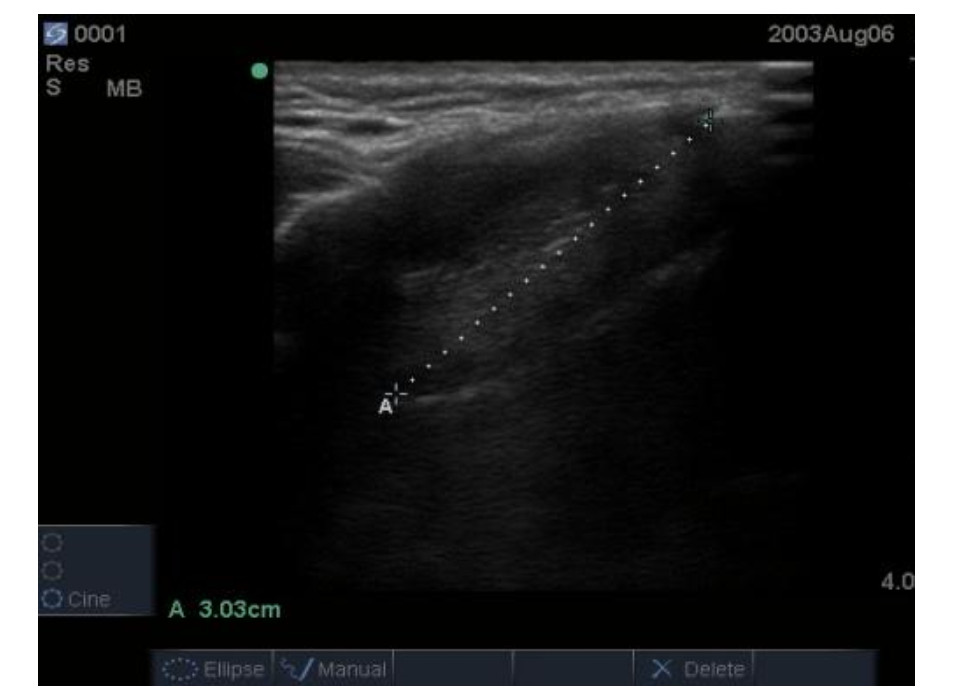
患者术后转入复苏室苏醒,清醒拔管后统一由具备10年以上临床麻醉经验及气道超声评估经验的麻醉医生(对分组情况完全盲态,且本研究所有测量及数据记录工作均由该医生独立完成)进行常规气道评估:张口度(mouth opening, MO)、甲颏间距(thyromental distance, TMD)、颈围(neck circumference, NC)、改良Mallampati分级(modified Mallampati classification, MMT)。之后由其继续进行超声气道指标的测量,患者取平卧、头后仰位,采用索诺声便携式彩超M-Turb(富士胶片索诺声股份有限公司、美国华盛顿州博塞尔市、美国)高频线阵探头测量会厌长度(length of the epiglottis, LE)、真声带长度(length of the true vocal cord, LV)、LE/LV、皮肤到真声带下缘的距离(distance from the skin to the inferior margin of the true vocal cord, DSIV)、皮肤到声带前联合的距离(distance from the skin to the anterior commissure of the vocal cords, DSAV)、DSAV/DSIV。具体测量方法如下:LE:线阵探头横置于患者下颌中线处平行下滑,在短轴平面找到低回声会厌结构。以中线为中轴逆时针旋转,可见会厌长轴平面结构,测量会厌的起点和终点之间的直线距离(图 1A)。LV:超声扫查侧方位甲状软骨侧板,将探头横置于一侧甲状软骨板上,测量真声带长度(图 2A)。DSIV:超声测量皮肤到真声带下缘的距离(图 2B)。DSAV:超声测量皮肤到声带前联合的距离(图 2C)。
|
| 注:A线为LE 图 1 LE的超声图像 Fig 1 Ultrasound image of LE |
|
|
|
| 注:A线为LV;B线为DSIV;C为DSAV 图 2 真声带侧板水平超声图像 Fig 2 Ultrasound image at the level of the vocal fold lamina propria |
|
|
本研究所有超声气道参数均由同一名高年资麻醉医生盲态完成测量,为验证测量的组内一致性,从纳入的患者中随机选取18例进行盲态重复超声测量(两次测量间隔≥24 h),采用组内相关系数(ICC、双向混合模型、绝对一致性)评价测量重复性,结果显示LE、LV、DSIV、DSAV、LE/LV、DSAV/DSIV的ICC值分别为0.91、0.94、0.96、0.93、0.92、0.94(均P < 0.001),所有指标ICC均≥0.90,提示超声测量的组内一致性优秀、结果可靠。
1.3 样本量估算本研究作为诊断试验,采用PASS 15.0软件估算,预实验纳入患者32例,LE、LV、LE/LV、DSIV、DSAV、DSAV/DSIV等指标的敏感度约为50%~85%,特异度约为55%~70%。一个理想的预测指标应同时具有高敏感度和高特异度,鉴于识别DL的意义远大于排除DL[5],本研究期望预测指标的敏感度至少为75%,特异度约为60%。假设α=0.05,1-β=0.9,考虑到5%的脱落率,共需88例患者,每组44例。
1.4 统计学方法采用SPSS 25.0软件及MedCalc 18.9软件进行分析。正态分布的计量资料以均数±标准差(x±s)表示,组间比较采用两独立样本t检验;计数资料比较采用χ2检验。应用Spearman相关分析探讨组间差异有统计学意义的各指标与DL的相关性;采用受试者工作特征曲线下面积(AUC)评价各指标预测DL的准确性;确定截断值、敏感度和特异度;利用具有较高诊断价值的指标构建Logistic回归模型,进一步通过多指标联合诊断提高预测DL的诊断价值。以P < 0.05为差异具有统计学意义。
2 结果 2.1 一般资料的组间比较本研究最终纳入急诊手术患者88例。未发生困难面罩通气,发生困难气管插管6例,其中采用可视喉镜4例,可视硬镜2例,均来源于DL组,未发生插管失败。两组患者身高、体重、年龄和性别差异无统计学意义(P > 0.05)。与NDL组比较,DL组BMI增高(P < 0.05)。见表 1。
| 指标 | DL组(n=44) | NDL组(n=44) | t/χ2值 | P值 |
| 性别(男性/女性)a | 21/23 | 17/27 | 0.741 | 0.389 |
| 身高(x±s, cm) | 168.18±6.93 | 168.59±6.54 | -0.285 | 0.777 |
| 体重(x±s, kg) | 71.05±10.12 | 67.00±9.42 | 1.942 | 0.055 |
| BMI(x±s, kg/m2) | 25.05±2.70 | 23.56±2.88 | 2.499 | 0.014 |
| 年龄(x±s, 岁) | 60.43±11.97 | 55.99±9.22 | 1.949 | 0.055 |
| 注:a为例;BMI为体重指数 | ||||
与NDL组比较,DL组MO差异无统计学意义(P > 0.05),MMT、NC、LE、LE/LV、DSAV、DSAV/DSIV升高,TMD、LV、DSIV降低(P < 0.05)。见表 2。
| 指标 | DL组(n=44) | NDL组(n=44) | t/χ2值 | P值 |
| MMT(≤Ⅱ级/≥Ⅲ级)a | 15/29 | 33/11 | 14.85 | < 0.001 |
| NC(cm,x±s) | 38.88±1.55 | 36.62±0.80 | 8.59 | < 0.001 |
| LE(cm,x±s) | 4.35±0.69 | 4.05±0.61 | 2.188 | 0.031 |
| LE/LV(x±s) | 3.03±0.62 | 2.36±0.44 | 5.877 | < 0.001 |
| DSAV(cm,x±s) | 0.90±0.09 | 0.73±0.10 | 8.082 | < 0.001 |
| DSAV/DSIV | 0.52±0.06 | 0.38±0.05 | 11.527 | < 0.001 |
| TMD(cm,x±s) | 7.11±0.55 | 7.68±0.90 | -3.596 | 0.001 |
| LV(cm,x±s) | 1.46±0.18 | 1.73±0.15 | -7.891 | < 0.001 |
| DSIV(cm,x±s) | 1.74±0.09 | 1.93±0.07 | -11.516 | < 0.001 |
| 注:MMT为改良Mallampati分级,NC为颈围、LE为会厌长度,LE/LV为会厌长度/真声带长度,DSAV为皮肤到声带前联合的距离,DSAV/DSIV为皮肤到声带前联合的距离/皮肤到真声带下缘的距离,TMD为甲颏间距,LV为真声带长度,DSIV为皮肤到真声带下缘的距离;a为例 | ||||
Spearman相关性分析显示,MMT、LE、LE/LV、DSAV、DSAV/DSIV与DL呈正相关,TMD、LV、DSIV呈负相关(P < 0.05),其中DSAV/DSIV与DL相关性最高。见表 3。而BMI、LE的r值绝对值均 < 0.3,表明BMI、LE与DL的相关性极弱。
| 指标 | r值 | P值 |
| MMT | 0.411 | < 0.05 |
| LE | 0.237 | < 0.05 |
| LE/LV | 0.543 | < 0.05 |
| DSAV | 0.696 | < 0.05 |
| DSAV/DSIV | 0.811 | < 0.05 |
| TMD | -0.379 | < 0.05 |
| LV | -0.655 | < 0.05 |
| DSIV | -0.780 | < 0.05 |
| 注:MMT为改良Mallampati分级,LE为会厌长度,LE/LV为会厌长度/真声带长度,DSAV为皮肤到声带前联合的距离,DSAV/DSIV为皮肤到声带前联合的距离/皮肤到真声带下缘的距离,TMD为甲颏间距,LV为真声带长度,DSIV为皮肤到真声带下缘的距离 | ||
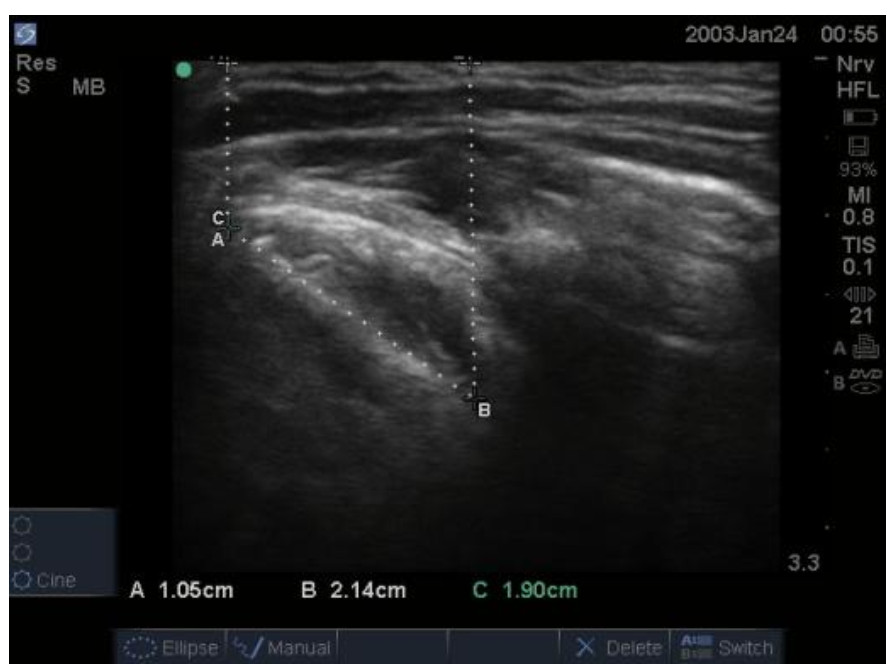
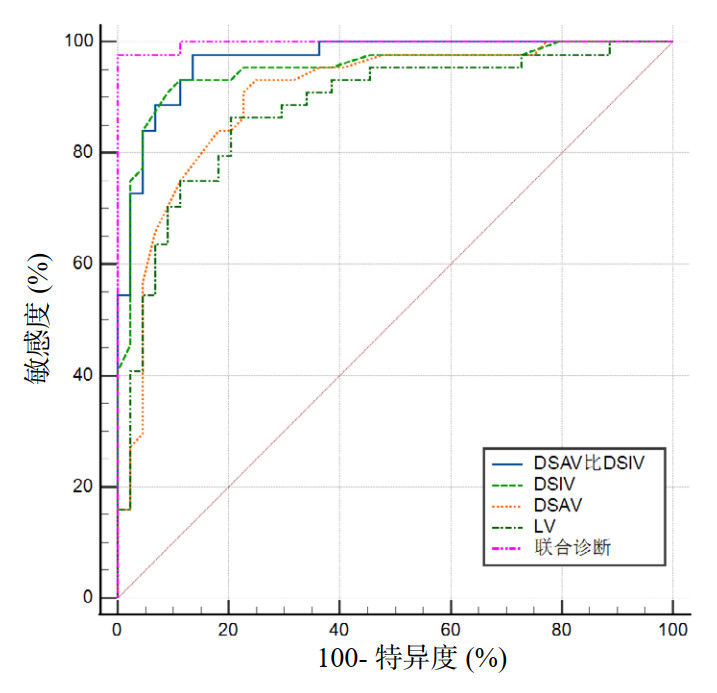
筛选出单因素方差分析后差异具有统计学意义、Spearman相关性分析结果与DL强相关且诊断价值较高的超声指标,纳入二项Logistic回归模型,最终纳入DSAV/DSIV、DSIV、DSAV和LV这四个指标,利用联合诊断Logistic回归预测概率值再次绘制ROC曲线,联合指标的AUC可达到0.997,优于任何单一指标(P < 0.05)。各指标预测DL的ROC曲线参数见表 4及图 3。
| 指标 | AUC(95%CI) | P值 | 截断值 | 敏感度(%) | 特异度(%) |
| DSAV/DSIV | 0.968(0.907~0.994) | < 0.0001 | 0.84 | 97.73 | 86.36 |
| DSIV | 0.950(0.882~0.985) | < 0.0001 | 1.84 cm | 90.91 | 90.91 |
| DSAV | 0.902(0.819~0.955) | < 0.0001 | 0.78 cm | 93.18 | 75.00 |
| LV | 0.878(0.791~0.938) | < 0.0001 | 1.61 cm | 86.36 | 79.55 |
| LE/LV | 0.814(0.716~0.889) | < 0.0001 | 2.62 | 75.00 | 79.55 |
| TMD | 0.719(0.613~0.810) | 0.0001 | 7.23 cm | 59.09 | 77.27 |
| MMT | 0.705(0.598~0.797) | < 0.0001 | Ⅲ级 | 65.91 | 75.00 |
| LE | 0.637(0.527~0.737) | 0.0224 | 4.41 cm | 47.73 | 79.55 |
| 联合指标 | 0.997(0.954~1.00) | < 0.0001 | 0.49 | 97.73 | 100.00 |
| 注:DSAV/DSIV为皮肤到声带前联合的距离/皮肤到真声带下缘的距离,DSIV为皮肤到真声带下缘的距离,DSAV为皮肤到声带前联合的距离,LV为真声带长度,LE/LV为会厌长度/真声带长度,TMD为甲颏间距,MMT为改良Mallampati分级,LE为会厌长度 | |||||
|
| 图 3 筛选后的气道评估指标及联合指标预测DL的ROC曲线图 Fig 3 ROC curves of the screened airway assessment indicators and their combined index in predicting DL |
|
|
许多国家的气道指南强调麻醉前对所有患者进行全面和熟练的气道评估的重要性[6-12]。然而,传统体格检查方法如Mallampati评分和BMI等在困难气道评估中存在局限性[13-19]。即使MMT是筛查困难喉镜暴露的最常用试验,但其准确性仍存在争议[20]。因此,在急诊手术患者插管前,探寻快速、可靠、准确的气道评估方法显得更为重要与迫切。
近年来,便利快捷的超声气道评估技术在临床研究中被广泛报道,其测量准确度接近MRI水平[21]。声门处的喉部结构是喉镜暴露过程中的重要视觉标记[22]。会厌和声带直接参与喉镜暴露的过程,其测量值更具预测价值[13]。本研究在解剖基础上充分考虑了喉镜暴露时会厌和真声带之间的联动关系,通过超声测量LE、LV、DSIV、DSAV等指标,并引入LE/LV和DSAV/DSIV等联动指标,全面评估与喉镜暴露密切相关的解剖指标。
本研究结果显示,这些指标可有效预测DL;在单一指标中,DSAV/DSIV和DSIV的预测价值最高,其AUC、敏感度和特异度均优于其他指标。原因可能是:DSAV/DSIV比值能够综合反映会厌和声带的相对位置,而DSIV则直接反映了声带下缘的可视深度,直接影响了喉镜暴露的难易。虽然联合指标的AUC达到了0.997,表现出更高的预测价值,但其测量和计算过程较为复杂,可能限制其在临床中的广泛应用。因此相比之下,DSAV/DSIV和DSIV更适合应用于临床气道评估。另外,TMD、MMT、LE的诊断价值均不高,考虑到其在喉镜暴露时的意义可能不大:TMD仅反映下颌后缩或短颈,应用范围较窄;临床普遍应用的MMT预测能力较低,推测可能与它反映口咽腔体积,却不能评估喉部情况有关;虽然过长的LE会妨碍声门暴露,但本结果中的预测价值并不高,这与Han等[20]通过MRI研究的结果基本相近。本研究中LV、DSIV和DSAV均可反映在喉镜暴露时声门的可视程度,DSAV的测量值、预测价值与前期研究结果相似[5]。此外,本研究引入的DSAV/DSIV和LE/LV等联动指标,能更全面地反映喉镜暴露时的解剖关系,但LE/LV的AUC介于两个单一指标之间,可能与LE的诊断能力较差有关。与传统气道评估方法相比,本研究的超声指标显示出更高的敏感度和特异度。这表明,超声技术在预测DL方面具有显著优势,能够弥补传统方法的不足。这也倡导急诊科及麻醉科医生联合培训、熟练掌握这项技术,为顺利建立急诊患者的气道做好可视化预判与准备、提供及时必要的生命支持。
本研究也有一些不足。①困难喉镜暴露临床发生率较低,若采用术前收集数据的传统研究方法,所需样本量大、研究周期长,且本研究开展前尚无明确的术前超声评估判定阈值,同时急诊患者术前评估时间相对紧张,因此本研究选择在术后拔管后开展数据收集(操作时间更宽裕,可保证测量准确性),并将困难与非困难喉镜暴露人群按1∶1配比,以减少试验时间及资源浪费,但该设计也一定程度造成了选择偏倚。后续将开展前瞻性研究,根据评估测量时间、结合临床实际,于麻醉诱导前完成这些超声气道指标的测量,进一步验证本研究的结果。②样本量相对有限且为单中心研究,后续将扩大样本量并开展多中心研究,以加强结果的验证性和可靠性。③未纳入头面部畸形、气道解剖结构异常等特殊人群,而这类人群是困难喉镜暴露的高危群体,导致本研究结论难以直接应用于该类人群,后续将针对性分类探讨、分析这类特殊患者的气道解剖特征及喉镜暴露程度,完善超声气道评估的适用范围。
综上所述,超声测量的DSAV/DSIV、DSIV、DSAV可有效预测急诊患者DL,推荐用于诱导前气道评估。联合指标可优化预测效能,建议急诊科、麻醉科等相关科室医生加强气道超声的操作培训。
利益冲突 所有作者声明无利益冲突
作者贡献声明 王偲:研究设计、统计分析、论文撰写;谷书馨:数据整理、分析数据;刘依雯:数据收集与整理;戴雷:数据收集、质量把控;范云霞:全面推进、论文修改
| [1] | De Luis-Cabezón N, Ly-Liu D, Renedo-Corcostegui P, et al. A new score for airway assessment using clinical and ultrasound parameters[J]. Front Med, 2024, 11: 1334595. DOI:10.3389/fmed.2024.1334595 |
| [2] | Wu HH, Wang H. Diagnostic efficacy and clinical value of ultrasonography in difficult airway assessment: based on a prospective cohort study[J]. Contrast Media Mol Imaging, 2022, 2022: 4706438. DOI:10.1155/2022/4706438 |
| [3] | Pillai A, Arora P, Kabi A, et al. The diagnostic accuracy of point-of-care ultrasound parameters for airway assessment in patients undergoing intubation in emergency department-an observational study[J]. Int J Emerg Med, 2024, 17(1): 12. DOI:10.1186/s12245-024-00585-6 |
| [4] | 陈哲平, 孟昭骞, 卢国栋, 等. 超声测量上气道解剖参数预测困难气道的研究进展[J]. 临床麻醉学杂志, 2023, 39(4): 422-425. DOI:10.12089/jca.2023.04.017 |
| [5] | 王偲, 韦美良, 马茜, 等. 超声定位颈部解剖结构预测患者困难喉镜显露的准确性[J]. 中华麻醉学杂志, 2020, 40(7): 847-850. DOI:10.3760/cma.j.cn131073.20200302.00719 |
| [6] | Rosboch GL, Cortese G, Neitzert L, et al. Towards a universal, holistic, evidence-based consensus on difficult airway management: the new American Society of Anesthesiologists guidelines[J]. Ann Transl Med, 2022, 10(21): 1182. DOI:10.21037/atm-22-4271 |
| [7] | Ki S, Cho SB, Park S, et al. Management of unanticipated difficult airway in a patient with well-visualized vocal cords using video laryngoscopy - A case report[J]. Anesth Pain Med, 2023, 18(2): 204-209. DOI:10.17085/apm.23002 |
| [8] | Schmidt AP. Expert recommendations for managing difficult airways in adults and children: insights from the Brazilian Society of Anesthesiology (SBA)[J]. Braz J Anesthesiol, 2024, 74(1): 844479. DOI:10.1016/j.bjane.2024.844479 |
| [9] | Omole OB, Torlutter M, Akii AJ. Preanaesthetic assessment and management in the context of the district hospital[J]. S Afr N Fam Pract, 2021, 63(1): e1-e7. DOI:10.4102/safp.v63i1.5357 |
| [10] | Smith C, McNarry AF. Airway leads and airway response teams: improving delivery of safer airway management?[J]. Curr Anesthesiol Rep, 2020, 10(4): 370-377. DOI:10.1007/s40140-020-00404-7 |
| [11] | Uppalapati VK, Chattoraj A, Nag DS, et al. A rare case of kostmann syndrome presenting difficult airway challenges and patient preparedness for anesthesiologists[J]. Cureus, 2022, 14(7): e26996. DOI:10.7759/cureus.26996 |
| [12] | Law JA, Duggan LV, Asselin M, et al. Canadian Airway Focus Group updated consensus-based recommendations for management of the difficult airway: part 2. Planning and implementing safe management of the patient with an anticipated difficult airway[J]. Can J Anesth/J Can Anesth, 2021, 68(9): 1405-1436. DOI:10.1007/s12630-021-02008-z |
| [13] | Wang L, Feng YK, Hong L, et al. Ultrasound for diagnosing new difficult laryngoscopy indicator: a prospective, self-controlled, Assessor blinded, observational study[J]. Chin Med J, 2019, 132(17): 2066-2072. DOI:10.1097/CM9.0000000000000393 |
| [14] | Petrov I, Stankovic Z, Soldatovic I, et al. Difficult airway prediction in infants with apparently normal face and neck features[J]. J Clin Med, 2024, 13(15): 4294. DOI:10.3390/jcm13154294 |
| [15] | Goranović T, Milić M, Nesek Adam V, et al. Assessment of standard anthropometric airway characteristics relevant for airway management of patients with obstructive sleep apnea syndrome during sleep breathing disorder surgery: a retrospective, single center study[J]. Acta Clin Croat, 2023, 62(Suppl1): 21-28. DOI:10.20471/acc.2023.62.s1.02 |
| [16] | Marchis IF, Negrut MF, Blebea CM, et al. Trends in preoperative airway assessment[J]. Diagnostics, 2024, 14(6): 610. DOI:10.3390/diagnostics14060610 |
| [17] | Harjai M, Alam S, Bhaskar P. Clinical relevance of mallampati grading in predicting difficult intubation in the era of various new clinical predictors[J]. Cureus, 2021, 13(7): e16396. DOI:10.7759/cureus.16396 |
| [18] | Kaul R, Singh D, Prakash J, et al. Ultrasound guided measurement of anterior neck tissue for the prediction of difficult airway: a prospective observational study[J]. Rom J Anaesth Intensive Care, 2022, 28(2): 105-110. DOI:10.2478/rjaic-2021-0018 |
| [19] | Huitink JM. Airway triage: goodbye, difficult airway![J]. Indian J Anaesth, 2024, 68(8): 677-679. DOI:10.4103/ija.ija_505_24 |
| [20] | Han YZ, Tian Y, Zhang H, et al. Radiologic indicators for prediction of difficult laryngoscopy in patients with cervical spondylosis[J]. Acta Anaesthesiol Scand, 2018, 62(4): 474-482. DOI:10.1111/aas.13078 |
| [21] | Alessandri F, Antenucci G, Piervincenzi E, et al. Ultrasound as a new tool in the assessment of airway difficulties: an observational study[J]. Eur J Anaesthesiol, 2019, 36(7): 509-515. DOI:10.1097/EJA.0000000000000989 |
| [22] | Ni HW, Guan CM, He GB, et al. Ultrasound measurement of laryngeal structures in the parasagittal plane for the prediction of difficult laryngoscopies in Chinese adults[J]. BMC Anesthesiol, 2020, 20(1): 134. DOI:10.1186/s12871-020-01053-3 |
 2026, Vol. 35
2026, Vol. 35