1900年, Klippel-Trenaunay综合征(Klippel-Trenaunay syndrome, KTS)由2名法国医生Klippel和Trenaunay发现并命名, 系一种多因素作用、中胚层发育异常的先天性血管畸形, 可累及一个或多个肢体, 主要表现为皮肤血管痣(瘤)、静脉曲张、软组织及骨肥大畸形三联征[1]。主要并发症包括高凝状态[2-5], 血栓形成及肺栓塞(pulmonary embolism, PE)[6]。现报道1例首都医科大学附属北京安贞医院急诊重症监护室收治的KTS引发PE的患者及随访3年的资料, 并进行文献复习。
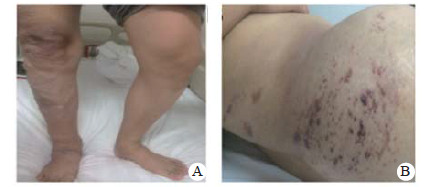
1 资料与方法男, 29岁, 因“胸闷伴呼吸困难3 d”于2015年3月2日入院。患者3 d前出现胸闷及憋气症状, 活动后加剧, 伴有右下肢肿胀及疼痛, 无黑曚、晕厥, 未予重视及诊治, 1 d前胸闷、憋气渐加重就诊。入院体格检查:体温36.5 ℃, 脉搏112次/min, 血压88/55 mmHg(1 mmHg=0.133 kPa), 呼吸28次/min。神志清, 面色苍白, 精神正常, 口唇、甲床轻度发绀, 指端凉。双肺呼吸运动对称, 触觉语颤对称, 未触及胸膜摩擦感, 双肺叩诊呈轻音, 双肺呼吸音清, 未闻及干湿啰音。心尖搏动正常, 位于左锁骨中线上第五肋间, 心脏不大, 心率112次/min, 心律齐, P2>A2, 各瓣膜区未闻及杂音, 未闻及心包摩擦音。腹部柔软, 无包块, 无压痛及反跳痛, 肝脾肾未触及。右下肢远端后侧可见明显血管瘤征象(图 1A), 臀背部可见先天性痣状毛细血管畸形(图 1B)。右下肢肿胀, 股骨中段水平中度水肿及压痛。既往史:自幼出现右下肢静脉曲张, 逐渐上沿至臀部, 曾经在幼时反复出现右下肢皮肤破溃。
|
| 图 1 患者右下肢血管瘤(站立时)(A); 臀背部先天性痣状毛细血管畸形(葡萄酒色斑)(B) |
|
|
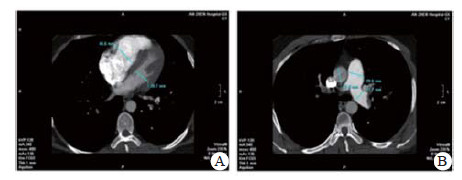
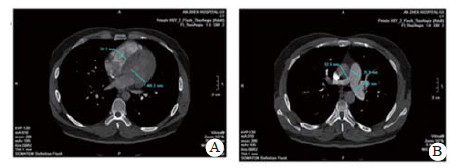
实验室检查结果:动脉血气分析pH 7.458, PaO2 60.5 mmHg, PaCO2 26.7 mmHg, SpO2 92.0%;D-二聚体2 655 ng/mL; BNP 163.00 pg/mL; 血常规WBC 5.91 ×1012/L, NE 73.8%, HGB 138.0 g/L, PLT 286 g/L; 同型半胱氨酸(HCY)14.0 μmol/L (正常值:6~14 μmol/L); 纤维蛋白原定量(FBG) 0.520 g/L(正常值:2.000~4.000 g/L), 纤溶酶原活性39.0%(73.0%~127.0%), 纤溶酶原抑制物-1(PAI-1)6.898 ng/mL(正常均数4.207 ng/mL), 组织纤溶酶原激活物(t-PA) 5.135 μg/L(正常均数2.375 μg/L); 血浆抗凝血酶Ⅲ(AT-Ⅲ:A)、血浆蛋白C活性(PC:a)、血浆蛋白S活性(PS:a)以及狼疮抗凝剂(Lupus anticoagulant, LA)水平在正常范围内。行经胸壁超声心动图检查提示右心扩大(因肺动脉瓣及三尖瓣反流极少, 无法准确估测肺动脉压力), 肺动脉增强CT(pulmonary artery computed tomography angiography, CTPA)提示右室扩大、两肺动脉主干及分支可见多发充盈缺损(图 2)。下肢静脉多普勒超声提示右侧腘静脉急性深静脉血栓形成及右侧股浅静脉血栓形成, 左侧髂静脉及左下肢深静脉未见明显异常。诊断为急性PE(高危组)、KTS。评估后给予重组组织型纤溶酶原激活物(r-tPA)50 mg 2 h内静脉泵入溶栓治疗, 溶栓过程中(r-tPA使用至35 mg时)患者出现咯血约200 mL, 遂被迫停止溶栓治疗, 监测活化凝血时间(accelerated clotting time, ACT)降至200s时给予普通肝素持续泵入并维持ACT于180~220 s, 肝素抗凝治疗48 h后改为低分子肝素(low molecular weight heparin, LMWH)联合华法林治疗, 期间未再发生咯血症状。入院第4天完善肺通气/灌注显像检查, 并提示:左肺下叶, 右肺中叶内段(亚段)、中叶外段、下叶前基底段、外基底段、后基底段血流灌注可见放射性分布稀疏缺损区, 双肺多发PE(累及8个肺段及1个亚肺段), 肺血流灌注受损范围占双肺容积的51%;入院10 d后复查CTPA, 结果显示两肺动脉主干腔内充盈缺损完全消失(图 3)。住院治疗15 d患者好转出院, 院外口服华法林抗凝治疗, 定期监测国际标准化比值(INR), 且维持于PE治疗范围2~3之间。抗凝治疗1年后进行肺通气/灌注显像复查, 提示右肺下叶前基底段、外基底段血流灌注改善, 左肺下叶, 右肺中叶内侧(亚段)、中叶外段、下叶后基底段血流灌注恢复正常。随访3年以来, 患者院外规律服用华法林抗凝治疗, 定期监测INR, 定期复查超声心动图及肺通气/灌注显像检查, 出院3个月超声心动图检查肺动脉压力正常、三尖瓣反流消失; 出院12个月及33个月复查肺通气/灌注未见新发的血流灌注稀疏缺损区, 出院33个月复查双髂双下肢静脉超声未见明显阻塞, 随访期间未出现出血或其他不良事件, 出院1个月后恢复工作至今, 一般状况良好。
|
| 图 2 患者CTPA(溶栓前):房室瓣水平显示右室明显扩张(A); 主肺动脉水平显示肺动脉增宽(B) |
|
|
|
| 图 3 患者溶栓后10 d复查CTPA, 右室扩张明显好转(A)、肺动脉增宽有所缓解(B) |
|
|
本例患者特点:青年男性, 急性起病; 胸闷伴呼吸困难; CTPA证实肺栓塞, 既往存在KTS, 诊断为急性肺栓塞(高危组)明确。经过溶栓及抗凝治疗3年, 无论症状还是客观检查均提示明显好转。由于患者存在下肢血管畸形, 存在较高的深静脉血栓形成风险, 建议其院外长期口服华法林抗凝治疗。随访3年中, 患者未出现呼吸困难, 无运动耐量降低等相关症状, 无复发征象及出血事件发生, 提示长期抗凝治疗的有效性及安全性。
KTS是一种罕见的先天性周围血管畸形疾病, 72%的KTS患者可观察到静脉畸形, 具有较大, 较复杂及混合血管畸形的患者血栓栓塞的风险较高[6]。国外有报道指出22.4%的KTS患者合并有静脉血栓栓塞症(VTE)[7]。因静脉畸形导致血流速度下降, KTS患者可形成继发性血栓并出现VTE[8]。该病在国内罕见, 尚未得到充分了解。目前仅有王艳飞等[9]报道1例, 但尚无长期随访研究的报道。KTS合并VTE发病率并非100%, 所以有理由推测KTS合并凝血紊乱时才会更容易出现血栓事件。既往研究曾报道广泛的静脉畸形存在高凝状态的证据以D-二聚体、纤维蛋白升高及纤维蛋白原下降为主要特点[2-5]。本研究发现患者实验室检查提示凝血机制紊乱(PAI-1和t-PA升高、纤溶酶原活性下降), 除了存在静脉畸形外, 明确合并纤溶机制的异常成为导致发生本次静脉事件的重要原因。t-PA与PAI-1主要由血管内皮细胞合成, 是反映纤溶功能的主要指标。t-PA的主要功能是将纤溶酶原激活为具有活性的纤溶酶, 防止血栓形成。PAI-1主要作用是灭活t-PA的活性, 并参与生理性局部止血功能和组织修复过程。血浆中PAI-1与t-PA的增高均是PE的危险因素[10]。与既往国内外报道不同的是, 本例患者凝血机制紊乱以PAI-1和t-PA升高、纤溶酶原活性下降为特点, 提示该例KTS患者并发症VTE除了显而易见的先天静脉畸形外, 还与存在纤溶系统异常有关。
目前该病治疗方面无特效方法, 主要是对症治疗, 有出血、感染、畸形血管血栓栓塞或顽固性溃疡者可考虑手术治疗[11]。对于血流动力学不稳定的PE患者, 发病后48 h内紧急溶栓治疗, 患者可从中获益, 溶栓治疗时间窗为2周[12]。静脉溶栓治疗可降低病死率和复发率[13-14], 其主要风险为内脏出血, 发生率约为2.73%[15]。
KTS合并PE时及时治疗及院外规律随访可以明显改善患者预后; 纤溶机制的异常是导致KTS患者出现静脉血栓事件的重要原因。
| [1] | Klippel M, Trenaunay P. Du noevus variqueux osteohypertrophiques[J]. Arch Gen Med (Paris), 1900, 185: 641-672. |
| [2] | Mason KP, Neufeld EJ, Karian VE, et al. Coagulation abnormalities in pediatric and adult patients after sclerotherapy or embolization of vascular anomalies[J]. AJR Am J Roentgenol, 2001, 177(6): 1359-1363. DOI:10.2214/ajr.177.6.1771359 |
| [3] | Mazoyer E, Enjolras O, Laurian C, et al. Coagulation abnormalities associated with extensive venous malformations of the limbs:differentiation from Kasabach- Merritt syndrome[J]. Clin Lab Haematol, 2002, 24(4): 243-251. DOI:10.1046/j.1365-2257.2002.00447.x |
| [4] | Enjolras O, Ciabrini D, Mazoyer E, et al. Extensive pure venous malformations in the upper or lower limb:a review of 27 cases[J]. J Am Acad Dermatol, 1997, 36(2 Pt 1): 219-225. DOI:10.1016/S0190-9622(97)70284-6 |
| [5] | Poon MC, Kloiber R, Birdsell DH. Epsilon-aminocaproic acid in the reversal of a consumptive coagulopathy with platelet sequestration in a vascular malformation of Klippel-Trenaunay syndrome[J]. Am J Med, 1989, 87(2): 211-213. DOI:10.1016/S0002-9343(89)80699-0 |
| [6] | Huiras EE, Banes CJ, Eichenfield LF, et al. Pulmonary thromboembolism associated with Klippel-Trenaunay Syndrome[J]. Pediatrics, 2005, 116(4): e596-600. DOI:10.1542/peds.2004-1607 |
| [7] | Upadhyay H, Sherani K, Vakil A, et al. A case of recurrent massive pulmonary embolism in Klippel-Trenaunay-Weber syndrome treated with thrombolytics[J]. Respir Med Case Rep, 2016, 17: 68-70. DOI:10.1016/j.rmcr.2016.01.008 |
| [8] | Oduber CE, van Beers EJ, Bresser P, et al. Venous thromboembolism and prothrombotic parameters in Klippel-Trenaunay syndrome[J]. Neth J Med, 2013, 71(5): 246-252. |
| [9] | 王艳飞, 任越, 贾新. Klippel-Trenaunay综合征致肺栓塞1例[J]. 临床荟萃, 2011, 26(3): 207. |
| [10] | Gram J, Sidelmann J, Jespersen J. Does low protein concentration of tissue-type plasminogen activator predict a low risk of spontaneous deep vein thrombosis[J]. Thromb Haemost, 1995, 74(2): 718-721. |
| [11] | 张健. Klippel-Trenaunay综合征的诊断和治疗[J]. 中国实用外科杂志, 2015, 35(12): 1298-1301. |
| [12] | Wells PS, Forgie MA, Rodger MA. Treatment of venous thromboembolism[J]. JAMA, 2014, 311(7): 717-728. DOI:10.1001/jama.2014.65 |
| [13] | Marti C, John G, Konstantinides S, et al. Systemic thrombolytic therapy for acute pulmonary embolism:a systematic review and meta-analysis[J]. Eur Heart J, 2015, 36(10): 605-614. DOI:10.1093/eurheartj/ehu218 |
| [14] | Stein PD, Matta F. Thrombolytic therapy in unstable patients with acute pulmonary embolism:saves lives but underused[J]. Am J Med, 2012, 125(5): 465-470. DOI:10.1016/j.amjmed.2011.10.015 |
| [15] | Chatterjee S, Chakraborty A, Weinberg I, et al. Thrombolysis for pulmonary embolism and risk of all-cause mortality, major bleeding, and intracranial hemorrhage:a meta-analysis[J]. JAMA, 2014, 311(23): 2414-2421. DOI:10.1001/jama.2014.5990 |
 2018, Vol. 27
2018, Vol. 27




