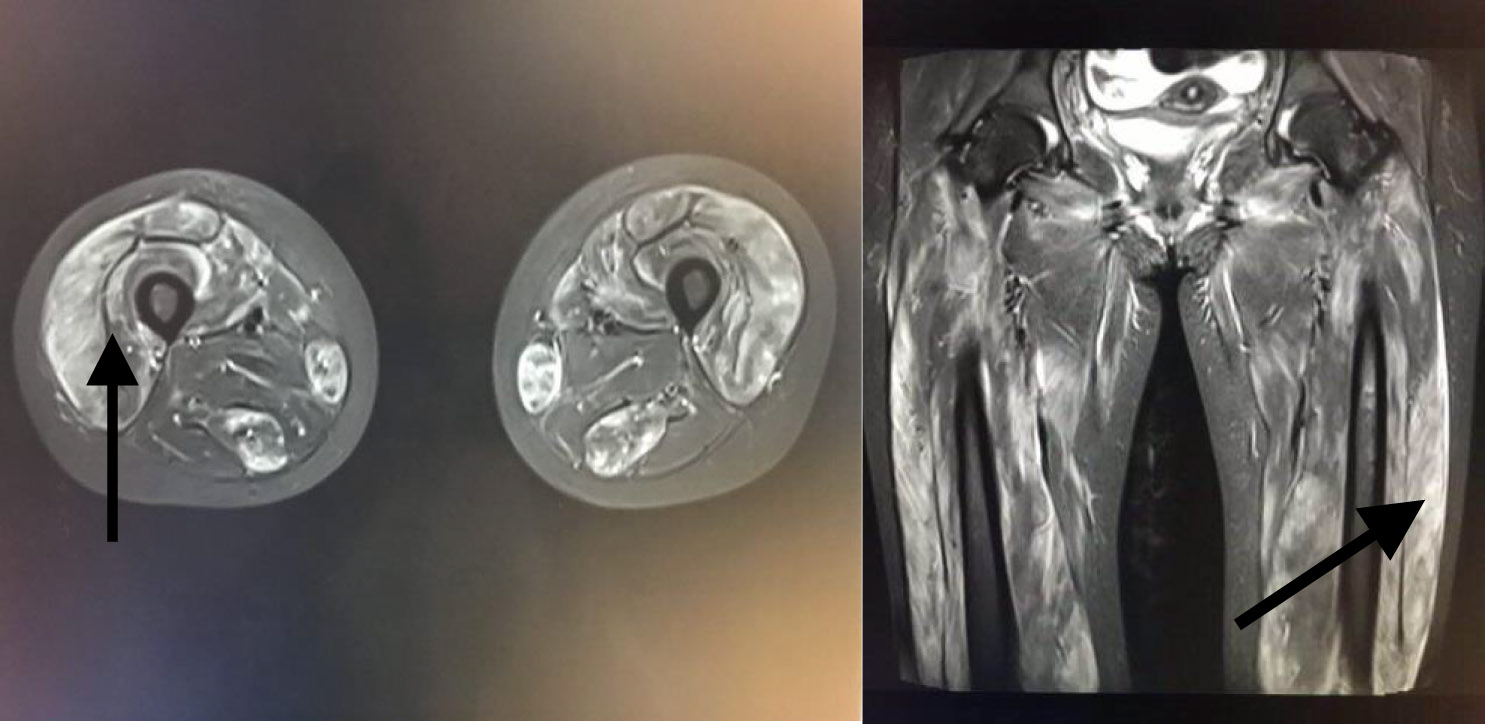
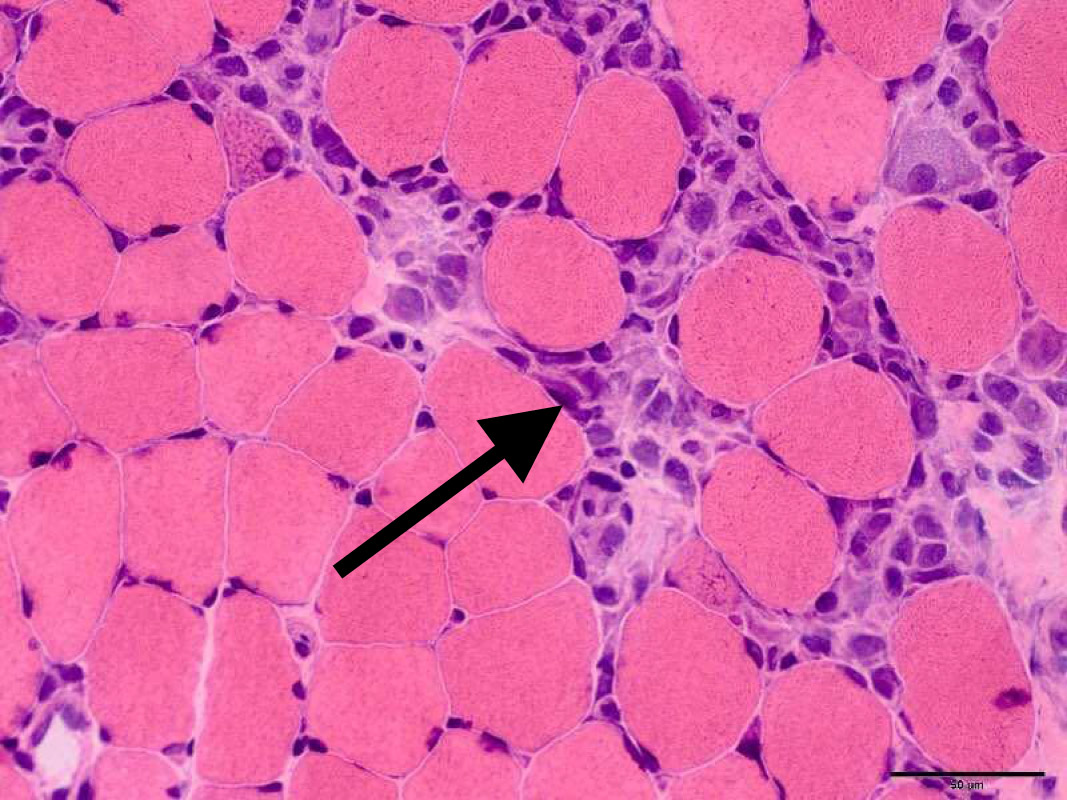
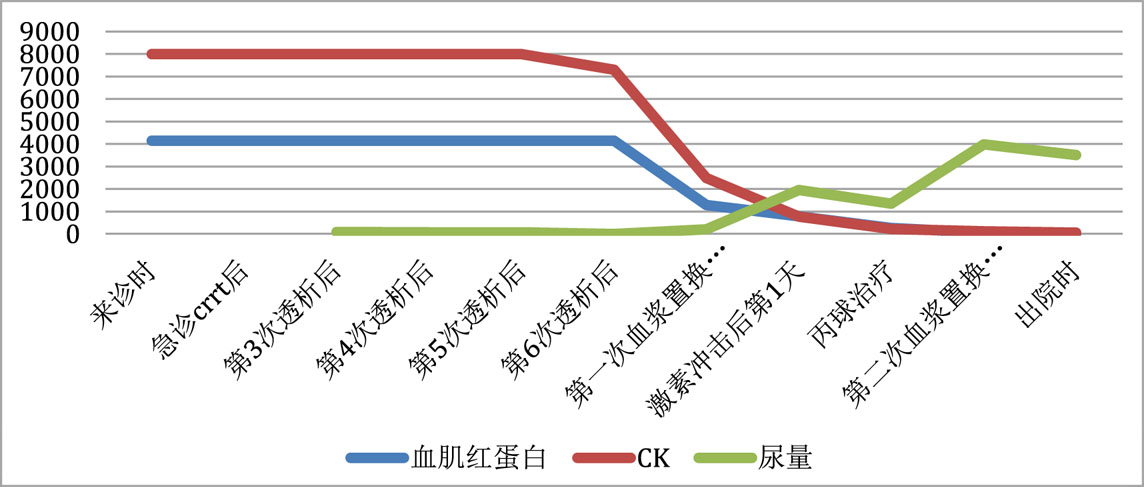
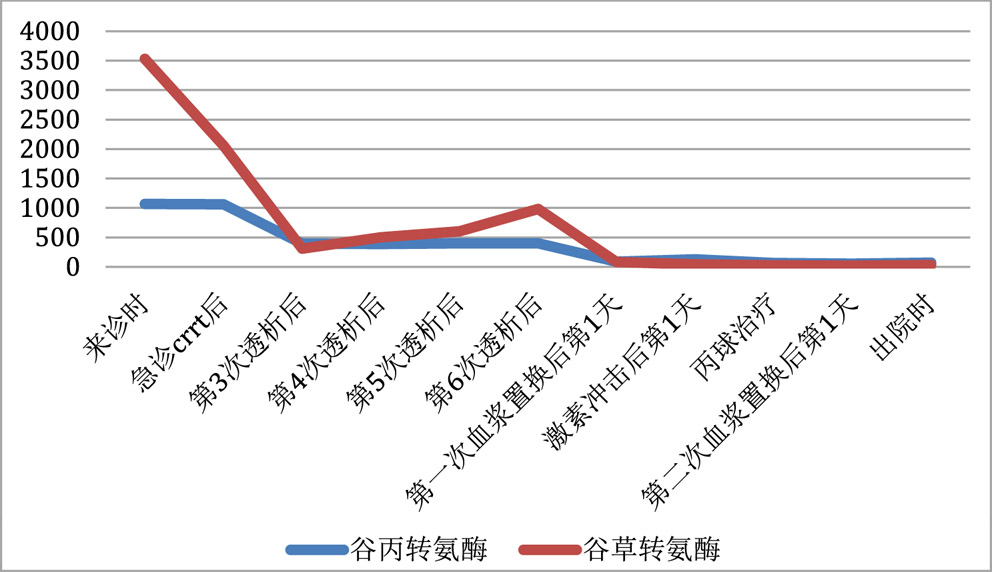
患者,女,20岁,主因“四肢无力9 d,无尿7 d”入院。9 d前无明显诱因出现乏力肌痛,伴随酱油色尿、少尿,当地医院查CK、尿肌红蛋白明显升高,予水化、碱化及透析治疗CK未见明显下降转诊。既往体健,否认用药史。查体:T37.8℃,P120次/min,RR18次/min, Bp147/68 mmHg(1mmHg=0.133Kpa), 双侧大腿可见瘀斑,轻度水肿,有压痛,近端肌力4级。双肺呼吸音低,未及啰音,心律齐,腹软,无压痛。辅助检查:血生化ALT1 065 IU/L,AST3 530 IU/L Scr332.7 μmol/L, eGFR16.375 mL/(min·1.73m2), BUN15.27 μmol/L, CK>8 000 U/L,肌红蛋白>4 140 ng/mL。尿常规:蛋白质+++,红细胞150~180 /HP,WBC100~120/HP。直接抗人球蛋白实验阴性。肌炎抗体阴性。血尿免疫固定电泳未见单克隆免疫球蛋白区带。感染方面筛查:肝炎抗体、CMV/EBV-DNA、呼吸道九种病毒、布氏杆菌、莱姆病、流行性出血热抗体、军团菌皆阴性;高通量病原体检测未检出原核微生物、病毒、真核微生物。重金属筛查阴性。糖化蛋白、甲状腺功能正常。肾脏超声:双肾体积增大且实质回声增强,结构欠清晰。大腿肌肉核磁:双大腿肌肉及双侧下肢肌带肌弥漫水肿,左侧股外侧肌肌筋膜水肿(图 1)。入院诊断横纹肌溶解合并急性肾损伤。治疗上,最初间断多次行高通量血液透治疗,血肌酐下降但尿量无明显恢复,且CK水平高居不下。进一步完善的肌肉活检结果(左肱二头肌肌肉)提示:肌纤维坏死、再生,伴随肌束血管周围少量炎细胞浸润,许多肌间毛细血管NSE深染,符合坏死性肌病样病理改变特点(图 2)。根据肌肉活检结果考虑免疫介导性坏死性肌病,行激素治疗(甲泼尼龙40 mg/d静点连续10 d后调整为口服泼尼松50 mg口服, 静脉激素治疗第3天时曾行甲泼尼龙500 mg静脉冲击1次)及2次血浆置换(每次分别置换3 000 mL)后CK明显下降,尿量也逐渐增多(图 3~4)。出院时患者口服强的松45 mg/d,尿量恢复至3 500 mL/d,生化结果:ALT67 U/L,AST26 U/L,Scr99.4 μmol/L, CK78U/L, 肌红蛋白23.5 ng/mL,尿肌红蛋白4.6 ng/mL。患者出院1个月后门诊复诊,血肌酐和ck正常,尿量正常,转归良好。
|
| 图 1 下肢MRI(箭头所指为肌肉水肿表现) |
|
|
|
| 图 2 左肱二头肌肌肉活检HE染色(箭头所指为肌纤维坏死) |
|
|
|
| 图 3 横纹肌溶解指标变化趋势 |
|
|
|
| 图 4 肌酶变化趋势 |
|
|
讨论 本例患者以横纹肌溶解、急性肾损伤为主要表现,除外感染、药物、结缔组织疾病、内分泌性疾病等病因,积极肾脏替代治疗后CK未见明显下降,肌肉活检病理支持免疫介导的坏死性肌病,给予糖皮质激素、丙种球蛋白封闭抗体、血浆置换治疗后明显好转。血清CK通常在肌肉损伤停止后的3~5 d内下降,下降速度相对恒定,约为前一日的40%~50%。若患者的CK水平没有出现预期的降低,则可能存在持续性肌肉损伤病因。本例患者最初按照横纹肌溶解综合征治疗后CK和血肌红蛋白水平并未见明显下降,提示需要进一步筛查肌肉损伤的原因。
免疫介导的坏死性肌病(immune-mediated necrotizing myopathy, IMNM,又称necrotizing autoimmune myopathy,NAM)可能的病因有药物、感染、肿瘤、结缔组织病,有的甚至没有明显病因。他汀类药物诱导的自身免疫性坏死性肌病(statin-induced necrotizing autoimmune myopathy,SINAM)近期报道较多,停用他汀类药物后仍无改善,但积极的免疫抑制治疗有效。特发性NAM,有些患者未筛查出上述相关病因,可以认为是特发性原因所致。多数NAM患者发病时可能并无明确原因, 本例患者可能属于1例特发性NAM。
NAM患者肌酶升高以CK为主,一般高于正常值10倍以上,发病初期可达数万。可同时伴有ALT、AST、LDH升高,一些NAM患者血清中肌炎抗体如抗SRP抗体、抗HMGCR抗体、肌炎特异性抗体(myositis specific autoantibody,MSA)可阳性表达。在MRI上,MNM可表现为STIR序列高信号,这提示组织水肿,臀大肌和股四头肌后方肌群受累易见。肌肉病理上,HE染色中,NAM的显著特点是大量肌纤维坏死,可见再生肌纤维。免疫组织化学染色可见肌纤维膜MAC和MHC-I阳性。本例患者为年轻女性,急性起病,双下肢近端肌痛、力弱,CK升高10倍以上,伴随肝酶升高,肌炎抗体阴性,肌肉核磁显示肌肉水肿,肌肉病理提示免疫介导的坏死性肌病,符合上述NAM诊断标准。糖皮质激素是治疗NAM的一线药物,对于病情严重或者初始治疗不佳患者,可给予静注激素。激素效果不佳可应用免疫抑制剂或者静脉应用丙种球蛋白。本例患者确诊NAM后,给予激素和丙种球蛋白治疗,血浆置换辅助治疗后CK、肝酶很快明显下降至正常,临床改善,转归良好。临床上,对经充分水化、特别肾脏替代治疗后CK仍高居不下的横纹肌溶解需考虑有炎性肌肉病可能。可区分MNM患者与横纹肌溶解患者的特征包括:症状和表现(包括CK升高)在不进行免疫抑制治疗时持续存在,进一步完善肌肉影像学检查和肌肉活检明确患者的组织病理学变化。尽早明确诊断、给予免疫调节治疗,可免漏诊误诊、减少患者痛苦。
 2019, Vol. 28
2019, Vol. 28




