2 郑州大学第一附属医院急诊科 450000
近年来,腹部脏器损伤发生率有增加的趋势,胰腺损伤的发生率随之增加[1]。多脏器损伤常包含胰腺损伤,因胰腺位于腹膜后,位置深,周围有脏器包围,故临床症状不典型,胰腺损伤早期诊断极为困难,易漏诊[2]。现回顾性总结13例既往收治于郑州大学第一附属医院的3级胰腺损伤患者的临床资料,报道如下。
1 资料与方法 1.1 一般资料回顾性分析2007年3月至2018年2月收治于郑州大学第一附属医院13例3级胰腺损伤患者的临床资料,男11例,女2例,年龄15~70岁。其中车祸伤6例,挤压伤4例,坠落伤1例,打击伤2例。合并肝破裂1例、十二指肠破裂1例、脾破裂3例、骨盆骨折1例、肋骨骨折2例。
1.2 胰腺损伤程度分级美国创伤学会(AAST)于1990年提出将胰腺损伤分为5级[3]。1、2级损伤均为血肿或胰管完好的胰腺挫伤或裂伤;3级为胰腺远段断裂或累及胰管的胰腺损伤;4级为近段胰腺断裂或损伤累及胰管或壶腹部;5级为胰头部严重毁损伤。
2 结果 2.1 临床表现2例因失血性休克而表现为意识障碍;其余11例均有不同程度的腹痛、腹胀,伴恶心、呕吐6例,伴腰背痛7例。查体腹膜刺激征阳性5例。
2.2 辅助检查13例患者均行血清淀粉酶检测,血清淀粉酶升高8例。外伤24 h内入院的10例患者中,7例血清淀粉酶检测升高(826±265) U/L;外伤24 h后入院的3例患者中,1例血清淀粉酶检测升高(1 063 U/L)。13例均行术前超声检查,提示胰腺损伤6例,其中疑似胰腺断裂3例。11例行全腹平扫加增强CT,其中7例增强CT静脉期可明显显示胰腺断裂区裂口形状;4例胰腺实质部分裂伤,可见点片状、分枝状出血(图 1A);磁共振胰胆管造影(magnetic resonance cholangiopancreatography, MRCP)明确胰管断裂1例,内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography, ERCP)明确胰管断裂3例(图 1B、C)。胰颈部偏门静脉左侧断裂2例,胰体断裂11例。
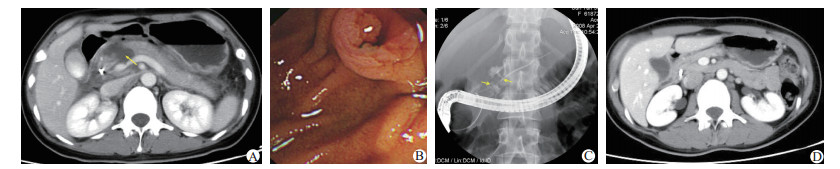
|
| 图 1 患者术前术后影像学检查结果及术中所见[A:患者术前CT扫描,箭头处胰头破裂,胰腺形态大,密度混杂;B:内镜逆行胰胆管造影(ERCP)见十二指肠壁充血水肿,乳头有血性液体流出;C:箭头处可见胰腺颈体部主胰管有造影剂外渗;D:ERCP治疗4个月后复查CT胰头处混杂密度消失] |
|
|
13例患者中,行肝破裂修补并胰尾切除加脾切除术1例,胰体尾切除加脾切除加十二指肠修补1例,胰腺近断端缝闭远断端与空肠行Roux-en-Y吻合1例,胰体尾切除加脾切除术2例,腹腔镜胰体尾切除加脾切除1例,保留脾脏的胰体尾切除1例,ERCP治疗1例,ERCP联合经皮腹腔穿刺引流2例,3例患者因体征较轻,行腹腔穿刺胰周置管引流。
2.4 并发症及预后13例患者中,1例合并肝破裂患者术后因多脏器功能衰竭死亡,其余12例患者痊愈(图 1D)。术后8例出现并发症,包括胰漏3例、出血1例、感染1例、胰腺假性囊肿3例。3例胰漏患者经通畅引流并冲洗后痊愈;1例出血患者给予生长抑素及对症治疗后出血停止;2例胰腺假性囊肿患者经穿刺置管引流痊愈,1例自行吸收。随访本组胰体尾切除患者,1例出现继发性糖尿病。
3 讨论 3.1 病因及临床症状近年来,胰腺损伤有增加的趋势。车祸伤成为胰腺损伤的首位致病原因,而钝性打击伤,坠落伤也较为常见。胰腺损伤常表现为消化系统症状,严重者可表现为失血性休克危及生命。本研究中除2例失血性休克外,均出现腹痛、腹胀,可伴恶心、呕吐等消化道症状,腰背痛8例,但症状不典型,需进一步检查鉴别;可伴有不同程度的出血和胰液的外渗,表现为腹膜刺激征5例;胰腺损伤严重时可表现有Grey Turner征或Cullen征,但并不常见,本研究中患者未出现。
3.2 辅助检查的选择策略胰腺损伤症状不典型,明确诊断需要结合其他检查。血、尿淀粉酶测定可间接判断是否有胰腺损伤,有学者提出血、尿淀粉酶检查对诊断胰腺损伤的敏感性较低[4]。本研究中8例患者术前淀粉酶升高,认为淀粉酶升高对于胰腺创伤的诊断和治疗有一定价值,仍需进一步完善影像学检查明确胰腺有无损伤。
腹部超声是一种简单、便捷、无创的检查,可用于腹部外伤的初步鉴别,常作为首选检查。但是胰腺位置较深,易受肠道气体干扰,故超声检查诊断价值有限。CT优于超声检查,对于胰腺损伤的诊断有重要价值[1]。胰腺挫伤增强CT动脉期可见胰腺内点片状低密度或混杂斑片状高密度影,腺体完整;胰腺断裂伤可于胰颈或胰体见垂直与胰腺轴的低密度积液影。本研究中,11例患者行上腹部增强CT检查确诊胰腺损伤,其中7例表现为胰腺断裂区裂口形状;另4例可见点片状、分枝状出血灶,但无法确定胰管是否断裂,需进一步检查。MRCP有助于胰腺部分断裂的诊断,但磁共振检查时间长且需要患者的配合,适用于疑诊胰管损伤且血流动力学稳定的患者。ERCP既是诊断手段,也是一种治疗措施,适用于具有适应证或者因种种原因无法接受手术治疗的患者,具有重要的价值[5]。但是,ERCP为有创操作,对患者的生命体征及综合病情有一定的要求,大部分患者难以实施,该技术尚无法在基层医院普及,有条件的医院可以适当开展。本研究中的3例CT未明确胰管损伤且生命体征平稳的患者行ERCP检查,可见胰管处造影剂外渗,并于术中植入支架治疗。对于血流动力学不稳定的患者不建议进一步完善相关影像学检查,建议急诊手术。
3.3 治疗方式的选择既往研究对于胰腺3级损伤患者建议手术治疗[6-7]。但近年来有儿童胰腺外伤经穿刺引流或者ERCP等治愈的报道[8-9],尤其对于级别更高的胰腺外伤非手术治疗成功的报道也逐渐增加[10]。本研究中有6例非手术治疗,3例经皮穿刺置管引流,1例行ERCP治疗,2例联合以上两种方式,均顺利恢复。对于排除腹腔合并其他脏器损伤,血流动力学稳定的患者,采取ERCP和(或)经皮穿刺置管引流的方法,减小手术创伤,节省医疗费用,有助于患者康复。对于受伤时间较短、胰腺体尾部断裂合并脾脏外伤的患者,可以根据腹腔镜开展情况,行腹腔镜下胰体尾切除并脾脏切除术。因腹腔镜手术创伤小、恢复快,且可术中全腹腔探查,对于不典型多发伤的诊疗有一定的优势。对于失血性休克的患者,急诊手术优先处理血管损伤和脏器破裂引起的出血,是挽救患者生命的关键;出血得到有效救治之后,按照次序全面检查腹腔脏器是避免漏诊的关键。对于腹膜刺激征明显和腹腔积血较多者,应考虑合并实质脏器破裂,行剖腹探查,根据具体损伤器官和断裂部位,选择合适手术方式。
3.4 并发症的防治本研究术后出现并发症8例,胰漏3例、胰腺假性囊肿3例、出血1例、感染1例。胰漏发生的原因可能有:胰创面水肿坏死严重无法彻底清创缝合、胰肠吻合口因腹腔感染或胰液刺激导致胰肠吻合口不愈合或延迟愈合、术中无法单独确切地结扎胰管、胰腺损伤组织可能在术后进行性坏死等。术后应尽早使用生长抑素来减少胰液的分泌,预防胰漏。2例胰腺假性囊肿患者经穿刺置管引流治愈,1例自行吸收。胰腺假性囊肿、脓肿的形成多因术后的引流不畅所导致,因此适当冲洗和充分引流至关重要。即使发生胰腺假性囊肿,通过穿刺置管引流可治愈,很少需要再次外科手术。另1例患者继发糖尿病,对于术中具体保留多少体积胰腺组织可以避免糖尿病发生,尚未见文献报道。对于胰腺外伤建议在保证患者安全的前提下尽量保留脏器功能。
胰腺损伤临床表现隐匿,应主动、详细地追问病史和认真查体,根据患者的全身状况快速选择合适、有效的影像学检查明确诊断。随着科技的进步、技术的发展、对胰腺损伤认识的提高,治疗手段已不局限于开放手术治疗,腹腔镜[11]、ERCP[12]、超声或CT引导置管引流[13]等可用于部分患者。总之,早诊断,选择最佳治疗方法,术中充分探查,周密的围手术期处理是治疗胰腺损伤的重要举措。
| [1] | 朱长举, 李宏娟, 宋耀东, 等. 胰腺损伤的CT诊断与手术治疗[J]. 中华创伤杂志, 2016, 32(10): 934-935. DOI:10.3760/cma.j.issn.1001-8050.2016.10.014 |
| [2] | 岳茂兴, 杜建国, 王一波. 39例多脏器损伤合并胰腺损伤患者的诊治[J]. 中华急诊医学杂志, 2009, 18(3): 311-313. DOI:10.3760/cma.j.issn.1671-0282.2009.03.023 |
| [3] | Moore EE, Cogbill TH, Malangoni MA, et al. Organ injury scaling, Ⅱ: Pancreas, duodenum, small bowel, colon, and rectum[J]. J Trauma Acute Care Surg, 1990, 30(11): 1427-1429. DOI:10.1097/00005373-199011000-00035 |
| [4] | Abhishek M, Rajagopal K, Smiti S, et al. Utility of serum pancreatic enzyme levels in diagnosing blunt trauma to the pancreas: a prospective study with systematic review[J]. Injury, 2014, 45(9): 1384-1393. DOI:10.1016/j.injury.2014.02.014 |
| [5] | Kottapalli DC, Devashetty S, Kilari M, et al. Complete pancreatic duct disruption in an isolated pancreatic injury: successful endoscopic management[J]. Oxf Med Case Reports, 2016, 2016(3): 44-46. DOI:10.1093/omcr/omw010 |
| [6] | 涂朝勇, 朱锦德, 邵初晓, 等. 59例胰腺损伤患者的诊断与治疗[J]. 中华急诊医学杂志, 2009, 18(5): 549-550. DOI:10.3760/cma.j.issn.1671-0282.2009.05.034 |
| [7] | 楼文晖, 方圆. 胰腺颈部断裂伤手术指征及术式选择[J]. 中国实用外科杂志, 2015, 35(3): 262-265. DOI:10.7504/CJPS.ISSN1005-2208.2015.03.08 |
| [8] | Garg RK, Mahajan JK. Blunt trauma pancreas in children: is non-operative management appropriate for all grades?[J]. Pediatr Gastroenterol Hepatol Nutr, 2017, 20(4): 252-258. DOI:10.5223/pghn.2017.20.4.252 |
| [9] | 李涛, 刘继炎, 周建峰, 等. 儿童Ⅲ型胰腺外伤六例治疗体会[J]. 中华小儿外科杂志, 2016, 37(9): 687-690. DOI:10.3760/cma.j.issn.0253-3006.2016.09.011 |
| [10] | 刘川, 金平, 屠旭旦, 等. 非手术治疗Ⅳ级胰腺损伤二例[J]. 中华创伤杂志, 2017, 33(11): 1038-1040. DOI:10.3760/cma.j.issn.1001-8050.2017.11.016 |
| [11] | Kawahara NT, Alster C, Fujimura I, et al. Standard examination system for laparoscopy in penetrating abdominal trauma[J]. J Trauma, 2009, 67(3): 589-595. DOI:10.1097/TA.0b013e3181a60593 |
| [12] | 赵海鹰, 刘金钢. 腹腔镜、内镜在胰腺及十二指肠损伤诊治中应用现状[J]. 中国实用外科杂志, 2015, 35(3): 330-332. DOI:10.7504/CJPS.ISSN1005-2208.2015.03.26 |
| [13] | Yalin K, Xiaojun H, Chengli L, et al. Grading-therapeutic strategy for pancreatic injury after blunt abdominal trauma: therapy based on the condition of pancreatic duct and report of 95 cases[J]. Hepatogastroenterology, 2013, 60(126): 1497-1503. DOI:10.5754/hge13068 |
 2019, Vol. 28
2019, Vol. 28




