中重度急性百草枯中毒(acute paraquat poisoning, APP)患者可导致多脏器功能不全、急性呼吸窘迫综合征,病死率达70%以上[1-2],APP对肾脏损害较为常见,重者可迅速进展为肾功能衰竭,需要肾脏替代治疗[3]。文献报道百草枯主要引起肾小管上皮细胞缺血及直接毒性,一旦发生肾功能损害直接影响预后[4-5]。因此本研究对河北医科大学附属哈励逊国际和平医院158例APP患者进行回顾性分析,探讨尿中性粒细胞明胶酶相关脂质运载蛋白(NGAL)检测联合改善全球肾脏病预后国际组织(KDIGO)[6]分级方法对APP合并AKI患者预后价值的评估。
1 资料与方法 1.1 一般资料回顾性分析2015年5月至2019年5月入住我院急诊科158例合并AKI的APP患者。均符合国家职业卫生标准《职业性急性百草枯中毒的诊断(GBZ2 46-2013)》[7]。AKI诊断采用2012年KDIGO制订的诊断标准[6]。根据12 h尿NGAL浓度(正常值< 100 ng/mL)将患者分成12 h尿NGAL正常组(50例)、12 h尿NGAL增高组(108例);每组根据KDIGO标准分为1级、2级、3级六个亚组。排除标准:合并其他药物中毒者,年龄 < 18岁或 > 80岁,既往有心、肺、肾疾患者,住院48 h内死亡者。本研究经医院伦理委员会审核批准,所有检测均获得患者或家属的知情同意。
1.2 观察方法所有患者入院后都给予常规治疗,均于入院2 h内采用中国珠海健帆生物科技股份有限公司生产的JF-800A型血液灌流机及HA330树脂血液灌流器进行床旁血液灌流(HP)。所有入选APP患者记录入院后最高的KDIGO分级、住院时间、急性生理学和慢性健康状况(APACHEⅡ)评分及患者28 d生存情况;记录入院时、入院后12 h、24 h、48 h尿NGAL浓度,由美国雅培公司生产制造的雅培i2000化学发光分析仪进行尿NGAL检测。
1.3 统计学方法数据分析采用SPSS 23.0统计学软件。正态分布的计量资料采用均数±标准差(Mean±SD)表示,非正态分布的计量资料采用中位数(四分位数)表示,组间比较采用方差分析;计量资料比较应用χ2检验和秩和检验。各亚组之间死亡风险比较采用二元Logistic回归分析。P < 0.05为差异具有统计学意义。
2 结果 2.1 两组患者临床资料比较两组患者年龄、性别、基础血肌酐值差异无统计学意义(P > 0.05),具有可比性;住院病死率、服药剂量、APACHEⅡ评分、12 h尿NGAL值、最高血肌酐值之间比较差异有统计学意义(P < 0.05)。见表 1。
| 参数 | 12 h尿NGAL正常组(n=50) | 12 h尿NGAL增高组(n=108) | χ2值 | P值 |
| 年龄(岁,mean±SD) | 38.77±8.57 | 39.62±7.14 | 0.46 | 0.92 |
| 男性(例,%) | 例数(46.82) | 例数(45.65) | 0.57 | 0.84 |
| 服药剂量(mL) | 33.46±14.92 | 54.19±15.31a | 10.9 | 0.01 |
| 住院病死率(例,%) | (52.0) | (76.9)a | 12.7 | 0.01 |
| APACHEⅡ评分(mean±SD, 分) | 8.2±7.6 | 19.8±6.4a | 12.5 | 0.01 |
| 12 h尿NGAL值(mean±SD,ng/mL) | 74.68±17.50 | 17 253±39.52a | 17.9 | 0.01 |
| 基础血肌酐值(mean±SD, μmoI/L) | 58.9±11.8 | 60.2±10.5 | 0.62 | 0.85 |
| 最高血肌酐值(mean±SD, μmoI/L) | 186.5±78.2 | 298.6±138.3a | 9.1 | 0.03 |
| 注:12 h尿NGAL增高组与正常组比较,aP < 0.05 | ||||
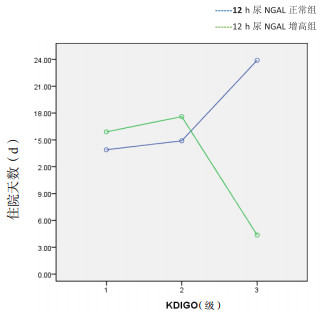
在正常组中,KDIGO 3级住院时间延长,与1级、2级组住院时间比较差异有统计学意义(P < 0.05)。增高组中KDIGO 2级组较1级组及正常组中的1、2级组住院时间延长,而3级较1级住院时间明显缩短,比较差异均有统计学意义(P < 0.05)。两组住院天数变化趋势有差别(F=17.09,P=0.003)。见表 2及图 1。
| 参数 | 12 h尿NGAL正常组KDIGO分级(n=50) | 12 h尿NGAL增高组KDIGO分级(n=108) | |||||
| 1级(n=28) | 2级(n=12) | 3级(n=10) | 1级(n=21) | 2级(n=31) | 3级(n=56) | ||
| 住院时间 [d, M(P25,P75)] |
14.2(10.0~17.2) | 15.9(11.5~18.7) | 26.7(15.2~32.9)a | 15.6(12.7~19.1) | 22.1(8.6~29.5)bcd | 5.9(2.8~7.7)bcd | |
| 注:两组KDIGO分级各亚组患者住院时间有差别(F=316.49,P < 0.01),两组住院时间有差别(F=280.50,P < 0.01);正常3级组与增高1级组、2级组比较,aP < 0.05;增高2级组、3级组与1级组、正常1级组、2级组比较,bP < 0.05;增高2级组、3级组与正常1级组比较,cP < 0.05;增高2级组、3级组与正常2级组比较,dP < 0.05 | |||||||
|
| 图 1 两组住院天数变化趋势 |
|
|
将12 h尿NGAL、KDIGO级别及服药量作为独立危险因素研究对APP患者死亡风险的影响。建立Logistic回归模型后发现,12 h尿NGAL增高者相对于正常者死亡风险增加(OR=1.02, 95% CI: 1.006~1.036),并且随着病程延长死亡风险也随之增高;KDIGO级别的增长死亡风险增加(OR=3.69, 95% CI: 2.279~5.984);服药量也是死亡的独立危险因素(OR=1.09, 95% CI: 1.041~1.142),差异有统计学意义(P < 0.05)。见表 3。
| 危险因素 | OR值 | 95%CI | P值 |
| 12 h尿NGAL | 1.02 | 1.006~1.036 | 0.034 |
| 24 h尿NGAL | 1.07 | 1.008~1.131 | 0.025 |
| 48 h尿NGAL | 1.18 | 1.081~1.287 | < 0.01 |
| KDIGO分级 | 3.69 | 2.279~5.984 | < 0.01 |
| 服药量 | 1.09 | 1.041~1.142 | < 0.01 |
APP的AKI发生率高达50%[8]。AKI有多种诊断标准,KDIGO标准综合了以往诊断标准的优点而被临床普遍采用。结合APP患者有明显肾脏毒性的特点,本研究从入院时即开始密切监测尿量、血肌酐变化,利用KDIGO分级标准尽早发现肾功能异常。但50%以上肾功能丧失后才能出现肌酐和尿量的改变[8]。近年从NGAL与肾损伤具有密切的相关性,测定NGAL浓度对AKI的早期诊断将更加有利[9]。它可以诱导肾小管间质中的中性粒细胞发生凋亡,避免肾脏组织受到炎细胞的侵害[10]。正常情况下NGAL只以极低水平在组织中表达,当发生炎症或上皮细胞受到刺激,肾小管受损时才大量分泌。NGAL诊断AKI的特异度为99.5%、敏感度为90%[11],在AKI时较血肌酐提前36~48 h检测到[12],是早期AKI诊断的新型标志物。
本研究纳入的158例患者中约31.6%的患者在中毒12 h尿NGAL是正常的,68.4%的患者出现异常,而这些异常患者病死率达76.9%,远高于正常组患者的52%,直接损伤是APP患者发生AKI的主要原因。本实验组早期NGAL增高者的服药量为(54.19±15.31) mL,APACHEⅡ评分为(19.8±6.4)分;NGAL正常者的服药量为(33.46±14.92) mL,APACHEⅡ为(8.2±7.6)分,可见肾脏损伤程度与服药量、APACHEⅡ评分存在相关性。在增高组中KDIGO 2级组较1级住院时间延长,而3级组较1级、2级组住院时间明显缩短。3级组住院时间最短考虑与患者病情过重较早死亡有关。尿NGAL正常组中的3级组及增高组中的2级组平均住院时间分别为26.7 d、22.1 d,均明显高于其他各组,主要是这些患者需要较长时间的激素与血液净化治疗有关,这些信息利于临床医生对治疗预后的判断。
服药量、尿NGAL检测结合KDIGO分级方法可以对APP患者死亡风险提供预测。本研究提示,服药量使死亡风险增加1.09倍,12 h尿NGAL增高者相对于正常者死亡风险增加1.02倍,24 h时增加到1.18倍,随着KDIGO级别的增长死亡风险增加3.69倍。早期合并肾功能损害的患者是影响APP病死率的重要因素之一,随着肾功能逐渐恶化,死亡风险逐步递增。但本研究为回顾性分析,且样本量较少,结果可能存在偏差。
| [1] | 王维展, 齐洪娜, 肖青勉, 等. 可溶性CDl4亚型对急性百草枯中毒患者的病情评估及预后的影响[J]. 中华急诊医学杂志, 2016, 25(9): 1159-1165. DOI:10.3760/cma.j.issn.1671-0282.2016.09.013 |
| [2] | 王维展, 齐洪娜, 肖青勉, 等. Ⅲ型前胶原肽在大黄为主中药组方序贯治疗百草枯中毒患者中的临床价值[J]. 中华急诊医学杂志, 2017, 26(11): 1240-1246. DOI:10.3760/cma.j.issn.1671-0282.2017.11.004 |
| [3] | Gill N, Nally JV Jr, Fatica RA. Renal faifure secondary to acute tubular neerosis: epidemiolog, diagnosis, and management[J]. Chest, 2005, 128(4): 2847-2863. DOI:10.1378/chest.128.4.2847 |
| [4] | Nath KA, Norby SM. Reactive oxygen species and acute renal failure[J]. Am J Med, 2000, 109(8): 665-678. DOI:10.1016/s0002-9343(00)00612-4 |
| [5] | Van Vleet TR, Schnellmann RG. Toxic nephropathy:environmental chemicals[J]. Semin Nephrol, 2003, 23(5): 500-508. DOI:10.1016/S0270-9295(03)00094-9 |
| [6] | Kidney:Disease: Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. KDIGO Clinical Practice Guidelines for Acute Kidney Injury[J]. Nephron Clin Pract, 2012, 120(4): c179-c184. DOI:10.1159/000339789 |
| [7] | 中华人民共和国国家卫生和计划生育委员会.GBZ246-2013职业性急性百草枯中毒的诊断[S].北京: 中国质检出版社, 2013. |
| [8] | Xu JJ, Zhen JT, Tang L, et al. Intravenous injection of Xuebijing attenuates acute kidney injury in rats with paraquat intoxication[J]. World J Emerg Med, 2017, 8(1): 61-64. DOI:10.5847/wjem.j.1920-8642.2017.01.011 |
| [9] | 赵新祥, 郑宏伟, 房师荣, 等. 急性百草枯中毒患者血清Scr、BUN、β2-MG、Cys-C及尿NGAL水平变化[J]. 山东医药, 2017, 57(9): 64-66. DOI:10.3969/j.issn.1002-266X.2017.09.021 |
| [10] | 姚于泓, 陈慎仁, 李恩民. 中性粒细胞明胶酶相关脂质运载蛋白与肾脏疾病[J]. 实用医学杂志, 2007, 23(6): 925-927. DOI:10.3969/j.issn.1006-5725.2007.06.072 |
| [11] | 胡湘尘, 张月. 尿NGAL和血清胱抑素C联合检测对急性肾小球肾炎早期肾损伤诊断价值分析[J]. 中外医学研究, 2019, 17(4): 61-62. |
| [12] | 尚跃丰, 李家瑞, 张继翱, 等. 中性粒细胞明胶酶相关脂质运载蛋白对脓毒症患者发生急性肾损伤的诊断研究[J]. 中华急诊医学杂志, 2017, 26(5): 538-543. DOI:10.3760/cma.j.issn.1671-0282.2017.05.011 |
 2019, Vol. 28
2019, Vol. 28




